-
Ultrasonido Hepatobiliar para Detectar Cálculos Biliares: Paso a Paso
SRC:SelfWritten
El ultrasonido hepatobiliar es una herramienta fundamental en el diagnóstico de cálculos biliares. Esta técnica no invasiva utiliza ondas sonoras de alta frecuencia para obtener imágenes detalladas del hígado, la vesícula biliar y los conductos biliares. Los cálculos biliares, también conocidos como colelitiasis, son acumulaciones sólidas que se forman en la vesícula debido a un desequilibrio en la composición de la bilis. Este artículo explica cómo se detectan mediante ultrasonido, su relación con los síntomas y las opciones de tratamiento disponibles.
¿Cómo se detectan los cálculos biliares mediante ultrasonido?
El ultrasonido hepatobiliar es el método de elección para diagnosticar cálculos biliares, debido a su precisión, rapidez y seguridad. Durante la prueba, se utilizan ondas sonoras para crear imágenes en tiempo real, permitiendo identificar la presencia de cálculos y evaluar el estado de los órganos circundantes.
Procedimiento
El paciente se recuesta en una camilla y el médico aplica un gel conductor en la zona abdominal. Luego, se desliza un transductor sobre el área para capturar imágenes. En el monitor, se pueden observar estructuras como el hígado, los conductos biliares y la vesícula biliar. Los cálculos biliares suelen aparecer como pequeñas sombras hiperecogénicas en la vesícula, rodeadas de bilis.
Ventajas del ultrasonido
Este procedimiento es altamente sensible para detectar incluso pequeños cálculos y permite evaluar complicaciones como inflamación (colecistitis) o bloqueo de los conductos biliares. Además, es indoloro, no invasivo y no expone al paciente a radiación, lo que lo convierte en una opción segura para personas de todas las edades, incluidas mujeres embarazadas.
Relación entre los síntomas y los hallazgos del ultrasonido
Los cálculos biliares pueden ser asintomáticos o causar síntomas significativos, dependiendo de su tamaño, ubicación y número. El ultrasonido hepatobiliar permite correlacionar estos síntomas con los hallazgos obtenidos durante la prueba.
Síntomas comunes
 Los pacientes con cálculos biliares suelen experimentar dolor abdominal intenso, especialmente en la parte superior derecha del abdomen, conocido como cólico biliar. Otros síntomas incluyen náuseas, vómitos, hinchazón abdominal, intolerancia a alimentos grasos e ictericia, en casos de obstrucción de los conductos biliares.
Los pacientes con cálculos biliares suelen experimentar dolor abdominal intenso, especialmente en la parte superior derecha del abdomen, conocido como cólico biliar. Otros síntomas incluyen náuseas, vómitos, hinchazón abdominal, intolerancia a alimentos grasos e ictericia, en casos de obstrucción de los conductos biliares.Importancia de los hallazgos
El ultrasonido no solo detecta la presencia de cálculos, sino que también evalúa complicaciones asociadas, como:
- Colecistitis aguda: Inflamación de la vesícula, identificada por paredes engrosadas y líquido alrededor del órgano.
- Obstrucción biliar: Bloqueo en los conductos biliares que puede causar ictericia, detectado por dilatación de los conductos.
- Pancreatitis biliar: Inflamación del páncreas secundaria a un cálculo migratorio, observada en combinación con alteraciones en el ultrasonido.
Los resultados del ultrasonido ayudan a los médicos a establecer la relación entre los síntomas del paciente y las características de los cálculos biliares, permitiendo un diagnóstico preciso y oportuno.
Opciones de tratamiento basadas en los resultados
El tratamiento de los cálculos biliares depende de la gravedad de los síntomas, el tamaño y número de cálculos, y las complicaciones detectadas en el ultrasonido. Existen diversas estrategias terapéuticas, que van desde medidas conservadoras hasta intervenciones quirúrgicas.
1. Manejo conservador
- Para los pacientes asintomáticos o con síntomas leves, se recomienda vigilancia activa. Esto implica cambios en la dieta, como reducir el consumo de grasas, y seguimiento periódico mediante ultrasonido.
- En algunos casos, se prescriben medicamentos para disolver los cálculos, aunque su eficacia es limitada y depende del tipo de cálculo.
2. Colecistectomía laparoscópica
- Es el tratamiento de elección para pacientes con síntomas recurrentes o complicaciones. Este procedimiento consiste en la extracción de la vesícula biliar mediante una técnica mínimamente invasiva.
- La cirugía alivia los síntomas y previene complicaciones futuras, como infecciones o perforación de la vesícula.
3. Intervenciones endoscópicas
- En casos de obstrucción biliar, se puede realizar una colangiopancreatografía retrógrada endoscópica (CPRE) para extraer los cálculos bloqueados en los conductos biliares.
- Este procedimiento es útil para evitar complicaciones graves como la colangitis.
4. Tratamiento de complicaciones
- En situaciones como pancreatitis biliar o infecciones graves, el manejo incluye hospitalización, administración de antibióticos y, en algunos casos, procedimientos quirúrgicos de emergencia.
Análisis final
El ultrasonido hepatobiliar es una herramienta indispensable para el diagnóstico de cálculos biliares, permitiendo identificar su presencia y evaluar complicaciones asociadas. Su precisión y seguridad lo convierten en el método ideal para pacientes de todas las edades. Comprender la relación entre los síntomas clínicos y los hallazgos del ultrasonido es clave para determinar el tratamiento más adecuado. Desde estrategias conservadoras hasta intervenciones quirúrgicas, el enfoque terapéutico debe ser personalizado, considerando las necesidades de cada paciente. Este abordaje integral contribuye a mejorar la calidad de vida y prevenir complicaciones graves relacionadas con los cálculos biliares.
-
La Evolución de la Tomografía Computarizada: De los Rayos X a la Tecnología 3D
SRC:SelfWritten
La tomografía computarizada (TC) ha revolucionado el diagnóstico médico desde su invención, permitiendo a los profesionales de la salud obtener imágenes detalladas y precisas del interior del cuerpo humano. A lo largo de las décadas, la tecnología ha evolucionado de dispositivos rudimentarios a sofisticadas máquinas capaces de producir imágenes en 3D, lo que ha tenido un impacto significativo en la precisión diagnóstica y en el tratamiento de diversas patologías. Este artículo explora la evolución de la tomografía computarizada, desde los primeros dispositivos hasta los escáneres avanzados en 3D, destacando los avances tecnológicos clave y su impacto en la medicina moderna.Los Primeros Pasos: Los Rayos X y la Invención de la Tomografía Computarizada
La historia de la tomografía computarizada comienza con la invención de los rayos X en 1895 por Wilhelm Röntgen. Los rayos X permitieron a los médicos obtener las primeras imágenes del interior del cuerpo humano, pero estas imágenes eran bidimensionales y limitadas en detalle. A pesar de sus avances, las radiografías convencionales no eran suficientes para evaluar con precisión las estructuras internas más complejas del cuerpo, como el cerebro, los órganos internos y los vasos sanguíneos.
Fue en la década de 1970 cuando se dio un gran paso hacia la tomografía computarizada tal como la conocemos hoy. En 1971, el ingeniero británico Godfrey Hounsfield desarrolló el primer escáner de tomografía computarizada, que inicialmente se conoció como “escáner de rayos X computarizado”. Este dispositivo revolucionario utilizaba un proceso de reconstrucción matemática para crear imágenes en cortes transversales del cuerpo, superando las limitaciones de las radiografías tradicionales.
Hounsfield y su equipo trabajaron en la creación de un sistema que podía generar imágenes de alta resolución a partir de los datos obtenidos por un tubo de rayos X y detectores. En 1972, lograron su primer prototipo, y en 1973, se presentó al mundo el primer escáner de tomografía computarizada funcional. Este avance llevó a Hounsfield a recibir el Premio Nobel de Fisiología o Medicina en 1979 por su contribución a la tecnología médica.
Avances Tecnológicos en la Década de 1980: La Tomografía Computarizada Multicorte
Durante la década de 1980, la tecnología de la tomografía computarizada experimentó avances significativos con la introducción de los escáneres multicorte. Estos dispositivos permitieron realizar cortes más finos y rápidos, lo que mejoró la resolución de las imágenes y redujo el tiempo de exploración. Los escáneres multicorte representaron un avance clave, ya que permitieron obtener imágenes de alta calidad de órganos y estructuras complejas en menos tiempo.
Además, durante esta etapa, los sistemas de reconstrucción de imágenes se volvieron más sofisticados, lo que permitió la creación de imágenes tridimensionales (3D) a partir de los cortes transversales obtenidos. Esta capacidad de crear imágenes tridimensionales permitió a los médicos visualizar mejor las estructuras internas del cuerpo y detectar condiciones médicas de manera más precisa. Los avances en la informática y el procesamiento de imágenes facilitaron la interpretación de los resultados y mejoraron la capacidad diagnóstica de la tomografía computarizada.
La Década de 1990: La Tomografía Computarizada de Alta Resolución y Escáneres 3D
En la década de 1990, la tomografía computarizada continuó avanzando con la introducción de escáneres de alta resolución, que ofrecieron una calidad de imagen aún mayor y una mayor precisión diagnóstica. El uso de un contraste intravenoso, utilizado para resaltar estructuras específicas en las imágenes, se popularizó durante este período, lo que permitió a los radiólogos visualizar mejor los vasos sanguíneos, tumores y otras anomalías.
A medida que los escáneres mejoraban, los médicos comenzaron a utilizar la tomografía computarizada en una variedad más amplia de aplicaciones clínicas. Además, el desarrollo de la tomografía computarizada helicoidal, un sistema que permite la rotación continua del tubo de rayos X mientras el paciente avanza a través de la máquina, permitió obtener imágenes aún más rápidas y detalladas. La tomografía helicoidal también facilitó la obtención de imágenes en 3D de mayor calidad y permitió la creación de reconstrucciones volumétricas más precisas.
Durante esta década, también se desarrollaron técnicas para realizar tomografías computarizadas de tórax, abdomen y pelvis con mayor precisión. Estas aplicaciones mejoraron la capacidad para detectar y monitorear condiciones como enfermedades pulmonares, cánceres abdominales y lesiones internas.
El Siglo XXI: Escáneres de Alta Velocidad y Avances en la Tecnología 3D
A medida que avanzaba el siglo XXI, la tecnología de la tomografía computarizada continuó evolucionando, alcanzando un nivel de sofisticación que permite obtener imágenes de alta resolución con una velocidad impresionante. Los escáneres de TC de alta velocidad y multidetector, que pueden obtener imágenes en 3D de manera casi instantánea, se han convertido en una herramienta esencial en la práctica médica moderna.
Uno de los avances más significativos en la tomografía computarizada de este siglo es la introducción de los escáneres de TC de 256, 512 y hasta 1,000 detectores, lo que permite realizar cortes más finos y obtener imágenes más detalladas en un tiempo aún más corto. Esto es particularmente útil en situaciones de emergencia, donde se requiere un diagnóstico rápido y preciso, como en el caso de traumatismos o enfermedades cardiovasculares.
Además, la tomografía computarizada en 3D ha permitido el desarrollo de imágenes tridimensionales interactivas y reconstrucciones volumétricas, lo que ha transformado la forma en que los médicos realizan diagnósticos y planifican tratamientos. Los avances en la visualización 3D también han facilitado las intervenciones quirúrgicas, permitiendo a los cirujanos realizar procedimientos más precisos y menos invasivos.
Hoy en día, los escáneres de tomografía computarizada avanzados también pueden combinarse con otras tecnologías, como la resonancia magnética (RM) y la ultrasonografía, para obtener imágenes multimodales que brindan una visión más completa de las condiciones del paciente.
Impacto en la Precisión Diagnóstica y Tratamiento Médico
La evolución de la tomografía computarizada ha tenido un impacto directo en la mejora de la precisión diagnóstica en diversas áreas de la medicina. Gracias a la capacidad de obtener imágenes detalladas en 3D, los médicos pueden identificar con mayor precisión patologías como tumores, infecciones, enfermedades cardiovasculares y trastornos neurológicos. Esto ha permitido una detección más temprana de enfermedades, lo que aumenta las posibilidades de tratamiento exitoso.
Además, la tomografía computarizada ha mejorado la planificación quirúrgica, ya que los cirujanos pueden estudiar con antelación la anatomía del paciente a través de imágenes tridimensionales detalladas. Esto les permite realizar intervenciones menos invasivas, con menor riesgo para el paciente y tiempos de recuperación más rápidos.
Reflexión Final
La evolución de la tomografía computarizada, desde sus humildes inicios con los rayos X hasta los avanzados escáneres en 3D, ha sido un proceso fascinante que ha transformado la medicina moderna. Gracias a los avances tecnológicos clave, la precisión diagnóstica ha mejorado enormemente, lo que ha permitido a los profesionales de la salud detectar enfermedades con mayor rapidez y eficacia. A medida que la tecnología sigue avanzando, es probable que la tomografía computarizada continúe jugando un papel crucial en el diagnóstico y tratamiento de enfermedades, ofreciendo nuevas oportunidades para mejorar la atención médica y salvar vidas.
-
¿Cuántos tipos de ultrasonido obstétrico existen y cuál necesito?
SRC:SelfWritten
El ultrasonido obstétrico es una herramienta diagnóstica esencial en el seguimiento del embarazo. Utiliza ondas sonoras para generar imágenes del interior del cuerpo y permite a los profesionales de la salud evaluar el bienestar del feto y de la madre. Existen diversos tipos de ultrasonido obstétrico, cada uno con características específicas que se adaptan a las necesidades del embarazo y a las condiciones de la madre. A continuación, se detallan los principales tipos de ultrasonido obstétrico y en qué situaciones se recomienda realizar cada uno.Ultrasonido obstétrico transabdominal
 El ultrasonido transabdominal es el tipo más comúnmente utilizado durante el embarazo. En este procedimiento, el transductor se coloca sobre el abdomen de la mujer embarazada, que previamente ha aplicado un gel conductor. Las ondas sonoras atraviesan la piel y los tejidos para generar imágenes del útero, el bebé y la placenta. Este tipo de ultrasonido es particularmente útil a medida que avanza el embarazo, ya que permite obtener una visión general del bebé, la cantidad de líquido amniótico, la posición de la placenta y el desarrollo fetal.
El ultrasonido transabdominal es el tipo más comúnmente utilizado durante el embarazo. En este procedimiento, el transductor se coloca sobre el abdomen de la mujer embarazada, que previamente ha aplicado un gel conductor. Las ondas sonoras atraviesan la piel y los tejidos para generar imágenes del útero, el bebé y la placenta. Este tipo de ultrasonido es particularmente útil a medida que avanza el embarazo, ya que permite obtener una visión general del bebé, la cantidad de líquido amniótico, la posición de la placenta y el desarrollo fetal.Se recomienda realizarlo en las primeras semanas del embarazo para confirmar la gestación y durante los trimestres posteriores para monitorear el crecimiento y el bienestar del bebé.
Ultrasonido obstétrico transvaginal
El ultrasonido transvaginal se utiliza especialmente en las primeras etapas del embarazo, cuando el feto es aún pequeño y difícil de visualizar mediante el ultrasonido transabdominal. En este caso, se inserta un transductor pequeño y delgado en la vagina, lo que permite obtener imágenes más detalladas y precisas del embrión o feto. Este procedimiento es más sensible en las primeras semanas, ayudando a confirmar el embarazo, detectar posibles embarazos ectópicos y observar el latido cardíaco fetal.
El ultrasonido transvaginal es esencial en casos donde el embarazo es de alto riesgo o cuando se sospecha de complicaciones tempranas, como el sangrado o el dolor abdominal.
Ultrasonido 3D y 4D obstétrico
Los ultrasonidos 3D y 4D son versiones avanzadas del ultrasonido obstétrico que proporcionan imágenes tridimensionales y en movimiento del feto. El ultrasonido 3D genera imágenes estáticas de alta resolución, lo que permite observar detalles anatómicos con mayor claridad, como el rostro del bebé, las extremidades y los órganos internos. Por su parte, el ultrasonido 4D, que es una mejora del 3D, añade la dimensión del tiempo, permitiendo ver al bebé en movimiento, lo que brinda una experiencia más interactiva para los padres.
Aunque estos ultrasonidos no son necesarios en todos los embarazos, pueden ser útiles en situaciones donde se necesiten diagnósticos más detallados sobre malformaciones fetales o para obtener imágenes de alta calidad con fines educativos o emocionales.
Ultrasonido Doppler obstétrico
El ultrasonido Doppler obstétrico se utiliza para evaluar el flujo sanguíneo en el útero, la placenta y el cordón umbilical. Esta técnica es esencial para monitorear la salud fetal, especialmente en casos de embarazos de alto riesgo. Permite detectar problemas de circulación, como la insuficiencia placentaria, que podría afectar el suministro de oxígeno y nutrientes al bebé.
Este tipo de ultrasonido es particularmente útil en embarazos complicados, como aquellos en los que la madre presenta hipertensión, diabetes gestacional o antecedentes de partos prematuros.
¿Qué tipo de ultrasonido obstétrico necesito?
La elección del tipo de ultrasonido obstétrico depende de varios factores, como el momento del embarazo, las condiciones de la madre y el bebé, y los antecedentes médicos. Un ultrasonido transabdominal es suficiente para la mayoría de los embarazos saludables, mientras que un ultrasonido transvaginal puede ser necesario en las primeras semanas o en embarazos de alto riesgo. Los ultrasonidos 3D y 4D son opciones adicionales para aquellos que buscan una visualización detallada, mientras que el ultrasonido Doppler es vital en casos donde el bienestar fetal debe ser monitoreado de cerca.
Es importante seguir las recomendaciones de su médico y realizarse las pruebas necesarias para garantizar un embarazo saludable. Cuidar de tu salud y la de tu bebé es fundamental, por lo que no dudes en acudir a los controles y realizarte los ultrasonidos correspondientes durante todo el embarazo.
-
¿Qué enfermedades puede detectar una colposcopía?
SRC:SelfWritten
La colposcopía es un estudio ginecológico que permite la evaluación detallada del cuello uterino, la vagina y la vulva. Se utiliza para identificar alteraciones en los tejidos que pueden estar relacionadas con infecciones, inflamaciones o lesiones precancerosas. Es una herramienta fundamental en la detección temprana de diversas enfermedades ginecológicas, permitiendo un diagnóstico oportuno y tratamiento adecuado.Identificación de lesiones precursoras de cáncer cervicouterino
Uno de los principales usos de la colposcopía es la detección de lesiones premalignas en el cuello uterino. Estas alteraciones celulares pueden ser consecuencia de la infección por el virus del papiloma humano (VPH), principal factor de riesgo para el desarrollo de cáncer cervicouterino.
- Displasia cervical: Se refiere a la presencia de células anormales en el epitelio del cuello uterino. Puede clasificarse en displasia leve, moderada o severa, dependiendo de la profundidad y extensión de las alteraciones.
- Neoplasia intraepitelial cervical (NIC): Es una lesión precancerosa que se divide en tres grados (NIC 1, NIC 2 y NIC 3) y que, si no se trata, puede evolucionar a cáncer.
- Carcinoma in situ: Representa una fase temprana del cáncer cervicouterino, donde las células malignas aún no han invadido tejidos más profundos.
Diagnóstico de infecciones del tracto genital
La colposcopía también permite la detección de infecciones que afectan la mucosa cervical y vaginal. Algunas de las enfermedades infecciosas que pueden evidenciarse mediante este estudio son:
- Virus del papiloma humano (VPH): Algunas cepas del VPH pueden causar alteraciones celulares que derivan en lesiones precancerosas. La colposcopía permite identificar los cambios epiteliales asociados a la infección.
- Candidiasis vaginal: Aunque la colposcopía no es el método de diagnóstico principal para esta infección, puede mostrar áreas blanquecinas en la mucosa vaginal compatibles con la presencia de hongos.
- Cervicitis: Inflamación del cuello uterino que puede deberse a infecciones bacterianas o virales, como la clamidia o la gonorrea. La colposcopía ayuda a identificar signos de inflamación persistente.
Evaluación de otras alteraciones ginecológicas
Además de lesiones precancerosas e infecciones, la colposcopía puede revelar otras condiciones ginecológicas que afectan el epitelio cervical y vaginal:
- Pólipos cervicales: Crecimientos benignos en el cuello uterino que pueden causar sangrado anormal.
- Ectropión cervical: Una condición en la que las células del canal endocervical se extienden hacia la parte externa del cuello uterino, generando sensibilidad y secreción.
- Atrofia vaginal: Común en mujeres posmenopáusicas, se caracteriza por un adelgazamiento de la mucosa vaginal, lo que puede ocasionar irritación y dolor.
Importancia del diagnóstico temprano
Detectar a tiempo alteraciones en el cuello uterino y la vagina es esencial para prevenir complicaciones de salud. La colposcopía, en conjunto con el Papanicolaou y pruebas de detección del VPH, permite un abordaje integral en el diagnóstico de enfermedades ginecológicas.
Priorizar la salud es fundamental. Realizarse estudios preventivos y acudir a revisiones periódicas con un especialista ayuda a detectar enfermedades a tiempo. Programa tu colposcopía en un laboratorio confiable y cuida tu bienestar.
-
Diferencias entre Tele de Tórax y Radiografía de Tórax: ¿Cuál Necesitas?
SRC:SelfWritten
 La tele de tórax y la radiografía de tórax son procedimientos médicos de diagnóstico por imagen comúnmente utilizados para evaluar la salud de los pulmones, el corazón y otras estructuras dentro del tórax. Ambos procedimientos, aunque similares en su base tecnológica, tienen diferencias clave que influyen en su aplicación clínica. Este artículo explica las características de cada uno de estos procedimientos, las situaciones clínicas en las que se utilizan y sus respectivas ventajas y limitaciones. Al comprender estas diferencias, los pacientes y profesionales de la salud pueden tomar decisiones informadas sobre cuál prueba es más adecuada según la situación médica.
La tele de tórax y la radiografía de tórax son procedimientos médicos de diagnóstico por imagen comúnmente utilizados para evaluar la salud de los pulmones, el corazón y otras estructuras dentro del tórax. Ambos procedimientos, aunque similares en su base tecnológica, tienen diferencias clave que influyen en su aplicación clínica. Este artículo explica las características de cada uno de estos procedimientos, las situaciones clínicas en las que se utilizan y sus respectivas ventajas y limitaciones. Al comprender estas diferencias, los pacientes y profesionales de la salud pueden tomar decisiones informadas sobre cuál prueba es más adecuada según la situación médica.¿Qué es una Tele de Tórax?
La tele de tórax es un tipo especializado de radiografía que se utiliza para obtener imágenes detalladas de los órganos y estructuras del tórax, como los pulmones, el corazón, las costillas y los vasos sanguíneos. Este procedimiento también es conocido como radiografía de tórax, pero se refiere específicamente a la toma de imágenes mediante la tecnología de rayos X.
En una tele de tórax, el paciente generalmente se coloca frente a una máquina de rayos X, y se toma una imagen en dos posiciones: una frontal y una lateral. Las imágenes obtenidas pueden ser interpretadas por radiólogos para identificar condiciones tales como infecciones pulmonares, neumonía, tumores, fracturas óseas, o problemas en el corazón, entre otras afecciones.
¿Qué es una Radiografía de Tórax Convencional?
La radiografía de tórax convencional, al igual que la tele de tórax, utiliza rayos X para capturar imágenes del área torácica. Sin embargo, la diferencia principal radica en el uso que se le da a la radiografía convencional. Esta es una técnica de imagen más general, que se utiliza con fines diagnósticos no específicos. La radiografía convencional puede incluir no solo el tórax, sino también otras partes del cuerpo, según las necesidades del diagnóstico. Además, puede implicar una mayor exposición a los rayos X y una menor precisión en las imágenes comparada con la tele de tórax, especialmente cuando se trata de detalles minuciosos en los órganos torácicos.
Diferencias en la Tecnología
Ambas pruebas utilizan rayos X, pero la diferencia fundamental radica en el equipo y la precisión de las imágenes obtenidas. Mientras que las radiografías convencionales a menudo se toman con máquinas de rayos X menos especializadas, la tele de tórax está diseñada para capturar imágenes de alta resolución de los pulmones y el corazón, lo que permite una evaluación más detallada y precisa.
Por otro lado, la radiografía convencional, debido a su diseño generalista, no siempre proporciona el nivel de detalle necesario para evaluar correctamente las estructuras complejas del tórax. Esto puede ser un factor determinante al momento de diagnosticar afecciones como tumores pulmonares, enfermedades cardíacas o alteraciones en los vasos sanguíneos.
Situaciones Clínicas para la Tele de Tórax
La tele de tórax se utiliza en diversas situaciones clínicas, principalmente cuando se requiere una evaluación detallada de los pulmones y el corazón. Entre los casos más comunes en los que se utiliza la tele de tórax se incluyen:
- Enfermedades Pulmonares: La tele de tórax es fundamental para la detección de enfermedades pulmonares como la neumonía, el enfisema y el cáncer de pulmón. Su capacidad para ofrecer imágenes detalladas de los pulmones permite a los médicos identificar cambios en la estructura pulmonar y evaluar la extensión de una enfermedad.
- Problemas Cardíacos: La tele de tórax es eficaz para observar el tamaño del corazón, la presencia de líquido en los pulmones y la forma de las arterias principales. Es esencial en la evaluación de insuficiencia cardíaca, hipertensión pulmonar y otras condiciones cardíacas.
- Fracturas en las Costillas: Al ser capaz de mostrar detalles óseos, la tele de tórax es muy útil para diagnosticar fracturas de costillas, especialmente aquellas que afectan la estructura del tórax.
Situaciones Clínicas para la Radiografía de Tórax Convencional
La radiografía de tórax convencional se emplea en situaciones menos específicas y para una evaluación inicial más general de la zona torácica. Es útil para detectar:
- Evaluaciones Iniciales: La radiografía de tórax convencional se utiliza como una prueba inicial para evaluar síntomas generales, como tos persistente, dificultad para respirar o dolor en el pecho. Es una herramienta eficaz para obtener una visión general de las posibles causas de estos síntomas.
- Detección de Infecciones: En algunos casos, una radiografía convencional puede ayudar a detectar infecciones respiratorias, como la tuberculosis o la neumonía.
- Seguimiento de Pacientes con Enfermedades Crónicas: Los pacientes que padecen afecciones pulmonares crónicas, como la bronquitis o el asma, pueden ser evaluados periódicamente con radiografías convencionales para observar cambios en sus pulmones.
Ventajas y Limitaciones de la Tele de Tórax
La tele de tórax ofrece varias ventajas, especialmente en términos de precisión y calidad de imagen.
Ventajas:
- Alta Resolución: La tele de tórax proporciona imágenes de alta calidad, lo que facilita la identificación de enfermedades pulmonares y cardíacas en etapas tempranas.
- Detección de Condiciones Crónicas: Gracias a su precisión, es capaz de identificar afecciones crónicas que podrían no ser visibles con otras técnicas.
- Evaluación de Estructuras Torácicas: Es particularmente útil para evaluar las costillas, pulmones y el corazón, proporcionando una imagen completa y detallada de la región torácica.
Limitaciones:
- Exposición a Radiación: Al igual que otras pruebas de rayos X, la tele de tórax implica una cierta exposición a la radiación. Aunque los niveles son bajos, las personas que requieren múltiples radiografías pueden estar expuestas a un riesgo acumulativo.
- Costo: En algunos casos, la tele de tórax puede ser más costosa que las radiografías convencionales debido a la tecnología avanzada que se emplea.
Ventajas y Limitaciones de la Radiografía de Tórax Convencional
La radiografía de tórax convencional presenta también diversas ventajas y limitaciones que es necesario considerar.
Ventajas:
- Accesibilidad: Las radiografías convencionales son más accesibles y se realizan con equipos más comunes en muchas instalaciones médicas.
- Menor Costo: Comparada con la tele de tórax, la radiografía convencional generalmente tiene un costo más bajo, lo que la convierte en una opción accesible para una evaluación inicial.
- Rapidez: La radiografía convencional puede realizarse rápidamente y proporciona resultados inmediatos para condiciones más comunes.
Limitaciones:
- Menor Detalle: La resolución de las imágenes obtenidas mediante radiografía convencional es menor, lo que dificulta la detección de problemas complejos o sutiles en el tórax.
- Uso Generalizado: Al ser una herramienta más general, puede no ser adecuada para evaluar con precisión ciertas afecciones específicas del tórax.
Evaluación Final
En términos generales, tanto la tele de tórax como la radiografía de tórax son herramientas cruciales en la medicina diagnóstica, pero cada una tiene un campo de aplicación distinto. La tele de tórax es más precisa y detallada, lo que la hace ideal para situaciones clínicas complejas, como la evaluación de enfermedades pulmonares y cardiovasculares. Por otro lado, la radiografía de tórax convencional sigue siendo una herramienta útil para diagnósticos iniciales o para la monitorización de afecciones comunes. La elección de una u otra depende de la situación clínica del paciente, los síntomas presentados y la necesidad de obtener imágenes de mayor resolución o detalles específicos.
-
¿Qué innovaciones podrían reemplazar la mastografía en el futuro?
SRC:SelfWritten
 La mastografía es actualmente el principal método de detección del cáncer de mama, permitiendo la identificación temprana de anomalías en el tejido mamario. Sin embargo, la búsqueda de técnicas más precisas y menos invasivas ha impulsado el desarrollo de nuevas tecnologías que podrían mejorar la detección y el diagnóstico de esta enfermedad en los próximos años.
La mastografía es actualmente el principal método de detección del cáncer de mama, permitiendo la identificación temprana de anomalías en el tejido mamario. Sin embargo, la búsqueda de técnicas más precisas y menos invasivas ha impulsado el desarrollo de nuevas tecnologías que podrían mejorar la detección y el diagnóstico de esta enfermedad en los próximos años.Mamografía con contraste: una alternativa avanzada
Una de las innovaciones en evolución es la mamografía con contraste, una técnica que combina la mastografía tradicional con el uso de agentes de contraste intravenosos. Esta metodología permite resaltar zonas con mayor vascularización, lo que puede facilitar la detección de tumores en etapas tempranas. A diferencia de la mastografía convencional, esta tecnología ofrece mayor sensibilidad en pacientes con mamas densas, un factor clave en la detección oportuna.
Tomosíntesis digital: imágenes en tercera dimensión
Otra innovación que está ganando popularidad es la tomosíntesis digital, también conocida como mastografía 3D. A diferencia de la mastografía bidimensional convencional, este método obtiene múltiples imágenes en distintos ángulos, lo que permite una reconstrucción tridimensional de la mama. Esto mejora la capacidad de detección de lesiones y reduce la superposición de tejidos, minimizando falsos positivos y la necesidad de estudios complementarios.
Inteligencia artificial aplicada a la detección mamaria
El uso de inteligencia artificial en la interpretación de estudios de imagen representa un avance significativo en la detección del cáncer de mama. Los algoritmos avanzados pueden analizar imágenes con alta precisión, identificando patrones sutiles que podrían pasar desapercibidos para el ojo humano. Esta tecnología no solo optimiza el diagnóstico, sino que también reduce el tiempo de análisis y mejora la eficiencia en la clasificación de los hallazgos clínicos.
Resonancia magnética mamaria: una opción no invasiva
La resonancia magnética de mama es una herramienta diagnóstica utilizada en casos específicos, como en pacientes con alto riesgo de desarrollar cáncer de mama o cuando la mastografía no proporciona resultados concluyentes. Este estudio permite obtener imágenes detalladas sin el uso de radiación, lo que lo convierte en una alternativa segura y eficaz. Sin embargo, su alto costo y la necesidad de un medio de contraste limitan su uso como método de detección masiva.
Ecografía automatizada: una opción complementaria
La ecografía automatizada de mama es una técnica que está siendo evaluada como complemento a la mastografía convencional. Utiliza ultrasonido para escanear el tejido mamario y generar imágenes detalladas en pacientes con alta densidad mamaria. Esta tecnología reduce la dependencia de la interpretación manual y puede ser una opción útil en la identificación de lesiones sospechosas.
Hacia el futuro de la detección mamaria
La búsqueda de métodos más eficientes y accesibles continúa impulsando el desarrollo de tecnologías que podrían reemplazar o complementar la mastografía en el futuro. La integración de estas innovaciones en la práctica clínica permitirá mejorar la precisión del diagnóstico y optimizar la detección temprana del cáncer de mama.
Priorizar la salud mamaria es fundamental para la prevención y el tratamiento oportuno de cualquier alteración. Realizarse estudios de imagen periódicos bajo la recomendación de un especialista es clave para un diagnóstico oportuno. Agendar una prueba de laboratorio o una evaluación médica puede marcar la diferencia en el cuidado de la salud.
-
¿Cómo influye la deshidratación en los resultados de una biometría hemática?
SRC:SelfWritten
La biometría hemática es una prueba diagnóstica esencial que mide y analiza diferentes componentes sanguíneos, incluyendo glóbulos rojos, glóbulos blancos, plaquetas y otros parámetros hematológicos. Este estudio ayuda a identificar diversas condiciones clínicas y alteraciones en el organismo. Sin embargo, ciertos factores, como la hidratación corporal, pueden afectar significativamente los resultados obtenidos en esta prueba.Importancia de la hidratación en la interpretación de análisis hematológicos
 La hidratación adecuada es indispensable para mantener el volumen sanguíneo dentro de parámetros normales. Cuando una persona está deshidratada, la cantidad total de líquido plasmático disminuye, lo cual puede provocar una aparente concentración elevada de células sanguíneas. Como resultado, la interpretación de ciertos valores podría llevar a conclusiones erróneas sobre tu estado de salud.
La hidratación adecuada es indispensable para mantener el volumen sanguíneo dentro de parámetros normales. Cuando una persona está deshidratada, la cantidad total de líquido plasmático disminuye, lo cual puede provocar una aparente concentración elevada de células sanguíneas. Como resultado, la interpretación de ciertos valores podría llevar a conclusiones erróneas sobre tu estado de salud.Efectos clínicos de la deshidratación sobre el análisis sanguíneo
Cuando una persona se encuentra deshidratada, ciertos componentes de la sangre, especialmente los glóbulos rojos y el hematocrito, pueden aparecer artificialmente elevados. Esta concentración ocurre porque al reducirse la cantidad de agua en el plasma sanguíneo, la proporción relativa de las células aumenta, generando la impresión de que existen más células sanguíneas de lo normal. Esto podría interpretarse equivocadamente como una policitemia (exceso de glóbulos rojos), cuando en realidad se trata simplemente de una disminución del volumen plasmático por falta de líquidos.
Asimismo, las plaquetas podrían mostrar conteos ligeramente elevados debido a la concentración sanguínea, generando dudas sobre posibles trastornos de coagulación. Por lo tanto, mantener un estado adecuado de hidratación previo a la prueba ayuda a evitar estas alteraciones.
¿Cómo afecta la sobrehidratación los resultados del estudio hematológico?
Por otro lado, un exceso de líquidos en el organismo puede producir el efecto contrario, diluyendo los componentes sanguíneos y mostrando valores reducidos artificialmente. Esto es especialmente relevante en pacientes que reciben grandes volúmenes de líquidos intravenosos, lo cual puede dificultar la correcta interpretación del estudio sanguíneo. El hematocrito, la hemoglobina y el recuento de glóbulos rojos pueden aparecer disminuidos en estos casos, sugiriendo incorrectamente una anemia.
Recomendaciones antes de realizar un estudio hematológico
Para obtener resultados confiables en una biometría hemática, es esencial mantener un equilibrio adecuado en la ingesta de líquidos. Se recomienda estar adecuadamente hidratado en las horas previas a la extracción de sangre, sin incurrir en una hidratación excesiva. Además, es importante informar al médico o al personal de laboratorio sobre cualquier condición especial, como enfermedades renales, cardíacas o gastrointestinales, que puedan afectar tu estado hídrico.
Interpretación clínica adecuada del análisis sanguíneo
La correcta interpretación de los resultados requiere siempre la evaluación integral por parte del profesional de salud. Es fundamental analizar los valores en conjunto con la historia clínica y el contexto físico general del paciente. En caso de detectar resultados inesperados, tu médico podría solicitar estudios complementarios o repetir el examen en condiciones más controladas para descartar la influencia de factores externos como la deshidratación.
La biometría hemática es una prueba esencial para la prevención, diagnóstico y control oportuno de múltiples enfermedades. Cuida tu salud acudiendo regularmente a realizarte esta prueba en un laboratorio especializado, asegurando así un diagnóstico certero y oportuno.
-
Beneficios de la Tele de Tórax en el Diagnóstico Temprano de Cáncer de Pulmón
SRC:SelfWritten
El cáncer de pulmón es una de las principales causas de mortalidad a nivel mundial, y su diagnóstico temprano es esencial para mejorar el pronóstico y las opciones terapéuticas. La tele de tórax, una prueba radiológica ampliamente utilizada, desempeña un papel crucial en la identificación temprana de esta enfermedad, especialmente en pacientes de alto riesgo. Este artículo explora cómo la tele de tórax contribuye al diagnóstico temprano, la importancia del cribado en grupos vulnerables y su relación con otras pruebas complementarias.
Cómo la tele de tórax identifica signos tempranos de cáncer de pulmón
La tele de tórax es una herramienta clave en la detección inicial de anomalías pulmonares que podrían indicar la presencia de un tumor maligno. Aunque no es una prueba diagnóstica definitiva, ofrece imágenes detalladas del tórax que permiten identificar signos que podrían sugerir cáncer de pulmón.
Identificación de nódulos pulmonares
Uno de los hallazgos más comunes en la tele de tórax son los nódulos pulmonares. Estas pequeñas masas pueden ser benignas o malignas, pero su detección temprana es fundamental para realizar un seguimiento adecuado. Los nódulos que presentan características sospechosas, como bordes irregulares o crecimiento rápido, suelen ser evaluados mediante pruebas adicionales.
Detección de anomalías en tejidos y estructuras torácicas
La tele de tórax permite observar cambios en el tejido pulmonar, como opacidades o consolidaciones, que podrían ser indicativas de procesos malignos. Además, puede revelar alteraciones en las estructuras circundantes, como el mediastino o las costillas, que podrían estar relacionadas con la enfermedad.
Identificación de metástasis óseas o pleurales
En etapas más avanzadas, el cáncer de pulmón puede extenderse a otras áreas del tórax, como los huesos o la pleura. La tele de tórax es útil para detectar estas complicaciones, lo que ayuda a determinar la etapa del cáncer y planificar el tratamiento.
Importancia del cribado en pacientes de alto riesgo
El cribado con tele de tórax o tomografía computarizada de baja dosis (TCBD) en pacientes de alto riesgo es una estrategia clave para reducir la mortalidad asociada al cáncer de pulmón. Identificar a los individuos más vulnerables permite implementar medidas de vigilancia temprana y aumentar las posibilidades de intervención oportuna.
Factores de riesgo en pacientes susceptibles
Los pacientes de alto riesgo incluyen a los fumadores actuales o con antecedentes de tabaquismo significativo, aquellos con exposición prolongada a carcinógenos como el asbesto o el radón, y personas con antecedentes familiares de cáncer de pulmón. En estos casos, el cribado periódico con tele de tórax puede ayudar a detectar el cáncer en etapas iniciales, cuando las opciones de tratamiento son más efectivas.
Reducción de la mortalidad mediante cribado
Estudios clínicos han demostrado que el cribado en poblaciones de riesgo disminuye significativamente la mortalidad asociada al cáncer de pulmón. La tele de tórax es una herramienta accesible y de bajo costo que complementa las estrategias de cribado, especialmente en contextos donde el acceso a tecnologías más avanzadas es limitado.
Educación y prevención en pacientes de alto riesgo
Además de su papel en el diagnóstico temprano, el cribado ofrece una oportunidad para educar a los pacientes sobre la importancia de la prevención. Promover cambios en el estilo de vida, como abandonar el tabaco, puede reducir el riesgo de desarrollar cáncer de pulmón y mejorar la salud general.
Relación entre la tele de tórax y otras pruebas complementarias
Aunque la tele de tórax es una herramienta invaluable, no siempre es suficiente para confirmar un diagnóstico de cáncer de pulmón. Por ello, se combina frecuentemente con otras pruebas diagnósticas que ofrecen mayor especificidad y detalle.
Tomografía computarizada de baja dosis
La TCBD es la técnica de referencia para el cribado en pacientes de alto riesgo, ya que permite identificar nódulos pequeños y evaluar con mayor precisión las características del tejido pulmonar. Sin embargo, la tele de tórax sigue siendo útil como un método inicial, especialmente en entornos con recursos limitados.
Biopsia y estudios histopatológicos
Cuando se detectan anomalías sospechosas en la tele de tórax, se recurre a una biopsia para confirmar la naturaleza de la lesión. Los estudios histopatológicos permiten determinar si el tejido es maligno y, de ser así, identificar el tipo específico de cáncer de pulmón.
Pruebas funcionales respiratorias
En pacientes con cáncer de pulmón confirmado, las pruebas funcionales respiratorias ayudan a evaluar el impacto de la enfermedad en la capacidad pulmonar. Estos estudios son esenciales para planificar tratamientos como la cirugía o la radioterapia.
Estudios de imagen avanzados
Técnicas como la tomografía por emisión de positrones (PET) y la resonancia magnética (RM) se utilizan para evaluar la extensión del cáncer y detectar metástasis en otras áreas del cuerpo. Aunque estas pruebas ofrecen información detallada, la tele de tórax sigue siendo fundamental como punto de partida en el proceso diagnóstico.
Análisis del tema
La tele de tórax es una herramienta indispensable en el diagnóstico temprano del cáncer de pulmón, especialmente en pacientes de alto riesgo. Su capacidad para identificar nódulos pulmonares, anomalías estructurales y signos de metástasis la convierte en un recurso valioso para los profesionales de la salud. Aunque no es una prueba definitiva, su uso combinado con técnicas complementarias como la tomografía computarizada, la biopsia y los estudios funcionales respiratorios permite realizar un diagnóstico preciso y planificar tratamientos eficaces.
El cribado periódico en poblaciones de riesgo es esencial para reducir la mortalidad asociada al cáncer de pulmón, y la tele de tórax desempeña un papel crucial en esta estrategia. A medida que la tecnología continúa avanzando, se espera que esta herramienta evolucione, ofreciendo imágenes más detalladas y reduciendo la exposición a la radiación. De esta forma, la tele de tórax seguirá siendo un pilar fundamental en la detección temprana y el manejo integral del cáncer de pulmón.
-
Tamiz Neonatal en Prematuros: Consideraciones Especiales
SRC:SelfWritten
El tamiz neonatal es una herramienta esencial para la detección temprana de enfermedades graves en los recién nacidos, como trastornos metabólicos, endocrinos y genéticos. En el caso de los bebés prematuros, que nacen antes de la semana 37 de gestación, este procedimiento adquiere particular importancia debido a la vulnerabilidad de los pequeños a desarrollar complicaciones de salud. Sin embargo, existen consideraciones especiales que deben tenerse en cuenta al realizar el tamiz neonatal en estos bebés. Este artículo profundiza en cómo se lleva a cabo la prueba en prematuros, las diferencias con los bebés a término y los retos y cuidados específicos que deben atenderse en estos casos.¿Cómo se Realiza el Tamiz Neonatal en Bebés Prematuros?
El proceso de tamiz neonatal en bebés prematuros es similar al de los bebés nacidos a término, pero con algunas variaciones importantes. En ambos casos, la prueba implica la extracción de una pequeña cantidad de sangre del talón del bebé, lo que se conoce como “punción del talón”. Esta muestra sanguínea se envía a un laboratorio para analizarla en busca de trastornos metabólicos y genéticos específicos.
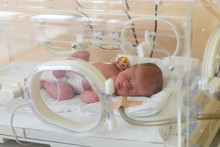 Sin embargo, en los bebés prematuros, el momento ideal para realizar el tamiz neonatal varía. Mientras que en los bebés a término, la prueba generalmente se realiza dentro de las primeras 48 horas después del nacimiento, en los prematuros puede ser necesario esperar un poco más. Esto se debe a que el sistema metabólico y endocrino de los bebés prematuros puede no estar completamente desarrollado en los primeros días de vida, lo que podría dar lugar a falsos negativos si se realiza demasiado pronto.
Sin embargo, en los bebés prematuros, el momento ideal para realizar el tamiz neonatal varía. Mientras que en los bebés a término, la prueba generalmente se realiza dentro de las primeras 48 horas después del nacimiento, en los prematuros puede ser necesario esperar un poco más. Esto se debe a que el sistema metabólico y endocrino de los bebés prematuros puede no estar completamente desarrollado en los primeros días de vida, lo que podría dar lugar a falsos negativos si se realiza demasiado pronto.Por lo general, los bebés prematuros se someten al tamiz neonatal entre las 48 y las 72 horas posteriores al nacimiento, aunque en algunos casos, especialmente si el bebé tiene un peso muy bajo al nacer, puede ser necesario repetir la prueba una vez que el bebé haya alcanzado una mayor madurez. La decisión de cuándo realizar la prueba y si es necesario un seguimiento adicional depende de la salud general del bebé y de su condición médica en ese momento.
Diferencias con los Bebés a Término
El tamiz neonatal en bebés prematuros presenta algunas diferencias clave respecto al realizado en bebés a término. Estas diferencias no solo se refieren al momento de la realización de la prueba, sino también a los resultados y a la interpretación de los mismos.
Desarrollo inmaduro del sistema metabólico y endocrino
Uno de los factores más importantes que distingue a los bebés prematuros de los nacidos a término es el desarrollo incompleto de varios sistemas fisiológicos, como el sistema metabólico y endocrino. Los trastornos metabólicos y hormonales pueden no manifestarse de la misma manera en un bebé prematuro, lo que hace que los resultados del tamiz neonatal deban interpretarse con precaución.
Por ejemplo, en los bebés prematuros, el hipotiroidismo congénito, una de las enfermedades que se detecta en el tamiz neonatal, puede no mostrar los mismos síntomas que en los bebés a término. Los bebés prematuros tienen una mayor probabilidad de experimentar alteraciones en los niveles hormonales debido a su inmadurez biológica. Esto significa que los médicos deben tener un enfoque más cuidadoso en la interpretación de los resultados, ya que ciertos trastornos podrían no presentarse inmediatamente o de manera clara en estos bebés.
Riesgo de falsos negativos y positivos
Otro aspecto relevante es el mayor riesgo de falsos negativos o falsos positivos en los bebés prematuros. Como su metabolismo no ha alcanzado la plena madurez, los resultados de la prueba pueden no reflejar de manera precisa la presencia de una enfermedad. En este contexto, el tamiz neonatal en prematuros puede necesitar ser repetido en varias ocasiones, según la evolución del bebé. Esto es particularmente cierto en casos de bajo peso al nacer o si el bebé muestra signos de inmadurez que podrían afectar los resultados.
Además, los prematuros tienen un mayor riesgo de sufrir complicaciones relacionadas con infecciones, lo que puede influir en los resultados del tamiz neonatal. El tratamiento de infecciones o problemas respiratorios en prematuros puede alterar temporalmente los niveles de algunos biomarcadores, lo que también debe tenerse en cuenta al analizar los resultados.
Retos y Cuidados Específicos en Bebés Prematuros
Los bebés prematuros enfrentan retos únicos que requieren un enfoque médico especializado y cuidados constantes. Estos desafíos se reflejan también en la realización del tamiz neonatal y en los cuidados posteriores. A continuación se describen algunos de los principales retos y cuidados específicos en estos casos.
Desafíos en la recolección de muestras
Uno de los primeros retos en el tamiz neonatal de los bebés prematuros es la recolección de la muestra sanguínea. Dado que estos bebés suelen tener venas más pequeñas y frágiles, extraer la muestra de sangre del talón puede ser más difícil. Los profesionales de salud deben tener una mayor delicadeza y técnica para evitar complicaciones y garantizar que la muestra sea adecuada para su análisis.
Monitoreo y seguimiento continuo
El monitoreo constante es esencial en los bebés prematuros, especialmente si se detecta alguna anormalidad en el tamiz neonatal. Los resultados de la prueba deben ser analizados junto con otras evaluaciones médicas para determinar si el bebé requiere tratamiento inmediato o un seguimiento continuo. En caso de resultados positivos, se debe realizar una segunda prueba para confirmar el diagnóstico, y el bebé puede necesitar atención médica especializada en función de los resultados.
En el caso de que el bebé prematuro presente un diagnóstico positivo para alguna de las enfermedades detectadas, el seguimiento será clave. La intervención temprana en estos casos puede prevenir daños a largo plazo y mejorar la calidad de vida del niño.
Educación y apoyo a los padres
El diagnóstico de una condición detectada en el tamiz neonatal puede ser especialmente desafiante para los padres de bebés prematuros. Estos padres ya están lidiando con la angustia y la incertidumbre asociadas con el nacimiento prematuro de su hijo, por lo que es fundamental ofrecerles apoyo emocional y educación adecuada. Los profesionales de la salud deben proporcionar información clara y detallada sobre los resultados de la prueba, el proceso de diagnóstico y los pasos a seguir, asegurándose de que los padres comprendan completamente las implicaciones del tamiz neonatal y las posibles intervenciones.
Conclusión
El tamiz neonatal en bebés prematuros es un procedimiento esencial para detectar trastornos metabólicos, endocrinos y genéticos que podrían tener un impacto significativo en la salud a largo plazo del niño. Sin embargo, debido a la inmadurez de los sistemas biológicos de estos bebés, la realización y los resultados de la prueba deben manejarse con especial cautela. La interpretación de los resultados, que podría presentar mayores probabilidades de falsos positivos o negativos, requiere la supervisión experta de profesionales de la salud. Además, los cuidados específicos para estos bebés, desde la recolección de las muestras hasta el seguimiento y apoyo a los padres, son fundamentales para asegurar que los prematuros reciban la mejor atención posible y puedan contar con intervenciones tempranas que prevengan complicaciones. En última instancia, el tamiz neonatal es una herramienta crucial en la atención de los bebés prematuros, pero debe ser adaptada a sus necesidades especiales para obtener resultados precisos y efectivos.
-
¿Qué enfermedades puede detectar una resonancia magnética?
SRC:SelfWritten
La resonancia magnética (RM) es una herramienta diagnóstica avanzada que emplea un potente campo magnético y ondas de radio para obtener imágenes detalladas del interior del cuerpo. Este método no utiliza radiación ionizante, lo que lo convierte en una opción segura para pacientes de todas las edades. A lo largo de este artículo, se explicarán algunas de las principales enfermedades y condiciones médicas que pueden ser detectadas mediante una resonancia magnética, destacando su importancia en el diagnóstico temprano y su capacidad para visualizar estructuras internas con gran precisión.Principales enfermedades detectadas con resonancia magnética
 La resonancia magnética es especialmente útil para detectar patologías que afectan a los tejidos blandos y estructuras internas del cuerpo, como el cerebro, la médula espinal, los músculos, las articulaciones y los órganos internos. A continuación, se enumeran algunas de las enfermedades y condiciones que pueden ser identificadas a través de este diagnóstico por imagen.
La resonancia magnética es especialmente útil para detectar patologías que afectan a los tejidos blandos y estructuras internas del cuerpo, como el cerebro, la médula espinal, los músculos, las articulaciones y los órganos internos. A continuación, se enumeran algunas de las enfermedades y condiciones que pueden ser identificadas a través de este diagnóstico por imagen.1. Tumores cerebrales
Uno de los usos más comunes de la resonancia magnética es la detección de tumores cerebrales. La capacidad de la RM para generar imágenes detalladas y de alta resolución del cerebro permite a los médicos identificar tumores primarios y metastásicos con gran precisión. Los tumores cerebrales pueden presentarse de diversas formas, como gliomas, meningiomas y adenomas, entre otros. La resonancia magnética puede ayudar a determinar la ubicación, el tamaño y la extensión del tumor, lo cual es fundamental para planificar el tratamiento adecuado, ya sea quirúrgico, radioterápico o quimioterápico.
2. Esclerosis múltiple
La esclerosis múltiple es una enfermedad autoinmune crónica que afecta al sistema nervioso central, específicamente a la mielina, la capa que recubre y protege las fibras nerviosas. La resonancia magnética es una herramienta esencial para el diagnóstico y seguimiento de esta enfermedad. La RM permite observar las lesiones en el cerebro y la médula espinal que son características de la esclerosis múltiple. Estas lesiones se presentan como áreas de desmielinización, que aparecen claramente en las imágenes obtenidas por resonancia magnética. El diagnóstico temprano a través de la RM es clave para iniciar el tratamiento adecuado y mejorar el pronóstico del paciente.
3. Lesiones cerebrales traumáticas
Las lesiones cerebrales traumáticas, como las contusiones, hematomas y edemas cerebrales, son otra de las condiciones que pueden ser detectadas mediante resonancia magnética. La RM proporciona imágenes detalladas del cerebro y permite identificar lesiones que no siempre son visibles en una tomografía computarizada (TC). Esto es particularmente importante en casos de traumatismos craneales leves a moderados, donde los daños internos pueden no ser evidentes a simple vista. La resonancia magnética ayuda a evaluar la gravedad de la lesión y la extensión del daño cerebral, lo que es fundamental para la planificación de un tratamiento adecuado.
4. Accidentes cerebrovasculares (ACV)
El diagnóstico temprano de un accidente cerebrovascular (ACV) es crucial para limitar el daño cerebral y mejorar la recuperación del paciente. La resonancia magnética es una herramienta muy útil para detectar ACV, especialmente en sus fases iniciales. A través de la RM, los médicos pueden identificar tanto los ACV isquémicos, causados por la obstrucción de un vaso sanguíneo, como los hemorrágicos, que resultan de una hemorragia en el cerebro. La RM también puede ayudar a diferenciar entre diferentes tipos de ACV y evaluar el grado de afectación de las áreas cerebrales comprometidas.
5. Lesiones medulares
La resonancia magnética es fundamental en el diagnóstico de lesiones en la médula espinal, que pueden ser causadas por traumatismos, tumores, infecciones o enfermedades degenerativas. La RM permite obtener imágenes detalladas de la médula espinal y las estructuras circundantes, lo que facilita la identificación de anomalías como hernias discales, lesiones traumáticas, abscesos, tumores o enfermedades como la esclerosis múltiple. La resonancia magnética también es útil para evaluar la compresión medular, que puede provocar dolor, debilidad muscular o parálisis.
6. Enfermedades articulares y musculoesqueléticas
La resonancia magnética es una herramienta excelente para el diagnóstico de enfermedades y lesiones que afectan a las articulaciones y los músculos. Algunas de las condiciones detectadas con resonancia magnética incluyen:
- Lesiones de ligamentos y tendones: La RM permite visualizar lesiones como esguinces, desgarros y rupturas de ligamentos o tendones, particularmente en las rodillas, los hombros y los tobillos.
- Artritis y enfermedades inflamatorias: La resonancia magnética es útil para evaluar la inflamación en las articulaciones, como en el caso de la artritis reumatoide o la artritis psoriásica.
- Artrosis: La resonancia magnética también es útil para detectar el desgaste del cartílago articular característico de la artrosis, una enfermedad degenerativa que afecta las articulaciones.
- Hernias discales: En la columna vertebral, la resonancia magnética puede mostrar hernias discales, que son desplazamientos de los discos intervertebrales que pueden comprimir nervios y causar dolor.
7. Enfermedades cardiovasculares
La resonancia magnética también se utiliza para evaluar afecciones del corazón y los vasos sanguíneos. Algunas de las enfermedades cardiovasculares que pueden ser detectadas mediante RM incluyen:
- Infartos de miocardio: La RM es útil para detectar daños en el músculo cardíaco tras un infarto, así como para evaluar la función ventricular.
- Cardiomiopatías: La resonancia magnética puede ayudar a identificar enfermedades del músculo cardíaco, como la miocardiopatía dilatada o hipertrófica.
- Anomalías en las arterias: La RM también puede evaluar las arterias coronarias y la aorta, permitiendo identificar posibles anomalías, como aneurismas o arteriosclerosis.
8. Trastornos hepáticos y renales
La resonancia magnética también tiene aplicaciones en el diagnóstico de enfermedades hepáticas y renales. En el caso del hígado, la RM es útil para detectar cirrosis, tumores hepáticos o enfermedades inflamatorias. En los riñones, la RM puede identificar tumores, quistes o enfermedades renales crónicas, así como evaluar la función renal y la presencia de obstrucciones.
Uso médico de resonancias y beneficios del diagnóstico
La resonancia magnética es una herramienta indispensable en la medicina moderna, ya que permite realizar diagnósticos precisos de diversas patologías sin la necesidad de procedimientos invasivos. Además de la alta resolución de las imágenes, su capacidad para observar tejidos blandos en detalle hace que sea especialmente valiosa en enfermedades neurológicas, musculoesqueléticas y cardiovasculares.
Uno de los principales beneficios del diagnóstico con resonancia magnética es la capacidad de realizar un seguimiento detallado de enfermedades crónicas, como la esclerosis múltiple o los trastornos articulares, lo que permite ajustar los tratamientos según la evolución de la patología.
Análisis final
En resumen, la resonancia magnética es una herramienta clave en el diagnóstico de una amplia gama de enfermedades y condiciones médicas. Su capacidad para generar imágenes detalladas de los tejidos blandos la convierte en un recurso invaluable en el diagnóstico de tumores, trastornos neurológicos, enfermedades articulares y cardiovasculares, entre otras. La resonancia magnética no solo facilita el diagnóstico temprano de estas patologías, sino que también juega un papel crucial en la planificación del tratamiento y el seguimiento de los pacientes. Gracias a su precisión y seguridad, la RM continúa siendo una de las principales tecnologías de imagen utilizadas en la medicina moderna.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

