-
¿Cómo interpretar los resultados de una tomografía médica?
SRC:SelfWritten
La tomografía es una herramienta esencial en el diagnóstico médico. Este procedimiento avanzado permite obtener imágenes detalladas del cuerpo humano. Después de realizarse el estudio, es normal que los pacientes se pregunten cómo interpretar los resultados. En este artículo, explicaremos los aspectos básicos para comprender un informe de tomografía médica y su importancia en el diagnóstico.¿Qué es una tomografía médica?
La tomografía, también conocida como tomografía axial computarizada (TAC), utiliza rayos X y tecnología computarizada para generar imágenes tridimensionales. Este procedimiento es utilizado para evaluar órganos, tejidos y estructuras internas.
El estudio proporciona información precisa que ayuda a los médicos a identificar enfermedades, lesiones y anomalías. Una vez realizado el examen, el radiólogo analiza las imágenes y elabora un informe detallado.
Elementos clave en un informe de tomografía
El informe de una tomografía médica incluye varios elementos importantes que los pacientes deben conocer. A continuación, explicamos los principales componentes del informe:
1. Datos del paciente y del estudio
El informe comienza con la información básica del paciente, como nombre, edad y fecha del estudio. También se incluye el motivo del examen, que indica la razón por la cual se solicitó la tomografía.
Estos datos son fundamentales para contextualizar los hallazgos y garantizar que el informe esté relacionado con el paciente correcto.
2. Técnica utilizada
El radiólogo describe cómo se realizó el estudio, incluyendo el tipo de tomografía y si se utilizó medio de contraste. Esta sección también menciona la zona del cuerpo analizada y las configuraciones técnicas empleadas.
3. Hallazgos principales
En esta parte se detallan las observaciones realizadas por el radiólogo al analizar las imágenes. Los hallazgos incluyen descripciones de órganos, tejidos y estructuras específicas.
Si se identifican anomalías, se menciona su tamaño, ubicación y características. Por ejemplo, pueden describirse nódulos, masas o inflamaciones.
4. Impresión diagnóstica
La impresión diagnóstica resume las conclusiones principales del estudio. Aquí, el radiólogo indica posibles diagnósticos basados en los hallazgos observados.
Es importante mencionar que esta sección no reemplaza la evaluación del médico tratante, quien interpretará el informe en el contexto clínico del paciente.
5. Recomendaciones adicionales
En algunos casos, el informe puede incluir recomendaciones para estudios complementarios o seguimiento médico. Estas sugerencias ayudan a confirmar el diagnóstico o evaluar la progresión de una condición.
¿Cómo interpretar los términos médicos en una tomografía?
Los informes de tomografía suelen incluir terminología médica que puede ser difícil de entender para los pacientes. A continuación, explicamos algunos términos comunes:
- Hipodenso o hiperdenso: Describe la densidad de las estructuras observadas en las imágenes. Por ejemplo, un área hipodensa puede indicar líquido, mientras que una hiperdensa puede sugerir calcificaciones.
- Lesión focal: Se refiere a una anomalía localizada en una región específica del cuerpo.
- Engrosamiento: Indica un aumento en el grosor de una estructura, como una pared intestinal o un vaso sanguíneo.
- Realce con contraste: Describe cómo las estructuras captan el medio de contraste utilizado durante el estudio. Esto puede ayudar a identificar tumores o inflamaciones.
Entender estos términos básicos puede facilitar la interpretación inicial del informe, aunque siempre es necesario consultarlo con un médico.
Importancia de consultar al médico tratante
El informe de tomografía es una herramienta complementaria en el diagnóstico médico. Aunque proporciona información detallada, solo un médico tratante puede interpretar los resultados de manera adecuada.
El médico evaluará el informe junto con otros factores, como antecedentes clínicos, síntomas y resultados de estudios previos. Esto asegura un diagnóstico completo y preciso.
Es fundamental que los pacientes aclaren cualquier duda con su médico. Comprender los resultados permite tomar decisiones informadas sobre el tratamiento o los siguientes pasos a seguir.
¿Qué hacer si los resultados son normales?
En algunos casos, los resultados de una tomografía pueden ser normales. Esto significa que no se encontraron anomalías significativas en el área examinada.
Aunque esto es una buena noticia, no siempre descarta la presencia de enfermedades. El médico evaluará si son necesarios otros estudios o seguimientos adicionales.
Los resultados normales también pueden ser útiles para descartar condiciones específicas y enfocar la atención médica en otras posibles causas de los síntomas.
¿Qué hacer si los resultados muestran anomalías?
 Si el informe de tomografía revela anomalías, es importante mantener la calma y seguir las indicaciones del médico. Muchas condiciones detectadas en una tomografía pueden ser tratadas de manera efectiva si se diagnostican a tiempo.
Si el informe de tomografía revela anomalías, es importante mantener la calma y seguir las indicaciones del médico. Muchas condiciones detectadas en una tomografía pueden ser tratadas de manera efectiva si se diagnostican a tiempo.El médico explicará el significado de los hallazgos y desarrollará un plan de acción. Esto puede incluir tratamientos, estudios adicionales o derivaciones a especialistas.
Avances tecnológicos en la interpretación de tomografías
La tecnología ha mejorado significativamente la precisión y utilidad de las tomografías médicas. Los equipos modernos producen imágenes de alta calidad con menor exposición a la radiación.
Además, los avances en software permiten a los radiólogos analizar las imágenes con mayor detalle. Esto mejora la detección temprana de enfermedades y aumenta la seguridad del paciente.
Conclusión
Interpretar los resultados de una tomografía médica puede parecer complicado al principio. Sin embargo, entender los elementos básicos del informe y aclarar dudas con el médico tratante es clave para obtener un diagnóstico preciso.
La tomografía sigue siendo una herramienta invaluable en la medicina moderna. Su capacidad para proporcionar imágenes detalladas permite a los médicos tomar decisiones informadas y ofrecer tratamientos efectivos. Si tienes dudas sobre tus resultados, no dudes en consultarlas con tu médico para garantizar una atención adecuada.
-
¿Qué es un tele de tórax?
SRC:SelfWritten
Un tele de tórax es un tipo de radiografía que se utiliza para examinar los órganos y estructuras dentro del pecho. Esta prueba, también conocida como radiografía de tórax, permite visualizar los pulmones, el corazón, las costillas y otras estructuras importantes. Su objetivo principal es detectar posibles enfermedades o alteraciones en el área torácica.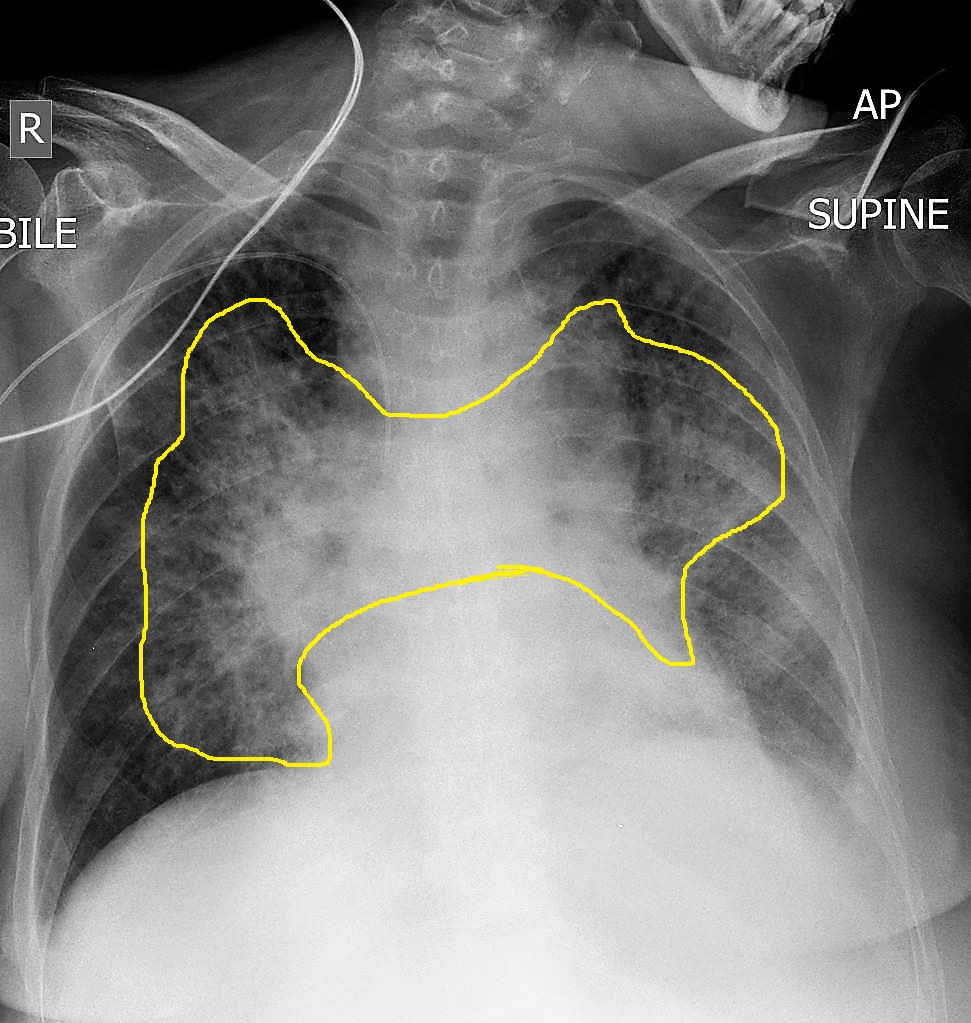 Se realiza en una máquina de rayos X, que emite radiación para generar imágenes detalladas. Estas imágenes son interpretadas por un radiólogo, quien analiza posibles anomalías que puedan estar presentes en el tórax.
Se realiza en una máquina de rayos X, que emite radiación para generar imágenes detalladas. Estas imágenes son interpretadas por un radiólogo, quien analiza posibles anomalías que puedan estar presentes en el tórax.¿Cuándo es necesario realizar un tele de tórax?
El tele de tórax puede ser solicitado por un médico en diversas situaciones. A continuación, se presentan algunos de los casos más comunes en los que esta prueba es necesaria.
1. Evaluación de problemas respiratorios
Cuando una persona presenta síntomas como dificultad para respirar, tos persistente o dolor en el pecho, el médico puede recomendar un tele de tórax. Esta radiografía ayuda a identificar problemas como infecciones pulmonares, neumonía o enfermedades pulmonares obstructivas crónicas (EPOC).
2. Diagnóstico de enfermedades cardíacas
El tele de tórax también es útil para evaluar el tamaño y la forma del corazón. Si el médico sospecha de una enfermedad cardíaca, como insuficiencia cardíaca, esta prueba puede ayudar a confirmar el diagnóstico. También permite observar la acumulación de líquidos en los pulmones, un indicio de problemas cardíacos.
3. Control de enfermedades crónicas
Las personas con enfermedades crónicas, como el asma o la EPOC, pueden requerir un tele de tórax periódicamente. Este examen ayuda a monitorizar el progreso de la enfermedad y detectar complicaciones a tiempo. Además, permite verificar si los pulmones están funcionando correctamente o si hay signos de daño pulmonar.
4. Examen de lesiones o fracturas
Si alguien ha sufrido un accidente o trauma en el pecho, un tele de tórax puede ser esencial para evaluar las lesiones. La radiografía ayuda a identificar fracturas en las costillas o en los pulmones, así como otros daños que puedan haber sido causados por el impacto.
5. Detección de cáncer
El tele de tórax es una herramienta importante en la detección temprana del cáncer de pulmón. Si una persona tiene factores de riesgo, como ser fumador o haber estado expuesto a sustancias tóxicas, el médico puede ordenar una radiografía para detectar posibles tumores. Aunque no es un examen definitivo para el cáncer, puede mostrar anomalías que requieran pruebas adicionales.
¿Cómo se realiza un tele de tórax?
El proceso de realizar un tele de tórax es sencillo y rápido. El paciente se coloca de pie frente a la máquina de rayos X. Es posible que se le pida que respire profundamente y contenga la respiración durante un breve momento para obtener una imagen clara. Dependiendo de la necesidad, el médico puede pedir radiografías adicionales desde diferentes ángulos.
El procedimiento generalmente no es doloroso, pero algunas personas pueden sentirse incómodas al tener que permanecer inmóviles o al estar expuestas a la radiación. A pesar de que la radiografía implica una pequeña dosis de radiación, se considera segura. Sin embargo, las mujeres embarazadas deben evitar esta prueba a menos que sea absolutamente necesario.
¿Qué se puede detectar en un tele de tórax?
El tele de tórax es una herramienta valiosa para detectar una variedad de condiciones. A continuación, se mencionan algunas de las enfermedades o problemas que se pueden identificar con esta prueba:
Infecciones pulmonares
Enfermedades como la neumonía, la tuberculosis o abscesos pulmonares pueden ser detectadas mediante un tele de tórax. La radiografía muestra áreas de opacidad o sombras en los pulmones que indican infecciones.
Enfermedades cardíacas
Un tele de tórax también puede revelar signos de insuficiencia cardíaca, como la acumulación de líquido en los pulmones. Además, puede ayudar a identificar otras afecciones cardíacas, como un agrandamiento del corazón.
Cáncer de pulmón
Aunque el tele de tórax no es una prueba definitiva para el cáncer de pulmón, puede mostrar masas o nódulos en los pulmones. Si se detectan anomalías, se pueden realizar estudios adicionales, como una tomografía computarizada (TC).
Fracturas y lesiones
El tele de tórax es útil para evaluar fracturas en las costillas o lesiones en los pulmones. Las radiografías pueden revelar la presencia de aire en los pulmones o líquidos en el espacio pleural.
Conclusión
El tele de tórax es una prueba diagnóstica fundamental para detectar una amplia variedad de problemas respiratorios, cardíacos y estructurales en el tórax. Se utiliza para evaluar tanto enfermedades agudas como crónicas, y también es útil en la detección de lesiones traumáticas. Si tu médico te recomienda un tele de tórax, no dudes en seguir su consejo, ya que este examen puede ser crucial para obtener un diagnóstico preciso y temprano.
-
¿Qué preparación se necesita antes de una colposcopia?
SRC:SelfWritten
-
¿Qué tipos de resonancia magnética existen y cuál se recomienda?
SRC:SelfWritten
 La resonancia magnética (RM) es una herramienta diagnóstica avanzada que permite obtener imágenes detalladas del interior del cuerpo. Sin embargo, existen diferentes tipos de resonancia magnética, cada una adaptada a necesidades específicas. Comprender sus características y aplicaciones ayuda a elegir la más adecuada según la condición médica del paciente.
La resonancia magnética (RM) es una herramienta diagnóstica avanzada que permite obtener imágenes detalladas del interior del cuerpo. Sin embargo, existen diferentes tipos de resonancia magnética, cada una adaptada a necesidades específicas. Comprender sus características y aplicaciones ayuda a elegir la más adecuada según la condición médica del paciente.Resonancia magnética de campo cerrado
La resonancia magnética de campo cerrado es el tipo más común y utiliza un imán potente en forma de tubo cerrado. Proporciona imágenes de alta resolución y es ideal para estudios detallados de órganos, tejidos y estructuras internas.
Se recomienda para evaluar lesiones cerebrales, problemas articulares y enfermedades de órganos internos. Sin embargo, puede resultar incómoda para personas con claustrofobia debido al espacio reducido.
Resonancia magnética de campo abierto
La resonancia magnética de campo abierto utiliza un diseño más amplio, sin paredes cerradas alrededor del paciente. Aunque su resolución puede ser menor, es una excelente opción para pacientes claustrofóbicos o personas con sobrepeso.
Es útil para estudios generales y diagnósticos en pacientes que no toleran el equipo de campo cerrado. También se recomienda para niños o personas que requieren monitoreo constante durante el estudio.
Resonancia magnética funcional
La resonancia magnética funcional (RMf) analiza la actividad cerebral al detectar cambios en el flujo sanguíneo. Este tipo se utiliza principalmente en investigaciones neurológicas y para planificar cirugías cerebrales.
Se recomienda en casos de epilepsia, tumores cerebrales o para estudiar trastornos neuropsiquiátricos. También permite mapear áreas específicas del cerebro responsables de funciones como el habla o el movimiento.
Resonancia magnética cardíaca
La resonancia magnética cardíaca está diseñada específicamente para evaluar el corazón y los vasos sanguíneos. Ofrece imágenes detalladas de las cámaras cardíacas, válvulas y arterias coronarias.
Se recomienda en pacientes con sospecha de enfermedades cardíacas, insuficiencia cardíaca o anomalías en los vasos sanguíneos. Es una herramienta clave para planificar tratamientos como cirugías o colocación de dispositivos médicos.
Resonancia magnética con contraste
La resonancia magnética con contraste utiliza un agente de contraste, como el gadolinio, para resaltar estructuras específicas en las imágenes. Es especialmente útil para detectar tumores, inflamaciones y problemas vasculares.
Se recomienda cuando los resultados de una RM convencional no son concluyentes o para evaluar enfermedades complejas. El médico evalúa la compatibilidad del paciente con el contraste para evitar reacciones alérgicas.
¿Cómo se elige el tipo adecuado de resonancia magnética?
El tipo de resonancia magnética se elige en función de la condición médica del paciente y las necesidades diagnósticas. El médico considera factores como los síntomas, el área del cuerpo a examinar y la capacidad del paciente para tolerar el procedimiento.
Por ejemplo, si se necesita un análisis detallado del cerebro, se prefiere una RMf. Para pacientes con claustrofobia, se opta por una RM de campo abierto. En casos de problemas cardíacos, una RM cardíaca es la opción indicada.
¿Qué factores determinan la recomendación médica?
Además de las necesidades específicas del diagnóstico, se consideran otros factores. La condición física del paciente, su historial médico y la disponibilidad del equipo adecuado son aspectos clave.
El médico también evalúa si el paciente tiene implantes metálicos o dispositivos médicos que puedan interferir con el estudio. En estos casos, pueden ser necesarias alternativas como la tomografía computarizada.
Ventajas de conocer los diferentes tipos de resonancia magnética
Comprender los diferentes tipos de RM permite a los pacientes sentirse más informados y seguros sobre el procedimiento. Además, ayuda a tomar decisiones adecuadas junto con el médico tratante.
Cada tipo de resonancia magnética tiene ventajas únicas que se adaptan a diversas condiciones médicas. Esto asegura un diagnóstico preciso y un tratamiento más efectivo.
Conclusión: Personalización en el diagnóstico por imágenes
No todas las resonancias magnéticas son iguales, y elegir el tipo adecuado es fundamental para obtener un diagnóstico claro. La colaboración entre paciente y médico garantiza que el estudio sea el más adecuado para las necesidades específicas.
Consultar con un especialista es esencial para resolver dudas y recibir orientación sobre el procedimiento. Esto asegura un diagnóstico eficiente y una experiencia más cómoda para el paciente.
-
¿Puedo prepararme para una química sanguínea antes de la prueba?
SRC:SelfWritten
La química sanguínea es un análisis fundamental para evaluar la salud general y detectar posibles problemas médicos. Una adecuada preparación puede marcar la diferencia en la precisión de los resultados. Aquí te explicamos cómo prepararte antes de esta importante prueba.¿Qué es una química sanguínea?
La química sanguínea es un análisis que mide componentes específicos en la sangre. Estos incluyen glucosa, colesterol, triglicéridos, proteínas y electrolitos.
Además, permite evaluar la función de órganos como el hígado y los riñones. Es una herramienta clave para diagnosticar enfermedades y monitorear tratamientos.
¿Es necesario prepararse para una química sanguínea?
 Sí, prepararse adecuadamente es crucial para obtener resultados confiables. Algunos factores pueden alterar los niveles en la sangre, como el consumo de alimentos o medicamentos.
Sí, prepararse adecuadamente es crucial para obtener resultados confiables. Algunos factores pueden alterar los niveles en la sangre, como el consumo de alimentos o medicamentos.Seguir las indicaciones médicas es esencial para evitar errores en los resultados. Esto también facilita una interpretación precisa por parte del médico.
Consejos para prepararte antes de una química sanguínea
1. Ayuna si es necesario
En muchas químicas sanguíneas se requiere ayuno, especialmente si se medirán glucosa o lípidos.
El ayuno generalmente dura entre 8 y 12 horas. Durante este tiempo, no se deben consumir alimentos ni bebidas, excepto agua.
2. Mantente hidratado
Beber suficiente agua antes de la prueba es importante. Esto facilita la extracción de sangre y ayuda a obtener una muestra adecuada.
Evita bebidas como café, té o jugos, ya que podrían influir en los resultados.
3. Evita el alcohol y alimentos grasos
El alcohol y las comidas con alto contenido de grasas pueden alterar los niveles de colesterol y triglicéridos.
Evítalos al menos 24 horas antes de la prueba para garantizar resultados precisos.
4. Consulta sobre tus medicamentos
Algunos medicamentos pueden influir en los resultados de la química sanguínea. Informa al médico sobre todos los que consumes.
El médico te indicará si es necesario suspender algún medicamento antes de la prueba.
5. Descansa bien la noche anterior
Dormir adecuadamente es fundamental para que tu cuerpo esté en condiciones óptimas durante el examen.
El estrés o la falta de sueño pueden afectar algunos parámetros, como la glucosa en la sangre.
¿Qué esperar el día de la prueba?
El día de la química sanguínea, sigue las instrucciones que te hayan dado. Ve con ropa cómoda para facilitar la extracción de sangre.
Un profesional de salud realizará el procedimiento rápidamente, generalmente en menos de 10 minutos.
Después de la extracción, puedes reanudar tus actividades normales y tu alimentación, a menos que te indiquen lo contrario.
¿Qué pasa si no te preparas correctamente?
No seguir las recomendaciones puede llevar a resultados inexactos. Esto puede complicar el diagnóstico o retrasar el inicio de un tratamiento adecuado.
Si accidentalmente rompes el ayuno o no sigues alguna indicación, informa al personal médico antes de la prueba. Esto ayudará a interpretar los resultados correctamente.
Conclusión
Prepararte para una química sanguínea es sencillo, pero esencial. Seguir estas recomendaciones asegura resultados precisos y confiables.
Consulta siempre a tu médico para resolver dudas y recibir instrucciones específicas. Invertir tiempo en la preparación es un paso importante hacia una mejor salud.
-
¿Qué es la química sanguínea y por qué es importante para la salud?
SRC:SelfWritten
La química sanguínea es una herramienta fundamental en la medicina moderna. A través de esta prueba, se analizan diferentes componentes en la sangre para evaluar la salud general y detectar posibles problemas. Comprender su importancia puede marcar una gran diferencia en el cuidado de nuestra salud.¿Qué mide una química sanguínea?
 Una química sanguínea mide diversos parámetros en la sangre. Estos incluyen niveles de glucosa, colesterol, triglicéridos, electrolitos, y proteínas. También evalúa el funcionamiento de órganos clave como el hígado y los riñones.
Una química sanguínea mide diversos parámetros en la sangre. Estos incluyen niveles de glucosa, colesterol, triglicéridos, electrolitos, y proteínas. También evalúa el funcionamiento de órganos clave como el hígado y los riñones.Cada uno de estos componentes proporciona información esencial sobre el estado del cuerpo. Por ejemplo, los niveles altos de glucosa pueden indicar diabetes, mientras que el colesterol elevado puede ser un factor de riesgo para enfermedades cardiovasculares.
¿Cómo se realiza una química sanguínea?
El procedimiento es sencillo y rápido. Un profesional de la salud extrae una muestra de sangre, generalmente de una vena en el brazo.
Esta muestra se envía al laboratorio para su análisis. Los resultados suelen estar disponibles en pocos días y se interpretan en conjunto con la historia clínica del paciente.
Es importante realizarse esta prueba en ayunas. Esto garantiza resultados más precisos, especialmente en mediciones como la glucosa y los lípidos.
Beneficios de realizar una química sanguínea
La química sanguínea es una herramienta preventiva. Permite identificar problemas de salud antes de que se manifiesten síntomas.
Además, ayuda a monitorear condiciones crónicas, como diabetes o hipertensión, asegurando que los tratamientos sean efectivos. También es útil para ajustar medicamentos y evaluar la recuperación tras una enfermedad.
Los resultados ofrecen una visión clara de cómo están funcionando los sistemas principales del cuerpo. Esto facilita la detección temprana de enfermedades y mejora las posibilidades de un tratamiento exitoso.
¿Con qué frecuencia debe realizarse?
La frecuencia depende de varios factores, como la edad, el estado de salud y el historial médico.
En general, los adultos sanos deben hacerse una química sanguínea al menos una vez al año como parte de un chequeo médico. Sin embargo, las personas con enfermedades crónicas o factores de riesgo podrían necesitar análisis más frecuentes.
Consultar a un médico es esencial para determinar la periodicidad adecuada en cada caso. La prevención es clave para mantener una buena salud.
¿Por qué es importante la química sanguínea para la salud?
La química sanguínea ayuda a prevenir complicaciones de salud al identificar anomalías en una etapa temprana.
Por ejemplo, un desequilibrio en los electrolitos puede afectar el ritmo cardíaco y otros procesos vitales. Detectar este problema a tiempo puede evitar consecuencias graves.
Asimismo, monitorear parámetros como la función renal y hepática permite ajustar el estilo de vida y los tratamientos médicos según sea necesario. Esto contribuye a mejorar la calidad de vida.
Consejos para preparar una química sanguínea
Es fundamental seguir las indicaciones del médico antes de realizar la prueba. La mayoría de las veces, se recomienda ayunar entre 8 y 12 horas.
Evitar el consumo de alcohol y grasas el día previo también es importante. Si tomas medicamentos, consulta si necesitas ajustarlos antes del análisis.
Comunica al médico cualquier síntoma reciente o cambio en tu rutina. Esto puede ser relevante para interpretar los resultados correctamente.
Conclusión
La química sanguínea es un análisis esencial para el cuidado de la salud. Proporciona información valiosa sobre el estado del cuerpo y ayuda a prevenir problemas graves.
Realizarse esta prueba regularmente es una inversión en bienestar. Consultar al médico y seguir las recomendaciones es clave para obtener los mejores resultados.
Prioriza tu salud. Una química sanguínea puede ser el primer paso hacia una vida más sana y equilibrada.
-
¿Qué hacer si los resultados de mi colposcopia son anormales?
SRC:SelfWritten
Recibir resultados anormales de una colposcopia puede generar preocupación, pero es importante mantener la calma. Este procedimiento permite detectar cambios celulares o lesiones que pueden requerir seguimiento o tratamiento.Saber qué hacer ante un resultado anormal ayuda a tomar decisiones informadas y preservar la salud ginecológica. En este artículo, explicamos los pasos a seguir y los posibles diagnósticos asociados.
COLPOSCOPIA: ¿Qué significa un resultado anormal?
Un resultado anormal en una colposcopia indica que se han encontrado áreas con cambios celulares o lesiones sospechosas en el tejido cervical. Esto no significa necesariamente que tengas cáncer.
Los resultados anormales pueden deberse a:
- Inflamación: Asociada a infecciones o irritaciones.
- Displasia cervical: Cambios celulares que pueden ser leves, moderados o severos.
- Lesiones precancerosas: Áreas con un mayor riesgo de progresar a cáncer cervical si no se tratan.
- Cáncer cervical: Aunque poco común, puede identificarse en etapas iniciales.
El médico analizará los resultados y determinará los pasos a seguir según el tipo y la gravedad de las anomalías.
Primeros pasos tras un resultado anormal
Ante un resultado anormal, el primer paso es discutir los hallazgos con tu médico. Ellos te explicarán el informe en términos claros y te indicarán las opciones disponibles.
- Realiza las pruebas adicionales necesarias: Si se recomienda una biopsia, esta confirmará el diagnóstico y ayudará a planificar el tratamiento adecuado.
- Sigue las recomendaciones médicas: Asistir a todas las citas y estudios programados asegura un seguimiento oportuno.
- Mantén la calma: Recuerda que muchas anomalías son tratables y no evolucionan a problemas graves.
El enfoque proactivo y la comunicación abierta con tu médico son fundamentales en esta etapa.
¿Qué diagnósticos están asociados con resultados anormales?
Los resultados anormales de una colposcopia pueden estar relacionados con diferentes condiciones, como:
1. Displasia cervical
La displasia cervical ocurre cuando las células del cuello uterino presentan cambios anormales. Puede ser leve (bajo grado), moderada o severa (alto grado).
- Displasia leve: A menudo se resuelve sin tratamiento, pero requiere monitoreo.
- Displasia moderada o severa: Necesita tratamiento para evitar que progrese a lesiones precancerosas.
2. Lesiones precancerosas
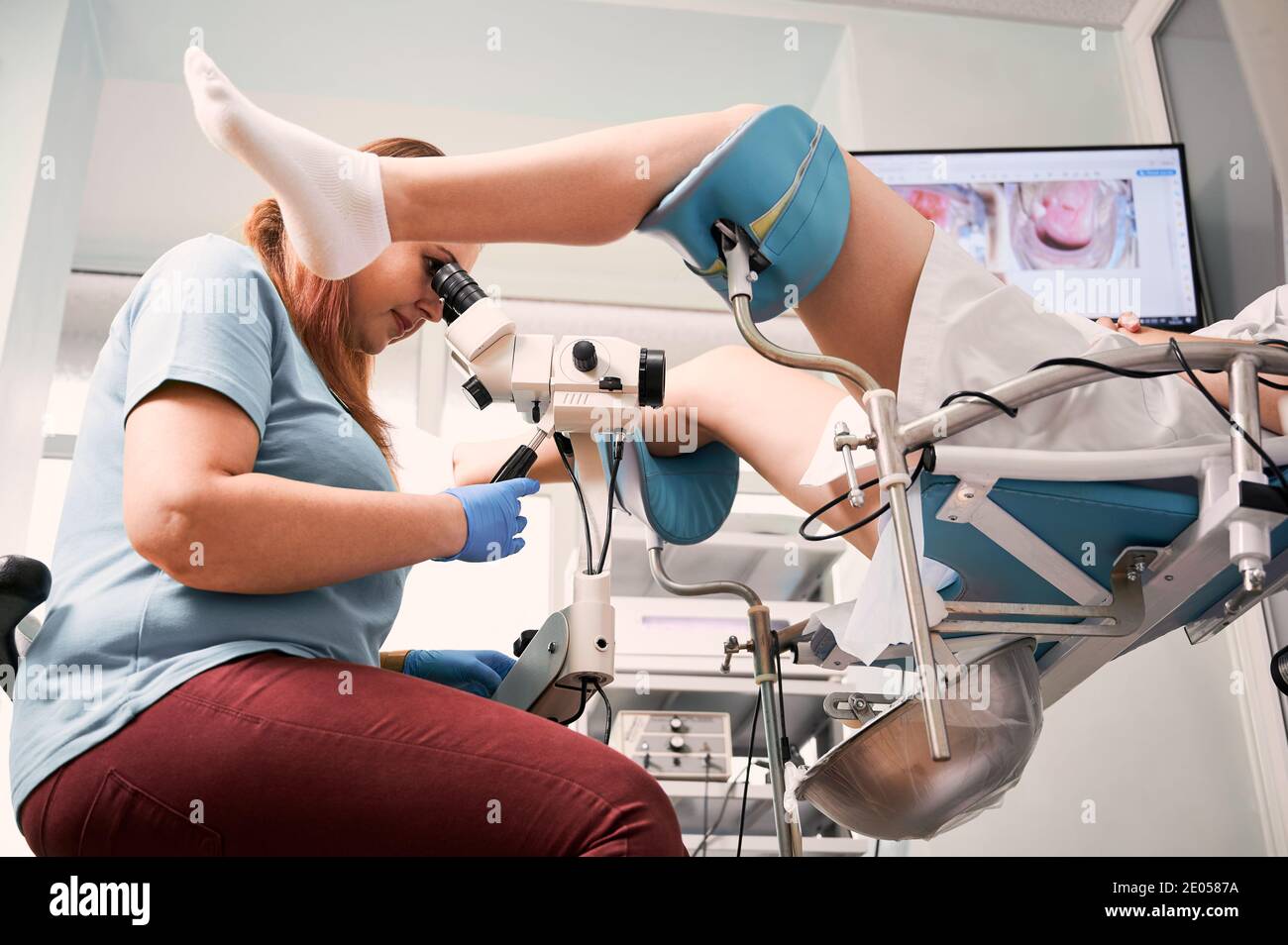 Indican un mayor riesgo de desarrollar cáncer cervical si no se tratan. Estas lesiones suelen gestionarse mediante procedimientos como crioterapia, conización o LEEP.
Indican un mayor riesgo de desarrollar cáncer cervical si no se tratan. Estas lesiones suelen gestionarse mediante procedimientos como crioterapia, conización o LEEP.3. Cáncer cervical
Aunque poco frecuente, la colposcopia puede identificar áreas sospechosas de cáncer en etapas tempranas. Un diagnóstico temprano mejora significativamente las posibilidades de tratamiento exitoso.
Opciones de tratamiento para resultados anormales
El tratamiento dependerá de los hallazgos específicos de la colposcopia y las pruebas complementarias. Las opciones incluyen:
- Monitoreo: En casos de displasia leve, el médico puede sugerir controles regulares para observar si las células regresan a la normalidad.
- Procedimientos para eliminar lesiones: Técnicas como la crioterapia o el LEEP eliminan células anormales y previenen su progresión.
- Tratamientos adicionales: Si se detecta cáncer, el médico te derivará a un especialista para explorar opciones como cirugía, radioterapia o quimioterapia.
Es importante seguir el plan de tratamiento indicado para garantizar una recuperación adecuada.
La importancia de mantener la calma
Recibir resultados anormales puede ser estresante, pero no necesariamente significa que tengas un problema grave. Muchas de las anomalías detectadas son tratables y tienen buen pronóstico.
Confía en tu equipo médico y sigue sus recomendaciones. Ellos están capacitados para guiarte durante el proceso y responder todas tus dudas.
Mantener una actitud positiva y proactiva es esencial para afrontar cualquier diagnóstico con éxito.
¿Cómo prevenir problemas futuros?
Tras recibir tratamiento o seguimiento, es fundamental continuar con los controles ginecológicos recomendados. Esto incluye:
- Pruebas regulares de Papanicolaou y VPH: Son esenciales para detectar anomalías en etapas tempranas.
- Citas de seguimiento: Permiten evaluar la eficacia del tratamiento y detectar cualquier recurrencia.
- Hábitos saludables: Mantener una dieta equilibrada, evitar el tabaquismo y practicar sexo seguro reduce el riesgo de infecciones y problemas cervicales.
La prevención y el monitoreo constante son clave para mantener la salud ginecológica a largo plazo.
Conclusión: ¿Qué hacer si los resultados de mi colposcopia son anormales?
Si los resultados de tu colposcopia son anormales, no entres en pánico. Consulta a tu médico para entender los hallazgos y los pasos a seguir.
Desde pruebas adicionales hasta tratamientos específicos, existen muchas opciones para manejar las anomalías detectadas. Seguir las recomendaciones médicas asegura un manejo adecuado y mejora el pronóstico.
La colposcopia es una herramienta valiosa para detectar y tratar problemas en etapas tempranas. Mantente informada, sigue las indicaciones de tu médico y cuida tu salud con un enfoque preventivo y proactivo.
-
¿Cuánto tiempo debo esperar después de la exposición para realizarme la prueba de VIH?
SRC:SelfWritten
Saber cuándo realizarse una prueba de VIH después de una posible exposición es clave para obtener resultados confiables. El virus necesita tiempo para ser detectable, dependiendo del tipo de prueba que se utilice. Este tiempo se conoce como periodo de ventana. En este artículo, te explicaremos cuánto debes esperar según el tipo de prueba y qué factores considerar.¿Qué es el periodo de ventana en una prueba de VIH?
 El periodo de ventana es el tiempo que transcurre entre la infección por VIH y el momento en que la prueba puede detectarlo. Durante este periodo, el cuerpo comienza a producir anticuerpos o aumenta la cantidad de antígenos y material genético del virus.
El periodo de ventana es el tiempo que transcurre entre la infección por VIH y el momento en que la prueba puede detectarlo. Durante este periodo, el cuerpo comienza a producir anticuerpos o aumenta la cantidad de antígenos y material genético del virus.Si realizas la prueba antes de que el virus sea detectable, el resultado podría ser un falso negativo. Por eso, es crucial conocer el tiempo de espera recomendado para cada tipo de prueba.
Tipos de pruebas de VIH y sus tiempos de detección
Existen diferentes tipos de pruebas de VIH, y cada una tiene un tiempo específico para arrojar resultados confiables. A continuación, te explicamos los más comunes.
1. Pruebas de anticuerpos
Estas pruebas detectan los anticuerpos que el cuerpo produce en respuesta al VIH. Son las más utilizadas y están disponibles en formatos rápidos y de laboratorio.
- Tiempo de detección: Entre 3 y 12 semanas después de la exposición.
- Recomendación: Si el resultado es negativo, repite la prueba tras 12 semanas para confirmar.
2. Pruebas combinadas (antígeno/anticuerpo)
Detectan tanto los anticuerpos como el antígeno p24, una proteína que aparece en etapas tempranas de la infección.
- Tiempo de detección: Entre 2 y 4 semanas después de la exposición.
- Recomendación: Es ideal para detectar el VIH en etapas tempranas. Repite la prueba si hay riesgo reciente.
3. Pruebas de ARN
Analizan directamente el material genético del virus en la sangre. Son las más precisas para identificar infecciones recientes.
- Tiempo de detección: Aproximadamente 10 días después de la exposición.
- Recomendación: Son útiles para quienes necesitan resultados inmediatos y confiables tras una posible exposición.
¿Cuánto tiempo debo esperar para hacerme una prueba de VIH?
El tiempo de espera depende del tipo de prueba y de la posible exposición. Aquí te damos una guía general:
- Menos de 2 semanas: Opta por una prueba de ARN si buscas resultados tempranos.
- Entre 2 y 4 semanas: Una prueba combinada es la mejor opción.
- Más de 4 semanas: Una prueba de anticuerpos es confiable, pero considera una prueba combinada para mayor precisión.
Si no estás seguro de qué prueba elegir, consulta a un médico para orientación.
Factores que pueden influir en los resultados
El tiempo de detección puede variar según factores individuales y del tipo de prueba. Algunos factores que influyen incluyen:
- Estado del sistema inmunológico: En casos raros, el cuerpo puede tardar más en producir anticuerpos.
- Tipo de prueba utilizada: Las pruebas rápidas son menos sensibles en etapas tempranas.
- Calidad de la muestra: Una muestra inadecuada podría afectar la precisión del resultado.
- Exposición repetida: Si hubo múltiples exposiciones, el periodo de ventana puede variar.
¿Qué hacer si obtengo un resultado negativo?
Un resultado negativo no siempre descarta una infección reciente. Si realizaste la prueba durante el periodo de ventana, considera repetirla después del tiempo recomendado.
 Mientras tanto, toma medidas preventivas para evitar futuras exposiciones. Usa condones en todas tus relaciones sexuales y no compartas agujas u objetos punzantes.
Mientras tanto, toma medidas preventivas para evitar futuras exposiciones. Usa condones en todas tus relaciones sexuales y no compartas agujas u objetos punzantes.Si tienes dudas sobre el resultado o síntomas relacionados con el VIH, consulta a un médico para pruebas adicionales.
¿Qué hacer si obtengo un resultado positivo?
Un resultado positivo no debe generar pánico. Busca atención médica inmediata para confirmar el diagnóstico con pruebas adicionales. Los tratamientos antirretrovirales actuales son efectivos y permiten llevar una vida saludable.
Además, informa a tus parejas sexuales para que puedan realizarse la prueba de VIH y tomar medidas preventivas.
¿Por qué es importante esperar el tiempo adecuado?
Esperar el tiempo recomendado garantiza resultados más confiables y evita confusiones. Un diagnóstico temprano permite iniciar tratamiento a tiempo y reducir el riesgo de complicaciones.
Conocer tu estado serológico también ayuda a prevenir la transmisión del virus. Tomar medidas responsables protege tanto tu salud como la de los demás.
Realizarte una prueba de VIH en el momento adecuado es un paso esencial para cuidar tu salud. Consulta siempre a un profesional si tienes dudas sobre el tipo de prueba o el tiempo de espera. La detección temprana salva vidas y facilita el acceso a tratamientos efectivos.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 La colposcopia es un procedimiento ginecológico que permite examinar el cuello uterino, la vagina y la vulva con detalle. Para obtener resultados precisos y minimizar molestias, es fundamental seguir ciertas recomendaciones previas al estudio.
La colposcopia es un procedimiento ginecológico que permite examinar el cuello uterino, la vagina y la vulva con detalle. Para obtener resultados precisos y minimizar molestias, es fundamental seguir ciertas recomendaciones previas al estudio.
