-
¿Qué es la mastografía digital y en qué se diferencia de la convencional?
La mastografía digital representa un avance significativo en la tecnología de detección del cáncer de mama. En este artículo, exploraremos en qué consiste la mastografía digital y cómo difiere de la mastografía convencional, destacando los beneficios que ofrece en términos de precisión y visualización del tejido mamario.
 Fundamentos de la Mastografía Digital
Fundamentos de la Mastografía Digital
La mastografía digital utiliza detectores electrónicos en lugar de películas radiográficas convencionales para capturar imágenes del tejido mamario. Estas imágenes se almacenan digitalmente y pueden ser visualizadas en una pantalla de computadora, permitiendo un análisis más detallado y una manipulación de la imagen para una evaluación más precisa.Mayor Resolución y Detalle
Una de las principales diferencias entre la mastografía digital y la convencional radica en la resolución de la imagen. La mastografía digital ofrece una mayor resolución, lo que significa que las imágenes capturadas son más detalladas. Esta capacidad para visualizar estructuras más pequeñas o sutiles contribuye a una detección temprana más efectiva de posibles anomalías.Almacenamiento y Acceso Eficiente
La mastografía digital permite el almacenamiento eficiente de las imágenes en formato electrónico. Esto facilita el acceso rápido a los registros mamarios anteriores, simplificando la comparación de imágenes a lo largo del tiempo. La capacidad de revisar estudios anteriores mejora la detección de cambios sutiles y la identificación temprana de cualquier anormalidad.Reducción de la Exposición a la Radiación
Otro beneficio clave de la mastografía digital es la reducción de la exposición a la radiación. Aunque ambas técnicas utilizan rayos X, la mastografía digital requiere menos dosis de radiación en comparación con la mastografía convencional. Esta reducción es especialmente significativa en pacientes que requieren estudios de seguimiento frecuentes.Herramientas de Mejora de Imágenes
La mastografía digital ofrece herramientas avanzadas para mejorar las imágenes y optimizar la interpretación. Esto incluye la capacidad de ajustar el contraste y la iluminación, así como la aplicación de algoritmos para resaltar áreas específicas de interés. Estas herramientas mejoran la capacidad de los radiólogos para identificar y evaluar posibles anormalidades.Comparación Directa de Imágenes
La mastografía digital facilita la comparación directa de imágenes, ya que elimina la necesidad de impresiones en películas radiográficas. Las imágenes digitales pueden ser visualizadas lado a lado en la pantalla, mejorando la eficiencia del proceso de evaluación y permitiendo una identificación más precisa de cambios en el tejido mamario.Transición hacia la Innovación
A medida que la tecnología avanza, muchas instalaciones de salud están haciendo la transición de la mastografía convencional a la digital. Esta transición se debe a los beneficios significativos que ofrece en términos de precisión diagnóstica y comodidad para las pacientes.Incentivo a la Salud: Realiza Pruebas de Laboratorio
En conclusión, la mastografía digital representa una evolución importante en la detección del cáncer de mama en comparación con la mastografía convencional. La mayor resolución, eficiencia en el almacenamiento de imágenes y reducción de la exposición a la radiación son factores que respaldan su adopción. Se alienta a todas las mujeres a discutir con sus médicos la opción más adecuada para ellas y a realizar mastografías de manera regular. Además, se incentiva a realizar pruebas de laboratorio periódicas como parte integral de la atención preventiva de la salud, contribuyendo así a la detección temprana de posibles anomalías y a la preservación del bienestar general. -
¿La mastografía es dolorosa? ¿Cómo puedo aliviar el malestar?
La mastografía, una herramienta esencial en la detección temprana del cáncer de mama, a menudo suscita preguntas sobre su nivel de molestia. En este artículo, exploraremos el procedimiento de la mastografía, sus posibles molestias y cómo aliviarlas.
Proceso de la Mastografía: Un Análisis Detallado
La mastografía es un procedimiento médico que utiliza rayos X de baja dosis para obtener imágenes detalladas de las mamas. Este examen ayuda a detectar cualquier anomalía o cambio en el tejido mamario, incluso antes de que los síntomas sean evidentes.
¿Es Dolorosa la Mastografía?
La sensación durante una mastografía varía de una mujer a otra. Algunas mujeres informan molestias leves, mientras que otras pueden experimentar un ligero dolor. La compresión de las mamas es necesaria para obtener imágenes claras, lo que puede causar cierta incomodidad.
Consejos para Aliviar el Malestar Durante la Mastografía
Comunicación Abierta:
Mantén una comunicación abierta con el técnico de radiología. Expresa cualquier preocupación o malestar que puedas experimentar durante el procedimiento.Relajación Muscular:
Intenta relajar tus músculos durante la compresión mamaria. La tensión muscular puede aumentar la sensación de molestia.Respiración Profunda:
Practica respiraciones profundas y pausadas para mantener la calma. La respiración profunda puede ayudar a reducir la sensación de malestar.Uso de Almohadillas Suaves:
Algunos centros proporcionan almohadillas suaves para colocar entre la mama y la placa de compresión, lo que puede aliviar la presión.Programa la Cita Estratégicamente:
Algunas mujeres encuentran que programar la mastografía después de su periodo menstrual puede reducir la sensibilidad mamaria.Importancia de Superar el Malestar para la Salud Mamaria
A pesar de las posibles molestias, es crucial comprender que la mastografía es un paso fundamental en la detección temprana de problemas mamarios, incluido el cáncer. Superar el malestar momentáneo puede tener un impacto significativo en la salud a largo plazo.
Incentivo a Priorizar la Salud Mamaria
Incentivamos a todas las mujeres a superar cualquier temor o aprehensión sobre la molestia durante la mastografía y priorizar su salud mamaria. La detección temprana de cualquier problema brinda la oportunidad de recibir tratamiento oportuno y mejorar los resultados.
Realiza tu Mastografía Anualmente
 En última instancia, la mastografía es una herramienta vital en la preservación de la salud mamaria. Para las mujeres mayores de 40 años, se recomienda realizar este estudio de manera anual como parte de un enfoque integral para el cuidado de la salud.
En última instancia, la mastografía es una herramienta vital en la preservación de la salud mamaria. Para las mujeres mayores de 40 años, se recomienda realizar este estudio de manera anual como parte de un enfoque integral para el cuidado de la salud.Cuida tu Salud, Realiza tu Mastografía
En conclusión, enfrentar la posibilidad de molestias durante una mastografía es un pequeño precio a pagar por la seguridad y la salud mamaria. Priorizar la detección temprana mediante la realización regular de este estudio es una decisión sabia y valiente. ¡Cuida de ti misma y de tu salud mamaria!
-
¿Puede un electrocardiograma revelar la causa de un desmayo?
 Cuando un individuo experimenta un desmayo, es natural buscar respuestas sobre la causa subyacente de este episodio. En este artículo, examinaremos la relación entre los desmayos y los electrocardiogramas (ECG), evaluando cómo este procedimiento puede proporcionar valiosa información para descubrir las posibles razones detrás de los episodios de pérdida de conciencia.
Cuando un individuo experimenta un desmayo, es natural buscar respuestas sobre la causa subyacente de este episodio. En este artículo, examinaremos la relación entre los desmayos y los electrocardiogramas (ECG), evaluando cómo este procedimiento puede proporcionar valiosa información para descubrir las posibles razones detrás de los episodios de pérdida de conciencia.El Rol del ECG en la Evaluación de Desmayos: Una Herramienta Diagnóstica Clave
El electrocardiograma se ha establecido como una herramienta diagnóstica clave en la evaluación de desmayos. Este procedimiento registra la actividad eléctrica del corazón y puede revelar irregularidades que podrían estar vinculadas a la pérdida de conciencia. Durante un episodio de desmayo, el ECG captura cambios en el ritmo cardíaco y otros patrones eléctricos que son fundamentales para la identificación de posibles causas.
Arritmias Cardíacas y Desmayos: Una Conexión Significativa
Las arritmias cardíacas, alteraciones en el ritmo cardíaco, son una de las posibles causas de desmayos. El ECG es especialmente eficaz para detectar arritmias, ya que registra de manera precisa las variaciones en la actividad eléctrica del corazón. La identificación de patrones arrítmicos durante un episodio de desmayo puede ser crucial para determinar la conexión entre la pérdida de conciencia y el funcionamiento cardíaco.
Bloqueos Cardíacos y Desmayos: Una Evaluación Detallada
Los bloqueos cardíacos, que afectan la conducción eléctrica en el corazón, también pueden desencadenar desmayos. El ECG es una herramienta valiosa para evaluar la presencia de bloqueos cardíacos, ya que detecta las alteraciones en la secuencia normal de las ondas eléctricas. La identificación de bloqueos cardíacos mediante el ECG puede ser esencial para establecer un diagnóstico preciso y desarrollar un plan de tratamiento efectivo.
Evaluación de la Isquemia Cardíaca: Un Enfoque Importante
La isquemia cardíaca, la reducción del flujo sanguíneo al músculo cardíaco, es otra posible causa de desmayos. Durante un episodio de isquemia, el ECG puede revelar elevaciones o depresiones en el segmento ST, indicando posibles problemas en las arterias coronarias. La evaluación de la isquemia cardíaca a través del ECG es crucial para determinar la necesidad de intervenciones médicas adicionales.
Desmayos Vasovagales y el Papel del ECG: Un Enfoque Específico
Los desmayos vasovagales, causados por una respuesta exagerada del sistema nervioso, también pueden ser evaluados mediante el ECG. Aunque este tipo de desmayos no siempre está directamente relacionado con problemas cardíacos, el ECG puede descartar posibles complicaciones cardíacas durante un episodio de pérdida de conciencia, brindando tranquilidad y orientación en el diagnóstico.
Desafíos en la Evaluación de Desmayos: Importancia de Pruebas Adicionales
Aunque el ECG es una herramienta valiosa, en algunos casos, los desmayos pueden tener causas no directamente relacionadas con el corazón. En tales situaciones, es esencial realizar pruebas adicionales, como la monitorización Holter o pruebas de inclinación, para obtener una visión más completa y precisa de los factores que contribuyen a los episodios de desmayo.
Incentivo a la Salud Cardiovascular y Pruebas de Laboratorio: Una Medida Preventiva Importante
La pérdida de conciencia es un síntoma que no debe subestimarse. Independientemente de la causa, es crucial abordar los desmayos de manera proactiva. Se alienta a todos a cuidar su salud cardiovascular y, en caso de experimentar desmayos, buscar la orientación de un profesional de la salud. La realización de pruebas de laboratorio periódicas, incluyendo el electrocardiograma, puede contribuir significativamente a la detección temprana de posibles problemas cardíacos y a la prevención de complicaciones a largo plazo.
-
¿Por qué es importante ayunar antes de un examen general de orina?
La importancia del ayuno antes de un examen general de orina
 El examen general de orina (EGO) es una prueba médica común que se utiliza para evaluar la salud del sistema urinario y detectar posibles problemas médicos. Uno de los aspectos importantes de la preparación para un EGO es el ayuno, que consiste en abstenerse de comer o beber durante un período de tiempo específico antes de la prueba. En este artículo, exploraremos por qué es importante ayunar antes de un EGO y cómo esta preparación contribuye a la precisión de los resultados.
El examen general de orina (EGO) es una prueba médica común que se utiliza para evaluar la salud del sistema urinario y detectar posibles problemas médicos. Uno de los aspectos importantes de la preparación para un EGO es el ayuno, que consiste en abstenerse de comer o beber durante un período de tiempo específico antes de la prueba. En este artículo, exploraremos por qué es importante ayunar antes de un EGO y cómo esta preparación contribuye a la precisión de los resultados.El proceso del ayuno antes de un EGO
El ayuno antes de un EGO generalmente implica abstenerse de comer y beber durante un período de 8 a 12 horas antes de la prueba. Durante este tiempo, se permite beber agua en la mayoría de los casos, ya que la hidratación es esencial para la recolección de una muestra de orina adecuada. Sin embargo, es importante seguir las instrucciones específicas proporcionadas por el médico o el laboratorio, ya que las pautas de ayuno pueden variar según el laboratorio o el tipo de prueba que se realice.
Razones para el ayuno antes de un EGO
El ayuno antes de un EGO es importante por varias razones fundamentales:
1. Precisión de los resultados: El ayuno ayuda a garantizar que los resultados del EGO sean precisos y no se vean influenciados por la comida o las bebidas ingeridas previamente. Esto es crucial para obtener una evaluación adecuada de la salud del sistema urinario y otros indicadores.
2. Evitar la interferencia de alimentos y bebidas: Algunos alimentos y bebidas pueden afectar temporalmente los resultados del EGO, como alterar el pH de la orina o cambiar su color. Al ayunar, se minimiza la posibilidad de interferencia.
3. Evaluación de indicadores específicos: En algunos casos, se pueden realizar pruebas adicionales en la orina, como la medición de glucosa o cetonas. El ayuno antes del EGO permite una evaluación más precisa de estos indicadores.
4. Comparación con valores de referencia: Los resultados del EGO se comparan con valores de referencia establecidos. El ayuno permite que los resultados se ajusten de manera más precisa a estas referencias, lo que facilita la interpretación clínica.
La importancia de seguir las instrucciones
Es fundamental seguir las instrucciones proporcionadas por el médico o el laboratorio en relación con el ayuno antes de un EGO. Cada laboratorio puede tener pautas específicas sobre cuánto tiempo se debe ayunar y si se permite beber agua durante el período de ayuno. Siguiendo estas instrucciones, se asegura que los resultados del EGO sean precisos y confiables.
Incentivo a cuidar la salud y a realizar pruebas de laboratorio
En resumen, el ayuno antes de un examen general de orina (EGO) es importante para garantizar la precisión de los resultados y evitar la interferencia de alimentos y bebidas en la muestra de orina. Es crucial seguir las instrucciones específicas proporcionadas por el médico o el laboratorio para una preparación adecuada. Como parte de su cuidado de la salud, es importante programar y realizar pruebas de laboratorio según las indicaciones de su médico. Le animamos a cuidar de su salud y a someterse a pruebas de laboratorio de manera regular para mantenerse informado y tomar medidas preventivas. Su bienestar es una prioridad, ¡no la descuide!
-
¿Puede una colposcopia detectar problemas en el cuello uterino después de una LEEP (excisión electroquirúrgica con asa)?
La LEEP, por sus siglas en inglés “Loop Electrosurgical Excision Procedure,” es un procedimiento ginecológico comúnmente utilizado para tratar lesiones cervicales precancerosas o para extirpar tejido anormal del cuello uterino. Aunque la LEEP es eficaz, la colposcopia se convierte en una herramienta esencial para evaluar la salud cervical postoperatoria.
La LEEP y su Impacto en el Cuello Uterino
La LEEP implica el uso de una corriente eléctrica de alta frecuencia para cortar o excisar el tejido cervical anormal. Aunque este procedimiento se centra en la eliminación precisa de lesiones, puede afectar la estructura y la vascularización del cuello uterino. La colposcopia proporciona una evaluación visual detallada para detectar cualquier cambio en la salud cervical después de una LEEP.
 Colposcopia Post-LEEP: Evaluación Visual Detallada
Colposcopia Post-LEEP: Evaluación Visual DetalladaLa colposcopia, siendo un procedimiento de evaluación visual, se realiza después de una LEEP para examinar minuciosamente el cuello uterino. Este enfoque visual detallado permite a los profesionales de la salud identificar alteraciones en la vascularización, evaluar la presencia de lesiones residuales y determinar la necesidad de pruebas adicionales para garantizar una recuperación completa.
Momento Óptimo para Colposcopia Post-LEEP
El momento óptimo para realizar una colposcopia después de una LEEP puede variar según las indicaciones médicas y la respuesta individual al tratamiento. En muchos casos, se programa una colposcopia durante el período de seguimiento postoperatorio, permitiendo una evaluación temprana y una intervención si es necesario.
Indicaciones para Colposcopia Post-LEEP
Las indicaciones para realizar una colposcopia después de una LEEP pueden incluir la presencia de síntomas como sangrado anormal, dolor pélvico persistente o cualquier otro signo que pueda indicar cambios en la salud cervical. Además, si durante la LEEP se trataron áreas extensas, la colposcopia puede ser esencial para evaluar la cicatrización y detectar posibles complicaciones.
Evaluación de la Cicatrización y Recuperación Post-LEEP
La colposcopia no solo se centra en la detección de problemas, sino también en evaluar la cicatrización y la recuperación del cuello uterino después de una LEEP. Este procedimiento permite a los profesionales de la salud identificar cualquier complicación en el proceso de curación y brindar recomendaciones específicas para garantizar una recuperación adecuada.
Comunicación Abierta con el Profesional de la Salud
Es crucial que las mujeres se comuniquen abiertamente con su profesional de la salud después de una LEEP. Cualquier síntoma inusual, sangrado persistente o molestias deben ser discutidos para que el médico pueda evaluar la necesidad de una colposcopia u otras pruebas adicionales.
Incentivo a la Atención de la Salud Ginecológica Post-LEEP
La atención de la salud ginecológica continua después de una LEEP es esencial para garantizar una recuperación óptima y monitorear la salud del cuello uterino. Incentivamos a todas las mujeres a cuidar de su salud reproductiva y a realizarse pruebas de laboratorio periódicas, como la colposcopia cuando sea necesario. ¡Priorice su salud y realícese pruebas de laboratorio regularmente!
-
¿El tabaquismo puede afectar los resultados de una biometría hemática?
La biometría hemática es una prueba de laboratorio esencial que proporciona información detallada sobre la composición de la sangre y la salud general de una persona. Sin embargo, surge la pregunta de si el tabaquismo puede afectar los resultados de una biometría hemática. En este artículo, exploraremos cómo el tabaquismo puede influir en los valores de esta prueba y qué aspectos son importantes tener en cuenta al interpretar los resultados en fumadores.
Efectos del Tabaquismo en la Sangre
El tabaquismo es conocido por sus efectos nocivos en la salud, y estos efectos pueden extenderse a la composición sanguínea. A continuación, se describen algunos de los efectos que el tabaquismo puede tener en los valores de una biometría hemática:
1. Efectos sobre los Glóbulos Rojos:
El monóxido de carbono presente en el humo del tabaco puede interferir con la capacidad de los glóbulos rojos de transportar oxígeno de manera eficiente. Esto puede llevar a una disminución de la concentración de oxígeno en la sangre, lo que se reflejaría en una biometría hemática.
2. Efectos sobre la Hemoglobina:La exposición al tabaco puede resultar en una reducción de la concentración de hemoglobina en la sangre. La hemoglobina es una proteína esencial que se encuentra en los glóbulos rojos y es responsable de transportar oxígeno. Una disminución en la hemoglobina puede afectar la capacidad de la sangre para llevar oxígeno a los tejidos.
3. Efectos sobre los Leucocitos:El tabaquismo también puede influir en el sistema inmunológico y en el recuento de glóbulos blancos. Los fumadores pueden tener un aumento en el recuento de glóbulos blancos, que es una respuesta inflamatoria del cuerpo a las toxinas presentes en el humo del tabaco.
4. Efectos sobre las Plaquetas:El tabaquismo puede aumentar la agregación plaquetaria, lo que significa que las plaquetas en la sangre tienden a agruparse más fácilmente. Esto puede aumentar el riesgo de formación de coágulos sanguíneos y afectar la circulación.
Consideraciones al Realizar una Biometría Hemática en FumadoresSi es fumador y se somete a una biometría hemática, es importante tener en cuenta algunas consideraciones:
Comunicación con su Médico: Informe a su médico sobre su hábito de fumar antes de la prueba. Esto permitirá una interpretación adecuada de los resultados y considerará cualquier influencia del tabaco.
 Cese del Tabaquismo: La mejor manera de minimizar los efectos negativos del tabaco en la sangre es dejar de fumar. El cese del tabaquismo puede tener efectos beneficiosos en la salud en general, incluida la composición sanguínea.
Cese del Tabaquismo: La mejor manera de minimizar los efectos negativos del tabaco en la sangre es dejar de fumar. El cese del tabaquismo puede tener efectos beneficiosos en la salud en general, incluida la composición sanguínea.Hidratación: Mantenerse bien hidratado antes de la prueba es esencial para asegurarse de que los resultados sean precisos.
Incentivo al Cuidado de la Salud
El tabaquismo es un factor de riesgo importante para muchas enfermedades graves, como enfermedades cardíacas, cáncer y enfermedades pulmonares. Si usted es fumador, es fundamental considerar el impacto negativo del tabaco en su salud y buscar ayuda para dejar de fumar.
La salud es un activo invaluable, y el cuidado de la misma es una responsabilidad personal. Aproveche la oportunidad para cuidar de su salud y realizar pruebas de laboratorio regulares, como la biometría hemática, para evaluar su salud en general. Tomar decisiones saludables puede marcar la diferencia en su calidad de vida y su longevidad.
Si desea obtener más información sobre cómo el tabaquismo puede afectar su salud y los resultados de las pruebas de laboratorio, no dude en consultar a su médico o profesional de la salud. Cuidar su salud es una inversión en su bienestar a largo plazo.
-
¿Cuándo se necesita un ultrasonido obstétrico con Doppler?
El ultrasonido obstétrico con Doppler es una herramienta valiosa en la atención prenatal que se utiliza para evaluar el flujo sanguíneo en el útero y el feto. A través de la tecnología Doppler, este procedimiento permite a los profesionales de la salud monitorear la circulación sanguínea y detectar posibles problemas durante el embarazo. En este artículo, exploraremos cuándo se necesita un ultrasonido obstétrico con Doppler y cómo beneficia la salud materna y fetal.
 Indicaciones Médicas para un Ultrasonido Obstétrico con Doppler
Indicaciones Médicas para un Ultrasonido Obstétrico con DopplerGestaciones de Alto Riesgo: En embarazos considerados de alto riesgo debido a factores como diabetes gestacional, hipertensión, enfermedades cardíacas maternas o antecedentes de restricción del crecimiento fetal, se puede indicar un ultrasonido obstétrico con Doppler para monitorear el flujo sanguíneo en la placenta y el feto. Esto ayuda a identificar problemas de circulación que podrían afectar el crecimiento y el bienestar del bebé.
Preeclampsia: La preeclampsia es una complicación grave del embarazo que se caracteriza por presión arterial alta y daño a los órganos. El ultrasonido con Doppler se utiliza para evaluar el flujo sanguíneo en la arteria uterina y la arteria umbilical, lo que ayuda a diagnosticar y monitorear la preeclampsia y sus efectos en el feto.
Sospecha de Restricción del Crecimiento Fetal (RCF): Cuando hay sospecha de RCF, un ultrasonido obstétrico con Doppler puede ser necesario para evaluar la circulación sanguínea en el feto y determinar si está recibiendo suficiente oxígeno y nutrientes. Esto es fundamental para tomar decisiones sobre la gestión del embarazo.
Gemelos y Múltiples: En embarazos con gemelos o múltiples, es común realizar ultrasonidos con Doppler para evaluar el flujo sanguíneo en las arterias uterinas y umbilicales de cada feto. Esto ayuda a garantizar que todos los bebés reciban una adecuada circulación sanguínea y crezcan de manera saludable.
Embarazo Posterior a las 42 Semanas: En embarazos que superan las 42 semanas de gestación, se puede realizar un ultrasonido con Doppler para evaluar la circulación sanguínea en la placenta y asegurarse de que el feto esté bien.
Beneficios del Ultrasonido Obstétrico con Doppler
El ultrasonido obstétrico con Doppler ofrece varios beneficios clave:
Detección Temprana de Problemas: Permite detectar problemas de circulación sanguínea en el útero y el feto en una etapa temprana, lo que facilita la toma de medidas para abordarlos.
Monitoreo Continuo: Permite un monitoreo continuo del flujo sanguíneo en tiempo real, lo que es esencial en situaciones de alto riesgo.
Información Detallada: Proporciona información detallada sobre la circulación sanguínea en diferentes áreas, como las arterias uterinas y umbilicales.
Gestión del Embarazo: Ayuda a los profesionales de la salud a tomar decisiones informadas sobre la gestión del embarazo, como el momento del parto o la necesidad de intervenciones médicas.
Incentivo a la Salud Materna y Fetal
En conclusión, el ultrasonido obstétrico con Doppler desempeña un papel crucial en la atención prenatal, especialmente en situaciones de alto riesgo. Proporciona información valiosa sobre la circulación sanguínea en el útero y el feto, lo que contribuye a la salud y el bienestar tanto de la madre como del bebé. Recordamos a todas las futuras madres la importancia de seguir las recomendaciones de su profesional de la salud y realizar las pruebas necesarias durante el embarazo. Cuide su salud y la de su bebé programando un ultrasonido obstétrico con Doppler si su médico lo considera necesario. ¡Su bienestar es nuestra principal preocupación!
-
¿Puede un ultrasonido mamario causar dolor o malestar?
Proceso del Ultrasonido Mamario: Explorando la Comodidad del Paciente
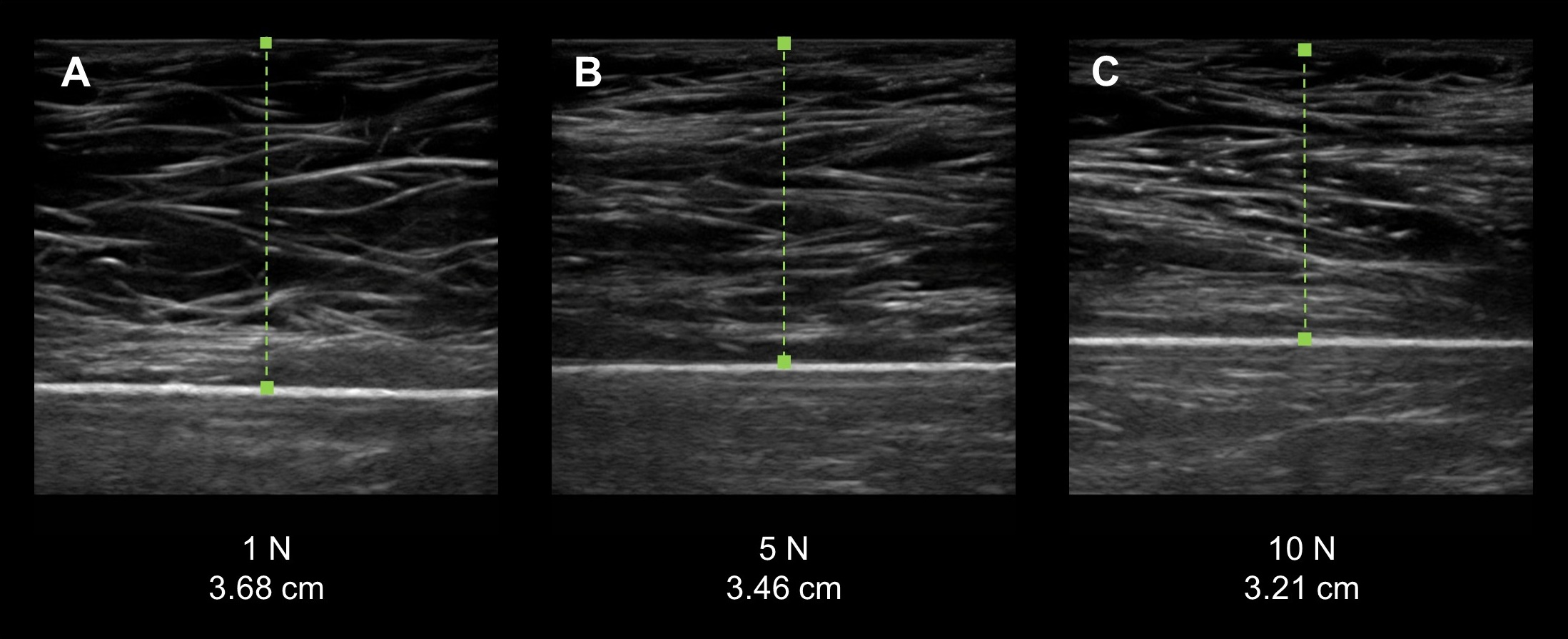 Procedimiento No Invasivo y Bien Tolerado
Procedimiento No Invasivo y Bien ToleradoEs fundamental comprender que el ultrasonido mamario es un procedimiento no invasivo diseñado para ser bien tolerado por la mayoría de las pacientes. A diferencia de algunas percepciones erróneas, la experiencia durante un ultrasonido mamario suele ser cómoda y libre de dolor.
Desmitificando el Mit odel Dolor en el Ultrasonido Mamario: Realidad y Factores Relacionados
No hay Riesgo de Radiación ni Compresión
A diferencia de la mamografía, el ultrasonido mamario no implica radiación ni compresión del tejido mamario. Esto reduce significativamente la posibilidad de malestar durante el procedimiento. La sonda ultrasónica se desplaza suavemente sobre la piel con la aplicación de un gel conductor, minimizando cualquier molestia.
Factores Individuales y Sensibilidad del Paciente: Consideraciones Claves
Variabilidad en la Experiencia del Paciente
Es importante reconocer que la experiencia durante un ultrasonido mamario puede variar entre pacientes. La sensibilidad individual, el estado emocional y el historial médico pueden influir en la percepción del malestar. Comunicar cualquier sensación inusual al profesional de la salud es crucial para adaptar el procedimiento según las necesidades individuales.
Mitigando Posibles Incomodidades: Estrategias y Comunicación Abierta
Colaboración con el Profesional de la Salud
La comunicación abierta con el profesional de la salud es clave para mitigar cualquier posible incomodidad. Si el paciente tiene preocupaciones o experimenta malestar durante el procedimiento, compartir esta información permitirá al profesional ajustar la técnica para mejorar la comodidad.
Razones Específicas de Malestar: Casos Específicos y Estrategias Adaptativas
Tejidos Sensibles o Inflamados
En casos específicos, mujeres con tejidos mamarios particularmente sensibles o inflamados pueden experimentar alguna molestia durante el ultrasonido. Sin embargo, esto no es la norma y, en muchos casos, se pueden tomar medidas para minimizar cualquier malestar.
Historial de Trauma o Ansiedad
Aquellas con un historial de trauma mamario o ansiedad pueden experimentar cierta tensión emocional durante el procedimiento. Comunicar estos antecedentes al profesional de la salud permite una atención más centrada en el paciente, con enfoque en la comodidad y el bienestar emocional.
Incentivo a la Salud Mamaria y Pruebas de Laboratorio: Compromiso Preventivo
Cuidado Activo de la Salud Mamaria
Incentivamos a las mujeres a comprometerse activamente con el cuidado de su salud mamaria. Realizarse pruebas de laboratorio, incluyendo el ultrasonido mamario según las indicaciones médicas, es una forma valiosa de participar en el cuidado preventivo.
Promoviendo el Bienestar Mamario
Cuidar de la salud mamaria es una inversión en el bienestar a largo plazo. Motivamos a todas las mujeres a participar en chequeos regulares y a ser defensoras activas de su salud. La prevención y la detección temprana son pilares esenciales de una vida saludable.
-
Ultrasonido hepatobiliar: Evaluación de la función biliar en casos de colecistitis
 La colecistitis, una inflamación de la vesícula biliar, puede afectar significativamente la función biliar y la salud general del sistema hepatobiliar. En este contexto, el ultrasonido hepatobiliar emerge como una herramienta esencial para evaluar la función biliar en casos de colecistitis, proporcionando información detallada que guía el diagnóstico y el manejo clínico.
La colecistitis, una inflamación de la vesícula biliar, puede afectar significativamente la función biliar y la salud general del sistema hepatobiliar. En este contexto, el ultrasonido hepatobiliar emerge como una herramienta esencial para evaluar la función biliar en casos de colecistitis, proporcionando información detallada que guía el diagnóstico y el manejo clínico.Anatomía Biliar: Un Vistazo Detallado con Ultrasonido Hepatobiliar
El ultrasonido hepatobiliar no solo se centra en el hígado, sino que también brinda un vistazo detallado a la vesícula biliar y los conductos biliares. En casos de colecistitis, esta evaluación es particularmente valiosa para identificar cambios en la anatomía biliar. La inflamación de la vesícula biliar puede conducir a engrosamientos de la pared, la presencia de cálculos biliares u otras anormalidades que afectan la función biliar.
Evaluación de la Contracción Vesicular: Un Indicador Clave
La capacidad de contracción de la vesícula biliar es esencial para el adecuado almacenamiento y liberación de la bilis, contribuyendo a la digestión de las grasas. El ultrasonido hepatobiliar permite la evaluación de la contracción vesicular, lo que es crucial en casos de colecistitis. La inflamación puede afectar la motilidad de la vesícula biliar, y la identificación de cambios en la capacidad de contracción es un indicador clave de disfunción biliar.
Identificación de Cálculos Biliares: Un Desafío en Colecistitis
La colecistitis a menudo está asociada con la formación de cálculos biliares, lo que puede comprometer la función biliar. El ultrasonido hepatobiliar se destaca en la identificación precisa de cálculos biliares, incluso aquellos que son pequeños o se localizan en áreas difíciles de visualizar. Esta capacidad de detección es esencial para un diagnóstico preciso y la planificación del tratamiento.
Evaluación de la Dilatación de los Conductos Biliares: Señal de Complicaciones
En casos graves de colecistitis, la inflamación puede extenderse a los conductos biliares, llevando a la dilatación de estos. El ultrasonido hepatobiliar permite una evaluación minuciosa de los conductos biliares, identificando signos de dilatación que pueden indicar complicaciones y requerir intervenciones adicionales.
Detección de Complicaciones Agudas: Papel Crucial en la Toma de Decisiones
El ultrasonido hepatobiliar es un aliado crucial en la detección de complicaciones agudas asociadas con la colecistitis. La presencia de perforaciones, abscesos o gangrena puede ser identificada mediante esta modalidad de imagenología, permitiendo a los profesionales de la salud tomar decisiones informadas sobre el manejo clínico y la posible necesidad de intervenciones quirúrgicas.
Monitoreo del Tratamiento: Evaluando la Respuesta a las Intervenciones
El seguimiento de la función biliar a través del ultrasonido hepatobiliar es esencial durante y después del tratamiento de la colecistitis. Permite evaluar la respuesta a las intervenciones médicas o quirúrgicas, identificar posibles complicaciones postoperatorias y garantizar una recuperación óptima de la función biliar.
Incentivo a la Salud: Priorizando la Evaluación Hepatobiliar
El ultrasonido hepatobiliar se presenta como una herramienta esencial en la evaluación de la función biliar en casos de colecistitis. Incentivamos a aquellos que experimentan síntomas relacionados con la vesícula biliar a buscar evaluación médica y, cuando sea necesario, someterse a un ultrasonido hepatobiliar. La detección temprana y la gestión efectiva son esenciales para preservar la función biliar y mantener la salud del sistema hepatobiliar. ¡Cuide su salud y considere programar una prueba de laboratorio para una evaluación más completa!
-
Tomografía y enfermedades autoinflamatorias: Descubriendo conexiones importantes
Las enfermedades autoinflamatorias representan un grupo de trastornos complejos caracterizados por la activación anormal del sistema inmunológico, lo que lleva a una inflamación persistente y, en muchos casos, daño orgánico. En este artículo, exploraremos cómo la tomografía se ha convertido en una aliada fundamental en el diagnóstico y manejo de estas enfermedades, permitiendo descubrir conexiones importantes entre la anatomía afectada y la respuesta inflamatoria desregulada.
Tomografía en el Diagnóstico de Enfermedades Autoinflamatorias: Una Visión Detallada de la Anatomía
La tomografía, con su capacidad para proporcionar imágenes detalladas de las estructuras internas del cuerpo, se ha vuelto esencial en el diagnóstico de enfermedades autoinflamatorias. Permite a los profesionales de la salud examinar órganos y tejidos en busca de signos de inflamación, identificando así la posible presencia de trastornos autoinflamatorios como la fiebre familiar del Mediterráneo, la artritis autoinflamatoria y otros síndromes relacionados.
Tomografía Abdominal en Casos de Enfermedades Autoinflamatorias: Evaluación Precisa de Órganos Internos
En el contexto de enfermedades autoinflamatorias que afectan órganos abdominales, la tomografía abdominal juega un papel crucial. Proporciona una evaluación precisa de órganos internos como el hígado, los riñones y el tracto gastrointestinal, permitiendo a los médicos identificar inflamación, abscesos u otras alteraciones que puedan estar relacionadas con trastornos autoinflamatorios.
Tomografía Pulmonar en Enfermedades Autoinflamatorias Respiratorias: Detección de Complicaciones
Las enfermedades autoinflamatorias que afectan el sistema respiratorio, como la sarcoidosis, pueden ser evaluadas de manera exhaustiva mediante la tomografía pulmonar. Esta técnica proporciona imágenes detalladas de los pulmones, permitiendo la detección de complicaciones como nódulos, fibrosis y cambios inflamatorios que son indicativos de trastornos autoinflamatorios específicos.
Tomografía en el Monitoreo de Enfermedades Autoinflamatorias Articulares: Visualización de Cambios en las Articulaciones
En el caso de enfermedades autoinflamatorias que afectan las articulaciones, la tomografía es una herramienta valiosa para el monitoreo de cambios en la estructura articular. Permite a los médicos visualizar inflamación, erosiones óseas y otras anomalías, contribuyendo a la evaluación y adaptación de estrategias de tratamiento en condiciones como la artritis reumatoide.
 Tomografía y Diagnóstico Temprano de Enfermedades Autoinflamatorias: Clave para un Tratamiento Efectivo
Tomografía y Diagnóstico Temprano de Enfermedades Autoinflamatorias: Clave para un Tratamiento EfectivoLa capacidad de la tomografía para proporcionar diagnósticos tempranos es fundamental en el manejo de enfermedades autoinflamatorias. Al identificar la presencia de inflamación en una etapa inicial, los profesionales de la salud pueden iniciar tratamientos específicos y evitar el progreso de la enfermedad, mejorando así la calidad de vida de los pacientes.
Tomografía en el Estudio de Enfermedades Autoinflamatorias Raras: Un Enfoque Personalizado
En el caso de enfermedades autoinflamatorias raras, la tomografía permite un enfoque personalizado en el estudio de cada paciente. Al proporcionar imágenes detalladas de las áreas afectadas, los médicos pueden adaptar los planes de tratamiento a las características específicas de cada trastorno, maximizando la eficacia y minimizando los posibles efectos secundarios.
Desafíos y Futuras Aplicaciones de la Tomografía en Enfermedades Autoinflamatorias: Avances Continuos
A pesar de los beneficios, la tomografía enfrenta desafíos en términos de exposición a la radiación y costos asociados. Sin embargo, la investigación continua busca abordar estos desafíos y mejorar la tecnología para garantizar una evaluación más precisa y segura. Se esperan avances continuos que permitirán una aplicación más amplia de la tomografía en el diagnóstico y seguimiento de enfermedades autoinflamatorias.
En resumen, la tomografía ha demostrado ser una herramienta invaluable en el diagnóstico y manejo de enfermedades autoinflamatorias. Proporciona una visión detallada de la anatomía y la respuesta inflamatoria, permitiendo a los profesionales de la salud descubrir conexiones importantes y ofrecer un abordaje clínico más preciso y efectivo para estas complejas condiciones médicas.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.