-
Beneficios de elegir una prótesis de rodilla actual
Caminar sin molestias, retomar actividades físicas o simplemente subir escaleras con confianza son logros que quienes sufren dolor articular llegan a considerar inalcanzables. Sin embargo, los avances médicos han hecho posible recuperar la movilidad gracias a la prótesis de rodilla. Este procedimiento no solo alivia el dolor, también brinda una mejor calidad de vida mediante materiales más duraderos y técnicas quirúrgicas más precisas.
 Prótesis de rodilla y ventajas en el día a día
Prótesis de rodilla y ventajas en el día a día
El reemplazo de rodilla consiste en sustituir las superficies dañadas de la articulación por un implante de rodilla que imita los movimientos naturales. Una de las principales ventajas de optar por una prótesis moderna es la notable reducción del dolor crónico. La cirugía de rodilla con prótesis permite que las personas vuelvan a caminar sin depender de analgésicos constantes, lo que representa un gran cambio en la rutina diaria. Además, la estabilidad que proporciona la articulación artificial de rodilla permite recuperar la confianza al realizar actividades tan simples como levantarse de una silla o dar un paseo.El impacto positivo no se limita al aspecto físico. Disfrutar nuevamente de movilidad genera una mejora emocional evidente: aumenta la independencia, reduce la frustración y fortalece la autoestima. Por ello, elegir una prótesis de rodilla actual significa mucho más que un procedimiento médico; es recuperar la libertad de movimiento y con ello la sensación de bienestar integral.
Durabilidad y tecnología en implantes modernos
Otro de los beneficios de las prótesis más recientes es la durabilidad. Los implantes están fabricados con materiales de alta resistencia, como aleaciones metálicas y plásticos de grado médico que soportan años de uso sin perder eficacia. Esto garantiza que el paciente pueda disfrutar de una articulación artificial de rodilla funcional durante 15 a 20 años, reduciendo la necesidad de cirugías adicionales.La incorporación de tecnología de asistencia robótica en la cirugía de rodilla con prótesis ha marcado un antes y un después. Esta innovación permite realizar cortes más exactos, mejorar la alineación y lograr un ajuste personalizado del implante. El resultado es un movimiento más natural, menor desgaste y una recuperación más rápida.
Una mejor calidad de vida tras el reemplazo de rodilla
Los beneficios se extienden a la posibilidad de retomar actividades recreativas. Deportes de bajo impacto como la natación o el ciclismo vuelven a estar al alcance, contribuyendo a mantener un estilo de vida saludable. Además, la mejora en la movilidad favorece la salud cardiovascular y ayuda al control del peso, lo que también protege la durabilidad de la prótesis.Optar por una prótesis de rodilla moderna representa un cambio profundo en la vida de quienes buscan dejar atrás el dolor articular. Gracias a los avances en materiales, técnicas quirúrgicas y programas de rehabilitación, hoy es posible disfrutar de una recuperación más rápida y resultados a largo plazo. Esta alternativa médica no solo devuelve la movilidad, también abre la puerta a una vida más activa, independiente y plena.
-
Inmovilización de fracturas y su importancia clínica
Un accidente inesperado puede transformar un momento cotidiano en una emergencia médica. Cuando un hueso se rompe, el dolor y la incapacidad de movimiento alertan de inmediato que algo no está bien. En esta situación, la inmovilización de fracturas es el primer paso para brindar seguridad al paciente, evitar mayores complicaciones y preparar el camino hacia la recuperación. Este procedimiento no solo busca estabilizar, también protege los tejidos cercanos y ayuda a reducir el sufrimiento en los primeros instantes tras la lesión.
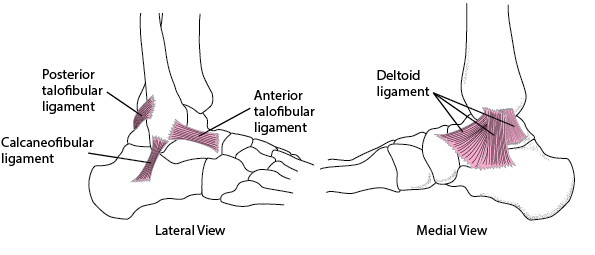 Inmovilizar una fractura implica restringir cualquier tipo de movimiento en la zona afectada para permitir que el hueso permanezca en la posición correcta. Al hacerlo, se previene que los fragmentos óseos dañen músculos, nervios o vasos sanguíneos. Existen diferentes técnicas para fracturas óseas, desde el uso de férulas temporales hasta métodos más permanentes como el yeso o las férulas de fibra de vidrio. Cada elección depende de la gravedad de la fractura, su localización y la condición del paciente.
Inmovilizar una fractura implica restringir cualquier tipo de movimiento en la zona afectada para permitir que el hueso permanezca en la posición correcta. Al hacerlo, se previene que los fragmentos óseos dañen músculos, nervios o vasos sanguíneos. Existen diferentes técnicas para fracturas óseas, desde el uso de férulas temporales hasta métodos más permanentes como el yeso o las férulas de fibra de vidrio. Cada elección depende de la gravedad de la fractura, su localización y la condición del paciente.Inmovilización de fracturas: métodos clínicos más utilizados
En el entorno hospitalario, los tratamientos de inmovilización se adaptan a cada caso. Entre los recursos más comunes destacan las férulas rígidas, aplicadas con yeso o materiales modernos que permiten mayor ligereza y resistencia. Estas se utilizan en lesiones que requieren inmovilidad prolongada. Por otro lado, las férulas neumáticas ofrecen una alternativa más cómoda, ya que se inflan con aire y proporcionan una presión uniforme que estabiliza la zona. Los cabestrillos también son de gran utilidad para fracturas en extremidades superiores, ya que sostienen el brazo y reducen la tensión en la articulación.
En situaciones de emergencia, las férulas improvisadas o temporales juegan un papel esencial. Con elementos sencillos como tablillas, cartón o incluso prendas de vestir, es posible inmovilizar una fractura de forma provisional hasta recibir atención especializada. Este tipo de técnicas, aunque básicas, son vitales para evitar desplazamientos peligrosos del hueso durante el traslado del paciente.
Cuidados posteriores y relevancia médica
La inmovilización de fracturas no concluye con la colocación de una férula o yeso. El seguimiento clínico es fundamental para verificar que la consolidación ósea se desarrolle correctamente. El médico suele recomendar mantener la extremidad elevada para disminuir la inflamación y realizar controles periódicos que aseguren el éxito del tratamiento. Además, es importante vigilar la circulación y la sensibilidad de la zona inmovilizada, ya que cualquier alteración puede indicar una complicación.
Una vez finalizado el periodo de inmovilización, la rehabilitación se convierte en el siguiente paso. La fisioterapia permite recuperar la fuerza, la movilidad y la elasticidad de los músculos y articulaciones que permanecieron inactivos. Este proceso es esencial para que el paciente retome sus actividades cotidianas con seguridad y sin secuelas.
La importancia clínica de la inmovilización de fracturas radica en su capacidad para garantizar una recuperación adecuada y minimizar riesgos posteriores. Al aplicar correctamente estas técnicas, se asegura no solo la unión del hueso, sino también la preservación de la funcionalidad y la calidad de vida del paciente.
-
Ventiladores mecánicos para adultos y pediátricos: diferencias clave en su selección
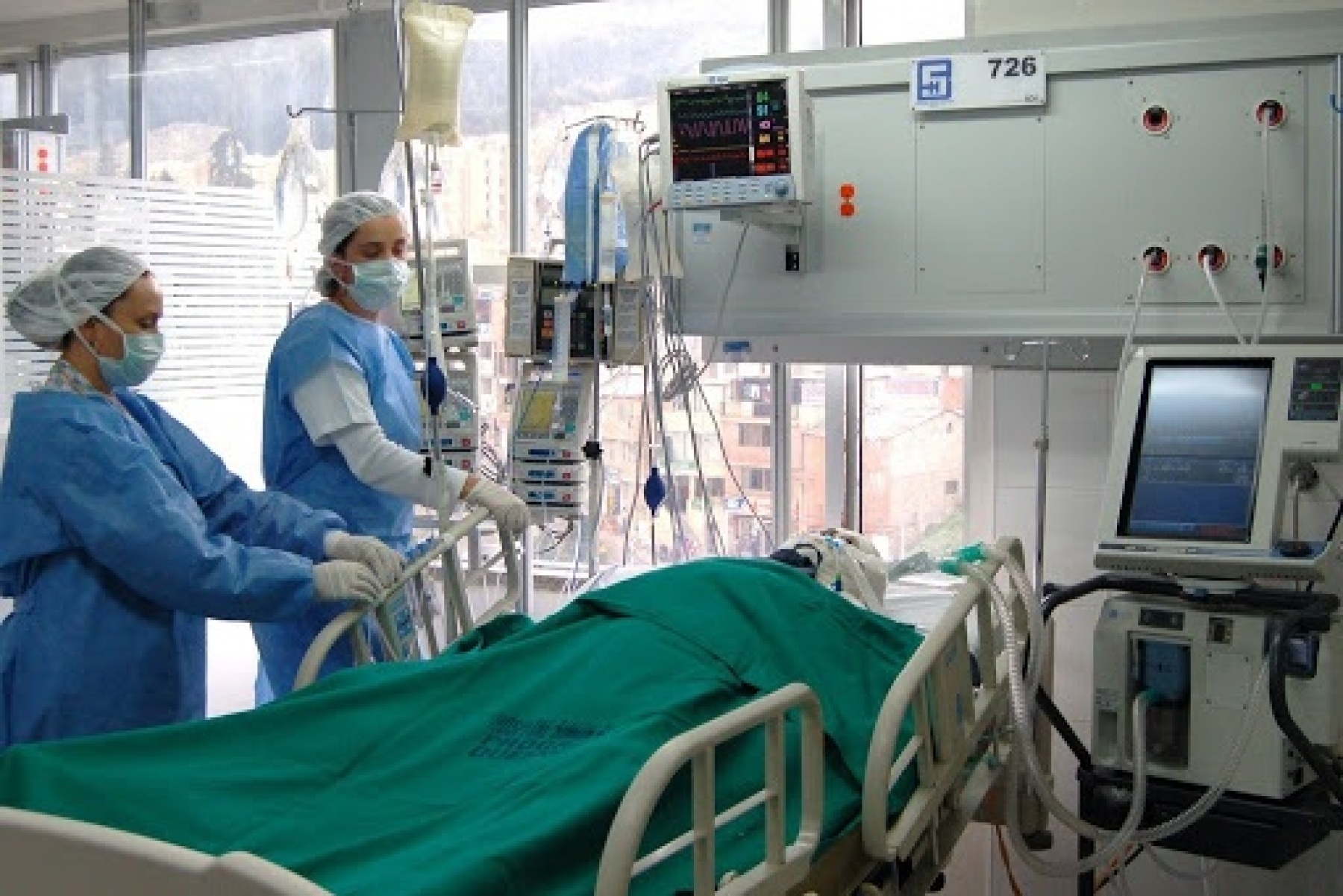 En el entorno hospitalario, los ventiladores mecánicos son herramientas fundamentales para el soporte respiratorio de pacientes con dificultad para respirar de forma autónoma. Sin embargo, no todos los pacientes requieren el mismo tipo de ventilación asistida. Las necesidades varían de manera considerable entre un adulto y un paciente pediátrico, especialmente en lo que respecta a parámetros fisiológicos, configuración del equipo y dispositivos accesorios. Por eso, al momento de seleccionar ventiladores mecánicos, es indispensable considerar las diferencias clave entre ambos grupos etarios.
En el entorno hospitalario, los ventiladores mecánicos son herramientas fundamentales para el soporte respiratorio de pacientes con dificultad para respirar de forma autónoma. Sin embargo, no todos los pacientes requieren el mismo tipo de ventilación asistida. Las necesidades varían de manera considerable entre un adulto y un paciente pediátrico, especialmente en lo que respecta a parámetros fisiológicos, configuración del equipo y dispositivos accesorios. Por eso, al momento de seleccionar ventiladores mecánicos, es indispensable considerar las diferencias clave entre ambos grupos etarios.La personalización del tratamiento respiratorio influye directamente en la recuperación del paciente y en la prevención de complicaciones asociadas a una ventilación inadecuada. Entender cómo se adaptan los ventiladores a cada tipo de paciente es esencial tanto para el personal médico como para los encargados de adquirir estos equipos.
Características fisiológicas que determinan la selección del ventilador
La principal diferencia entre adultos y pacientes pediátricos es el tamaño del sistema respiratorio. Un adulto tiene una capacidad pulmonar total mucho mayor que un recién nacido o un niño pequeño. Además, los músculos respiratorios en los pacientes pediátricos aún están en desarrollo y son más susceptibles a la fatiga, lo que aumenta la dependencia del soporte ventilatorio.
Los ventiladores mecánicos para pacientes pediátricos deben ser capaces de trabajar con volúmenes muy bajos de aire (de 3 a 10 ml/kg), sin comprometer la precisión ni la seguridad. También deben ofrecer una sensibilidad adecuada para detectar los esfuerzos respiratorios espontáneos del niño y evitar asincronías. En contraste, los equipos para adultos están diseñados para manejar mayores volúmenes corrientes, presiones inspiratorias más elevadas y una frecuencia respiratoria más baja.
Por lo tanto, la capacidad de ajuste fino es una de las características más importantes que deben tener los ventiladores diseñados para poblaciones pediátricas o neonatales.
Modos de ventilación adaptados a cada grupo
Otro aspecto a considerar es la variedad de modos de ventilación disponibles en los equipos. Si bien los ventiladores mecánicos modernos ofrecen una amplia gama de configuraciones, no todas son adecuadas para niños o bebés. En los ventiladores para adultos, los modos más utilizados incluyen la ventilación controlada por volumen (VCV), ventilación controlada por presión (PCV), presión de soporte (PSV) y modos híbridos como la ventilación mandataria intermitente sincronizada (SIMV).
En cambio, los ventiladores pediátricos suelen emplear modos de ventilación menos agresivos, con límites de presión más bajos, además de configuraciones específicas como la ventilación de alta frecuencia (HFV) o la presión positiva continua en la vía aérea (CPAP) neonatal. Estos modos reducen el riesgo de barotrauma y volutrauma en pulmones inmaduros o delicados.
Elegir un ventilador que permita configurar y ajustar con precisión estos modos según la edad, el peso y la patología del paciente es clave para brindar una ventilación eficaz y segura.
Interfaces y accesorios según la edad del paciente
El tipo de interfaz que se utiliza para conectar al paciente con el ventilador mecánico también cambia en función de su edad. En adultos, es común el uso de mascarillas faciales completas o tubos endotraqueales de mayor diámetro, mientras que en niños y recién nacidos se emplean mascarillas nasales suaves, tubos de menor calibre y dispositivos especialmente diseñados para minimizar la resistencia al flujo.
Además, los circuitos respiratorios para pediatría están fabricados con materiales más ligeros y flexibles, y suelen incorporar humidificadores o filtros que protegen las vías respiratorias sensibles de los bebés. Los sensores utilizados para medir la presión o el volumen también deben ser más precisos en los ventiladores pediátricos, ya que cualquier desajuste podría provocar hiperventilación o hipoventilación con mayor facilidad.
Por lo tanto, al seleccionar un equipo, es importante verificar la compatibilidad con estos accesorios y la disponibilidad de piezas especializadas para cada rango etario.
Alarmas y seguridad en el uso de ventiladores mecánicos
Los ventiladores mecánicos están equipados con sistemas de alarmas que alertan sobre alteraciones en la ventilación, como obstrucciones, fugas o desconexiones. En el caso de los pacientes pediátricos, estas alarmas deben ser aún más sensibles, ya que los rangos de tolerancia son mucho más estrechos.
Por ejemplo, una pequeña fuga en un circuito de un recién nacido puede afectar significativamente la oxigenación y el intercambio gaseoso, mientras que en un adulto el impacto podría ser menor. Del mismo modo, las alarmas de presión y volumen deben configurarse con límites ajustados al tamaño y condición del paciente para evitar intervenciones innecesarias o tardías.
La seguridad en la ventilación mecánica depende también de la capacidad del equipo para mantener una ventilación estable durante cambios en la condición clínica del paciente o durante maniobras de succión, movilización o sedación.
Portabilidad y uso en distintos entornos clínicos
El entorno en el que se usará el ventilador también influye en la elección del modelo. En cuidados intensivos adultos, los ventiladores suelen estar fijos a la cabecera del paciente, conectados a sistemas centralizados de oxígeno y aire comprimido. Para pediatría y neonatología, existen ventiladores diseñados para uso en incubadoras, salas de parto o unidades móviles, con mayor portabilidad y autonomía energética.
Algunos ventiladores pediátricos cuentan con baterías integradas, ruedas compactas, y diseños más ergonómicos que permiten su traslado fácil sin comprometer la continuidad del soporte respiratorio. Esto resulta especialmente útil durante el transporte interhospitalario o en áreas de difícil acceso.
Los hospitales deben considerar estos factores al momento de equipar sus áreas de atención crítica, para asegurar la disponibilidad del tipo de ventilador adecuado en cada situación.
Capacitación del personal en el manejo de ventilación pediátrica
El uso de ventiladores mecánicos en pacientes pediátricos requiere conocimientos específicos que van más allá del funcionamiento básico del equipo. La interpretación de curvas de presión-volumen, la identificación de asincronías respiratorias, el ajuste fino de parámetros y el monitoreo constante son habilidades que deben entrenarse de forma continua.
Además, los errores en el ajuste de la ventilación pueden tener consecuencias más graves en niños que en adultos, por lo que la capacitación del personal de enfermería, medicina y terapia respiratoria es esencial. Algunos fabricantes incluyen simuladores integrados en sus equipos, lo que permite al personal practicar configuraciones y responder ante escenarios clínicos sin riesgo para el paciente.
Contar con ventiladores mecánicos que ofrezcan una interfaz clara, menús organizados y guías de configuración paso a paso facilita el trabajo del personal y mejora la calidad del soporte respiratorio.
Mantenimiento y vida útil de los equipos
Tanto en pediatría como en adultos, el mantenimiento adecuado de los ventiladores mecánicos es fundamental para garantizar su funcionamiento continuo y seguro. Sin embargo, los equipos pediátricos requieren mayor precisión en su calibración, debido a los volúmenes y presiones tan reducidos que manejan.
Además, dado que los ventiladores pediátricos suelen tener un uso más especializado y menos constante, es importante realizar pruebas de funcionamiento periódicas, verificar sensores y asegurarse de que todos los accesorios estén en condiciones óptimas.
Una buena gestión del parque de ventiladores incluye la planificación de mantenimientos preventivos, la capacitación de personal técnico y la disponibilidad de refacciones originales. Invertir en calidad desde el inicio es una estrategia que garantiza mejores resultados clínicos y una mayor durabilidad del equipo.
Elegir ventiladores mecánicos adecuados para adultos y pacientes pediátricos implica mucho más que comparar especificaciones técnicas. Se trata de comprender a fondo las necesidades fisiológicas de cada grupo, los riesgos asociados y la mejor forma de ofrecer un soporte respiratorio seguro, eficiente y adaptado a cada etapa de la vida. Esta atención al detalle permite brindar un cuidado más humano, preciso y centrado en la recuperación del paciente.
-
Normativas y recomendaciones sobre desfibriladores automáticos en empresas e instituciones
Los desfibriladores automáticos han dejado de ser exclusivos de hospitales y ambulancias para convertirse en herramientas esenciales en oficinas, fábricas, escuelas y espacios públicos. Su función como respuesta inmediata ante un paro cardíaco súbito ha impulsado su integración en entornos laborales y educativos, especialmente gracias a su facilidad de uso y efectividad. Sin embargo, para que su implementación sea verdaderamente útil, es fundamental conocer las normativas, obligaciones y recomendaciones que regulan su uso y presencia en empresas e instituciones.
Contar con desfibriladores automáticos en el lugar de trabajo no solo representa un acto de responsabilidad social, también puede responder a exigencias legales o normativas en constante evolución. Además, estar alineado con buenas prácticas internacionales mejora la capacidad de respuesta y fortalece la seguridad de todos los colaboradores y visitantes.
¿Qué dicen las normativas nacionales sobre los desfibriladores automáticos?
En muchos países, la legislación ha comenzado a incorporar de manera formal la presencia obligatoria de desfibriladores automáticos en espacios con alta afluencia de personas. Aunque la situación legal puede variar según la región, hay una tendencia global que favorece su instalación en empresas, instituciones educativas y centros deportivos.
En México, por ejemplo, no existe aún una ley federal que obligue su instalación en todos los centros de trabajo, pero varios estados han implementado disposiciones específicas. En lugares como Jalisco y la Ciudad de México, ya se han impulsado iniciativas que promueven la colocación de estos equipos en espacios públicos, privados y eventos masivos.
Además, algunas normativas en materia de seguridad y salud en el trabajo recomiendan la instalación de desfibriladores automáticos como parte de los planes de emergencia internos. Esto se enmarca dentro de los programas de protección civil y salud ocupacional, especialmente en empresas con muchos empleados o donde exista un riesgo elevado por factores de edad, estrés o actividad física.
Recomendaciones internacionales sobre desfibriladores automáticos
Organizaciones como la American Heart Association (AHA) y la European Resuscitation Council (ERC) han emitido guías claras sobre el uso de desfibriladores automáticos en entornos no clínicos. Estas instituciones coinciden en que su presencia en espacios públicos y privados mejora significativamente las tasas de supervivencia ante un paro cardíaco.
Entre sus principales recomendaciones se encuentran:
- Ubicar los desfibriladores en lugares accesibles, visibles y señalizados.
- Capacitar a los empleados en reanimación cardiopulmonar (RCP) y uso del DEA.
- Mantener el equipo en buen estado, con revisiones periódicas y control de caducidad de baterías y electrodos.
- Integrar el desfibrilador en los protocolos de emergencia de la empresa o institución.
- Contar con al menos un desfibrilador por cada cierta cantidad de personas o por cada nivel del edificio.
Estas recomendaciones no solo tienen un carácter técnico, también ayudan a promover una cultura de cuidado y preparación dentro de las organizaciones.
¿En qué empresas e instituciones se recomienda instalar un desfibrilador?
Si bien cualquier espacio puede beneficiarse de contar con un desfibrilador automático, hay ciertos sectores donde su presencia es especialmente recomendable:
- Centros educativos: Escuelas, preparatorias y universidades son espacios donde estudiantes, personal administrativo y profesores conviven a diario. Tener un desfibrilador disponible es una medida preventiva valiosa.
- Empresas con gran número de empleados: Oficinas, call centers, fábricas o centros de distribución donde laboran decenas o cientos de personas deben prever este tipo de emergencias.
-
 Gimnasios y centros deportivos: Las actividades físicas pueden detonar eventos cardíacos súbitos incluso en personas jóvenes y aparentemente sanas.
Gimnasios y centros deportivos: Las actividades físicas pueden detonar eventos cardíacos súbitos incluso en personas jóvenes y aparentemente sanas.
- Centros comerciales y espacios de entretenimiento: La gran afluencia de público y la variedad de edades hacen recomendable la presencia de estos dispositivos.
- Instituciones gubernamentales o bancarias: Sitios con alta rotación de usuarios y largas jornadas laborales se benefician de incluir equipos de respuesta inmediata.
Instalar desfibriladores automáticos no debe considerarse un gasto innecesario, sino una inversión estratégica en salud, prevención y reputación institucional.
Procedimientos internos para su correcta implementación
Contar con el equipo no es suficiente si no está bien integrado en la rutina organizacional. Para garantizar un uso efectivo del desfibrilador, es necesario implementar algunos procedimientos básicos:
- Diagnóstico de riesgos: Identificar puntos críticos dentro del edificio donde sería más útil contar con un DEA.
- Capacitación del personal: Entrenar a brigadas internas o designar empleados por turno para saber cómo actuar ante un paro cardíaco.
- Mantenimiento y seguimiento: Llevar un control del estado del equipo, vencimiento de insumos y funcionalidad general.
- Registro de intervenciones: Documentar cada vez que el equipo se utiliza para mantener una trazabilidad útil tanto para el proveedor como para las autoridades.
Algunas organizaciones incluso instalan desfibriladores con conexión remota que alertan automáticamente en caso de fallo o uso, lo que mejora la supervisión y reduce el margen de error.
Beneficios legales, laborales y humanos
Además de prevenir riesgos y salvar vidas, instalar desfibriladores automáticos en una empresa puede tener otros beneficios significativos:
- Mejora del clima laboral: Saber que la empresa se preocupa por la seguridad y salud de sus colaboradores genera mayor confianza y sentido de pertenencia.
- Cumplimiento normativo: En ciertas industrias, contar con un DEA puede evitar sanciones por parte de autoridades de protección civil o salud laboral.
- Ventaja competitiva en licitaciones o certificaciones: Algunas licencias o acreditaciones consideran la seguridad como un factor diferencial.
- Reducción de responsabilidad civil: Tener un protocolo de acción reduce los riesgos legales ante una emergencia médica dentro del establecimiento.
Incluso sin una exigencia legal directa, muchas empresas deciden incluir desfibriladores en sus instalaciones como parte de sus buenas prácticas de responsabilidad social corporativa.
Hacia una cultura empresarial cardioprotegida
Más allá de cumplir una norma o recomendación, contar con desfibriladores automáticos en el entorno empresarial es una forma de promover el bienestar integral. Cuando una organización se prepara para actuar ante una emergencia médica, demuestra que la vida humana está por encima de cualquier otra prioridad.
Iniciativas como incluir simulacros de paro cardíaco, dar capacitación continua y colocar desfibriladores en lugares estratégicos fortalecen no solo la respuesta ante emergencias, sino también la cohesión interna. Los empleados no solo se sienten protegidos, también se vuelven parte activa de una red que cuida y responde en momentos clave.
Empresas e instituciones que apuestan por este tipo de medidas no solo salvan vidas, también construyen entornos más humanos, resilientes y comprometidos con su comunidad. Porque una organización preparada no solo enfrenta riesgos, los transforma en oportunidades para cuidar a quienes la conforman.
-
¿Quién puede usar un DEA desfibrilador? Capacitación, normativas y mitos comunes
El DEA desfibrilador, también conocido como desfibrilador externo automático, ha revolucionado la atención de emergencias médicas fuera de los hospitales. Su tecnología permite intervenir rápidamente en casos de paro cardíaco súbito, una condición que puede ocurrir en cualquier momento y en cualquier lugar. Una de las grandes ventajas de estos dispositivos es que han sido diseñados para ser utilizados por personas sin formación médica. Sin embargo, todavía existen dudas, mitos y malentendidos sobre quién puede operar un DEA, si se requiere capacitación formal y qué dice la legislación al respecto.
La posibilidad de salvar una vida no debería estar limitada a personal sanitario. Conocer cómo funciona un DEA desfibrilador, entender la normativa vigente y desmentir ideas erróneas es fundamental para fomentar una cultura de prevención accesible a todos.
¿Está permitido que cualquier persona use un DEA desfibrilador?
La respuesta es sí. Los DEA están diseñados para ser utilizados por cualquier persona que sea testigo de una emergencia cardiaca, incluso si no cuenta con conocimientos médicos. El equipo guía paso a paso al usuario mediante instrucciones por voz, diagramas o señales visuales. Esta facilidad de uso hace que el desfibrilador sea una herramienta accesible, intuitiva y esencial en espacios públicos o privados.
En muchos países, la legislación respalda su uso por parte de ciudadanos comunes. Por ejemplo, en México, el uso del DEA por personal no médico está autorizado bajo el marco de primeros auxilios, siempre y cuando la intención sea prestar ayuda en una emergencia y sin ánimo de lucro. Esta apertura legal es un gran paso para democratizar el acceso a la atención de urgencias.
Además, cada vez más empresas, escuelas, aeropuertos, centros deportivos y espacios públicos cuentan con al menos un DEA desfibrilador instalado en sus instalaciones, junto con señalizaciones que indican su ubicación.
Capacitación básica: ¿es necesaria para utilizar un DEA?
Aunque la capacitación no es obligatoria para usar un DEA desfibrilador, sí es altamente recomendable. Recibir formación en primeros auxilios y reanimación cardiopulmonar (RCP) complementa el uso del desfibrilador y mejora las posibilidades de éxito en una intervención de emergencia.
Los cursos de capacitación enseñan cómo identificar un paro cardíaco, cómo actuar con rapidez, cómo aplicar la RCP y cómo operar correctamente un desfibrilador externo automático. Estos programas suelen incluir simulaciones prácticas, lo que ayuda a reducir el nerviosismo o inseguridad al momento de actuar en la vida real.
Algunas instituciones incluso ofrecen talleres certificados que duran solo unas horas y que están abiertos al público general. También existen programas empresariales de seguridad y salud que incluyen la capacitación en el uso del DEA como parte del plan de prevención de riesgos laborales.
Lo que dice la normativa sobre los DEA desfibriladores
La regulación sobre el uso e instalación de DEA desfibriladores puede variar según el país o estado. En México, por ejemplo, se han establecido lineamientos a través de la Norma Oficial Mexicana NOM-034-SSA3-2013 sobre servicios de salud prehospitalarios, en la cual se reconoce el valor del desfibrilador como herramienta clave en la cadena de supervivencia.
Algunos municipios han dado pasos más firmes, obligando a ciertos establecimientos con alta afluencia de personas a contar con un desfibrilador y capacitar a su personal. Este tipo de medidas están creciendo en el mundo, reflejando una tendencia hacia la inclusión del DEA como parte del equipamiento básico de seguridad.
Además, la Organización Mundial de la Salud (OMS) y entidades como la American Heart Association (AHA) promueven la instalación masiva de DEA y la formación comunitaria como estrategias efectivas para reducir la mortalidad por enfermedades cardiovasculares.
Mitos comunes sobre el DEA desfibrilador que deben aclararse
A pesar de su accesibilidad y facilidad de uso, existen muchos mitos en torno al DEA que pueden inhibir su uso adecuado en una emergencia. A continuación, desmontamos algunos de los más frecuentes:
-
“Solo un médico puede usarlo”
Falso. El DEA ha sido desarrollado precisamente para que cualquier persona pueda intervenir rápidamente. No es necesario tener conocimientos médicos para seguir las instrucciones del equipo. -
“Podría dañar más al paciente si no lo uso bien”
Falso. El DEA analiza automáticamente el ritmo cardíaco del paciente y solo permite aplicar una descarga si detecta una arritmia tratable. No se puede “electrocutar” a una persona sana por accidente. -
“Es difícil de manejar”
Falso. La mayoría de los DEA cuentan con indicaciones visuales y auditivas claras. Algunos modelos incluso ofrecen asistencia en tiempo real para aplicar RCP. -
“No sirve si no soy experto en primeros auxilios”
Falso. Si bien la capacitación ayuda, no es un requisito indispensable. Lo más importante es actuar con rapidez y seguir las instrucciones del dispositivo. -
“Puedo tener problemas legales si uso un DEA”
Falso. La mayoría de las legislaciones otorgan protección legal a quienes prestan ayuda en una emergencia, siempre que actúen de buena fe. Esto se conoce como “ley del buen samaritano”.
¿Dónde deben instalarse los DEA desfibriladores?
Para que un DEA pueda cumplir su función, debe estar ubicado en un lugar accesible y visible. Las recomendaciones generales indican que el desfibrilador debe estar a una distancia máxima de 3 minutos a pie desde cualquier punto del lugar. Algunos de los espacios ideales para su instalación incluyen:
- Oficinas corporativas
- Plantas industriales
- Escuelas y universidades
-
 Gimnasios y clubes deportivos
Gimnasios y clubes deportivos
- Aeropuertos, terminales de transporte y centros comerciales
- Edificios gubernamentales y centros comunitarios
Además, es clave acompañar su instalación con señalética clara y, de ser posible, un gabinete que proteja el equipo y contenga un kit de respuesta rápida con electrodos, batería, tijeras, guantes y mascarilla de RCP.
Fomentar una cultura de acción y prevención
Tener un DEA desfibrilador a la mano no solo representa una medida de seguridad, sino también un cambio de mentalidad en las personas y organizaciones. Se trata de empoderar a ciudadanos comunes para que puedan salvar una vida con sus propias manos.
Promover campañas informativas, realizar simulacros y ofrecer capacitaciones regulares en instituciones educativas, empresas y comunidades ayuda a crear un entorno más preparado ante emergencias.
Incluso los niños pueden aprender, desde una edad temprana, qué es un desfibrilador y cómo pedir ayuda en caso de que alguien se desplome repentinamente. Incluir esta información en los programas escolares puede fomentar una generación más consciente y proactiva.
Entender quién puede usar un DEA desfibrilador, conocer las normativas que lo respaldan y desmitificar sus limitaciones no solo amplía su uso, sino que salva vidas. Con acceso, información y una cultura participativa, estos dispositivos se convierten en aliados poderosos de la salud pública.
-
“Solo un médico puede usarlo”
-
¿Cómo funcionan los ventiladores mecánicos y por qué son vitales en emergencias?
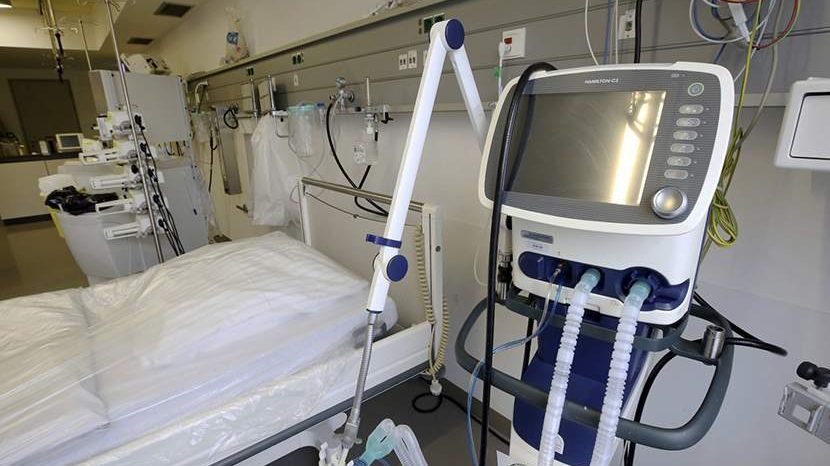 Los ventiladores mecánicos son dispositivos médicos esenciales en situaciones donde la vida de una persona depende de una respiración adecuada. Estos equipos, que en muchos casos marcan la diferencia entre la estabilidad y el deterioro de un paciente, han evolucionado hasta convertirse en herramientas sofisticadas que asisten o reemplazan la función pulmonar cuando esta falla. En emergencias médicas, su intervención es crítica para preservar la oxigenación de los órganos vitales.
Los ventiladores mecánicos son dispositivos médicos esenciales en situaciones donde la vida de una persona depende de una respiración adecuada. Estos equipos, que en muchos casos marcan la diferencia entre la estabilidad y el deterioro de un paciente, han evolucionado hasta convertirse en herramientas sofisticadas que asisten o reemplazan la función pulmonar cuando esta falla. En emergencias médicas, su intervención es crítica para preservar la oxigenación de los órganos vitales.Comprender cómo funcionan los ventiladores mecánicos y por qué su uso es tan importante en contextos de urgencia puede ayudar a valorar aún más su papel en hospitales, ambulancias y unidades de terapia intensiva.
¿Qué es un ventilador mecánico?
Un ventilador mecánico es un aparato diseñado para proporcionar soporte respiratorio a pacientes que no pueden respirar adecuadamente por sí mismos. A través de un sistema de presión controlada, volumen y flujo de aire, este equipo introduce oxígeno en los pulmones y facilita la eliminación del dióxido de carbono, imitando o complementando el proceso natural de la respiración.
Su uso puede ser temporal, como en cirugías con anestesia general, o prolongado, como en enfermedades respiratorias graves, traumas o situaciones de paro cardiorrespiratorio. Estos dispositivos permiten ajustar múltiples parámetros para adaptarse a las condiciones específicas de cada paciente.
Principios de funcionamiento de los ventiladores mecánicos
El funcionamiento de los ventiladores mecánicos se basa en ciclos de presión y volumen. El aparato administra una cantidad controlada de aire (con o sin oxígeno suplementario) hacia los pulmones, y luego permite la salida de ese aire en la fase espiratoria. Este proceso puede ser completamente automático o asistido, dependiendo del estado del paciente.
Los modos más comunes de ventilación incluyen:
- Ventilación controlada por volumen (VCV): El equipo entrega un volumen fijo de aire con cada respiración, útil en pacientes sedados o completamente dependientes.
- Ventilación controlada por presión (PCV): Se administra aire hasta alcanzar una presión determinada. Se utiliza para proteger los pulmones de presiones excesivas.
- Modos asistidos o de soporte: El ventilador detecta cuándo el paciente intenta respirar y proporciona ayuda con cada inspiración, ideal para pacientes en proceso de recuperación.
Gracias a sensores y alarmas integradas, el ventilador puede detectar cambios en la mecánica respiratoria y alertar al personal de salud en caso de obstrucciones, desconexiones o complicaciones.
Ventilación invasiva y no invasiva
Existen dos formas principales en las que los ventiladores mecánicos pueden conectarse a un paciente: la ventilación invasiva y la no invasiva.
La ventilación invasiva se utiliza cuando es necesario introducir un tubo endotraqueal o realizar una traqueotomía. Este tipo de ventilación es común en unidades de cuidados intensivos y permite un control más preciso de los parámetros respiratorios. Es indispensable en situaciones como coma, shock, insuficiencia respiratoria severa o cirugía mayor.
La ventilación no invasiva, en cambio, se administra mediante mascarillas faciales o nasales. Esta modalidad es útil en pacientes conscientes con dificultad respiratoria moderada, como en casos de EPOC exacerbado, edema pulmonar o apnea del sueño. Su ventaja es que evita la intubación, lo que reduce el riesgo de infecciones y lesiones en la vía aérea.
Ambas formas tienen indicaciones específicas, y su elección depende del estado clínico del paciente, su nivel de consciencia y la gravedad del compromiso respiratorio.
Importancia de los ventiladores mecánicos en situaciones de emergencia
En contextos de urgencia, como accidentes, enfermedades respiratorias agudas, intoxicaciones o pandemias, los ventiladores mecánicos son determinantes para estabilizar al paciente. Uno de los principales objetivos en medicina de emergencia es garantizar la oxigenación cerebral y sistémica. Si la respiración falla, el tiempo para actuar es limitado.
En una ambulancia, por ejemplo, un ventilador portátil puede mantener con vida a un paciente con trauma craneoencefálico hasta llegar al hospital. En urgencias, permite manejar cuadros severos de asma, neumonía o shock séptico. En catástrofes naturales o conflictos armados, los ventiladores son parte esencial del equipo de respuesta avanzada.
Durante la pandemia por COVID-19, el mundo fue testigo de la importancia de estos dispositivos en la atención de pacientes con insuficiencia respiratoria grave. La disponibilidad de ventiladores fue un factor determinante en la capacidad de los sistemas de salud para responder a la crisis.
Parámetros esenciales en la ventilación mecánica
El manejo adecuado de un ventilador mecánico requiere conocimiento clínico especializado. Entre los parámetros más importantes que se pueden ajustar se encuentran:
- Volumen tidal (VT): Cantidad de aire que se entrega en cada respiración.
- Frecuencia respiratoria (FR): Número de respiraciones por minuto.
- Presión positiva al final de la espiración (PEEP): Evita el colapso de los alveolos pulmonares.
- Fracción inspirada de oxígeno (FiO₂): Porcentaje de oxígeno en la mezcla de gases que se suministra.
- Relación inspiración/espiración (I:E): Tiempo relativo entre la entrada y salida de aire.
Estos parámetros se configuran de acuerdo con la enfermedad de base, el estado pulmonar y las características físicas del paciente. Un mal ajuste puede derivar en complicaciones como barotrauma, volutrauma o hipoventilación.
Cuidados y seguimiento del paciente ventilado
Un paciente conectado a un ventilador requiere vigilancia constante. El monitoreo continuo de gases arteriales, saturación de oxígeno, frecuencia cardíaca y presión arterial permite evaluar la eficacia del soporte respiratorio.
Además, es importante implementar estrategias de prevención de infecciones asociadas, como la neumonía relacionada con la ventilación mecánica. Para ello se emplean filtros antibacterianos, humidificación del aire y técnicas de aspiración traqueal bajo condiciones estériles.
El proceso de destete, es decir, la retirada progresiva del ventilador, debe realizarse de forma cuidadosa. El equipo médico evalúa si el paciente ha recuperado la fuerza respiratoria suficiente para respirar por sí solo, disminuyendo gradualmente el soporte ventilatorio.
Tecnología y desarrollo de ventiladores modernos
Los avances tecnológicos han transformado los ventiladores mecánicos en dispositivos cada vez más seguros, versátiles e intuitivos. Modelos actuales permiten la sincronización perfecta con el esfuerzo respiratorio del paciente, lo que reduce la sedación y mejora la comodidad.
Algunos dispositivos integran algoritmos inteligentes que ajustan automáticamente los parámetros en función del comportamiento respiratorio. También se ha mejorado la portabilidad, la eficiencia energética y la facilidad de uso, lo que los hace más accesibles para unidades móviles y hospitales de segundo nivel.
En el futuro, se espera que los ventiladores mecánicos incorporen tecnologías como la inteligencia artificial para predecir fallos respiratorios o adaptar la ventilación a cambios metabólicos del paciente en tiempo real.
Accesorios y mantenimiento de los ventiladores
El funcionamiento correcto de un ventilador también depende de sus accesorios y del mantenimiento regular. Filtros, tubos, humidificadores y sensores deben estar en óptimas condiciones para evitar riesgos clínicos.
Los fabricantes ofrecen kits de accesorios compatibles con cada modelo, que incluyen circuitos de respiración, mascarillas, válvulas de exhalación y baterías de respaldo. La limpieza y desinfección adecuada de estos componentes es fundamental en ambientes hospitalarios para prevenir infecciones cruzadas.
Asimismo, es clave realizar revisiones técnicas periódicas por parte de personal especializado. Un ventilador mal calibrado puede alterar la mecánica respiratoria del paciente y generar complicaciones severas.
Los ventiladores mecánicos son piezas fundamentales de la medicina de emergencia y cuidados intensivos. Su correcto funcionamiento y aplicación oportuna permiten salvar vidas en momentos donde cada segundo cuenta.
-
¿Se puede conocer el sexo del bebé con un ultrasonido obstétrico?
 El ultrasonido obstétrico es un estudio de imagen que permite evaluar de manera segura y no invasiva el desarrollo del feto dentro del útero. A lo largo del embarazo, este procedimiento ofrece información fundamental sobre el bienestar fetal, la anatomía del bebé, la placenta, el líquido amniótico y otros aspectos relevantes. Uno de los datos que genera mayor expectativa en los padres es la posibilidad de conocer el sexo del bebé. Aunque no es el propósito principal del estudio, en muchas ocasiones es posible determinarlo con precisión.
El ultrasonido obstétrico es un estudio de imagen que permite evaluar de manera segura y no invasiva el desarrollo del feto dentro del útero. A lo largo del embarazo, este procedimiento ofrece información fundamental sobre el bienestar fetal, la anatomía del bebé, la placenta, el líquido amniótico y otros aspectos relevantes. Uno de los datos que genera mayor expectativa en los padres es la posibilidad de conocer el sexo del bebé. Aunque no es el propósito principal del estudio, en muchas ocasiones es posible determinarlo con precisión.Determinación del sexo fetal por ultrasonido
Durante el primer trimestre, el ultrasonido obstétrico se enfoca en confirmar la viabilidad del embarazo, calcular la edad gestacional y evaluar el desarrollo temprano del embrión. A partir de la semana 14, el crecimiento de los genitales externos permite empezar a diferenciar el sexo del feto, aunque la precisión en esta etapa aún puede ser limitada.
La mayor fiabilidad para determinar el sexo fetal se alcanza entre las semanas 18 y 22, coincidiendo con la realización del ultrasonido obstétrico morfológico. En este momento, los órganos genitales están más desarrollados y pueden visualizarse con claridad, siempre que el bebé se encuentre en una posición favorable y que las condiciones técnicas del estudio lo permitan.
Factores que pueden influir en la visibilidad
Existen varios factores que pueden dificultar la identificación del sexo fetal durante el ultrasonido obstétrico. Entre ellos se encuentran:
- Posición fetal: Si el bebé está de espaldas, con las piernas cruzadas o en movimiento constante, puede ser complicado observar los genitales.
- Cantidad de líquido amniótico: Un nivel bajo de líquido puede limitar la calidad de las imágenes.
- Índice de masa corporal materno: Un tejido adiposo abdominal más grueso puede reducir la nitidez de las imágenes.
- Tipo de equipo y experiencia del especialista: Los equipos modernos de alta resolución y un médico experimentado aumentan la probabilidad de una correcta identificación.
En algunos casos, cuando no se logra confirmar con certeza el sexo del bebé, se sugiere repetir el estudio en una fecha posterior. También es posible recurrir a otras técnicas, como pruebas genéticas o análisis de ADN fetal en sangre materna, si existe una indicación médica específica.
Valor clínico y emocional del ultrasonido obstétrico
Aunque conocer el sexo del bebé es una de las curiosidades más frecuentes durante el embarazo, el objetivo principal del ultrasonido obstétrico es garantizar la salud del feto. Este estudio permite detectar malformaciones estructurales, evaluar el crecimiento fetal, revisar el funcionamiento placentario y anticipar posibles complicaciones.
El diagnóstico prenatal basado en imagen mejora el control médico y fortalece el vínculo emocional entre los padres y el bebé. Cuida tu salud durante el embarazo realizando tus estudios médicos en el momento adecuado. Agenda tus pruebas de laboratorio, paga en línea y recibe beneficios exclusivos. La prevención y el control oportuno marcan la diferencia en el bienestar materno-fetal.
-
Mantenimiento y revisión de desfibriladores automáticos: lo que debes saber
Contar con un dispositivo que pueda salvar vidas en cuestión de minutos es una gran responsabilidad. Los desfibriladores automáticos son herramientas clave en la atención de emergencias por paro cardíaco, especialmente cuando se utilizan en los primeros cinco minutos tras el colapso. Sin embargo, tener uno a disposición no es suficiente: su eficacia depende de que esté en perfectas condiciones de funcionamiento cuando más se necesita. Por eso, el mantenimiento y la revisión regular son esenciales para garantizar su operatividad.
¿Por qué es importante revisar los desfibriladores automáticos?
Un paro cardíaco puede ocurrir en cualquier momento y lugar, ya sea en una oficina, una escuela, un centro comercial o un aeropuerto. En esos escenarios, el tiempo de respuesta es limitado y no hay margen para errores técnicos. Un desfibrilador automático que no ha sido revisado podría fallar justo en el instante más crítico, lo que puede significar la diferencia entre la vida y la muerte.
La mayoría de estos dispositivos realizan autocomprobaciones periódicas para verificar el estado de sus componentes internos, pero esto no reemplaza una revisión humana regular. Comprobar visualmente su estado, asegurarse de que no ha sufrido daños físicos, confirmar que las baterías y electrodos están dentro de su vida útil y que el equipo esté accesible y visible son acciones simples que hacen una gran diferencia.
Componentes clave que requieren mantenimiento
El mantenimiento de los desfibriladores automáticos debe enfocarse en sus principales elementos, todos fundamentales para su funcionamiento óptimo. Estos son:
- Batería: Las baterías tienen una vida útil limitada, que varía según el fabricante y el modelo. Algunas duran entre 2 y 5 años. Si la batería está agotada o no se ha reemplazado a tiempo, el DEA no podrá emitir la descarga eléctrica necesaria para salvar una vida.
- Electrodos o parches adhesivos: Son desechables y también tienen una fecha de caducidad. Si están vencidos o en mal estado, no podrán conducir correctamente la descarga ni transmitir el ritmo cardíaco al dispositivo para que lo analice.
- Carcasa y accesorios: Es fundamental que la carcasa esté en buen estado, sin roturas, golpes ni exposición a humedad excesiva. Algunos desfibriladores también incluyen guantes, tijeras, rasuradoras o paños. Todos estos elementos deben estar presentes, limpios y listos para su uso.
-
 Indicador de estado: La mayoría de los DEA cuenta con un sistema visual (luz verde, roja o símbolo) que indica si el dispositivo ha superado sus autopruebas. Una luz verde generalmente significa que el equipo está listo; una luz roja o intermitente puede señalar una falla que debe resolverse de inmediato.
Indicador de estado: La mayoría de los DEA cuenta con un sistema visual (luz verde, roja o símbolo) que indica si el dispositivo ha superado sus autopruebas. Una luz verde generalmente significa que el equipo está listo; una luz roja o intermitente puede señalar una falla que debe resolverse de inmediato.
Frecuencia recomendada para la revisión
Aunque los desfibriladores automáticos están diseñados para requerir poco mantenimiento, es recomendable establecer una rutina de revisión mensual. Esta frecuencia permite detectar a tiempo cualquier posible fallo o deterioro de los componentes.
En algunos lugares, especialmente empresas o instituciones educativas, se designa a una persona encargada del equipo, quien lleva un registro de cada revisión. Este control no solo garantiza la disponibilidad del DEA, sino que también ayuda a mantener un historial de mantenimiento útil para auditorías o inspecciones.
Además de las revisiones mensuales, es importante realizar un chequeo exhaustivo tras cada uso. Después de una emergencia, los electrodos deben ser reemplazados y la batería revisada, incluso si el dispositivo no administró una descarga.
Buenas prácticas de almacenamiento
El lugar donde se guarda un desfibrilador automático influye directamente en su durabilidad y funcionamiento. Lo ideal es que esté en un sitio accesible, visible y debidamente señalizado. Algunos aspectos clave a tener en cuenta son:
- Evitar exposición al sol directo o a fuentes de calor: Las altas temperaturas pueden deteriorar tanto el equipo como sus componentes internos.
- Proteger de la humedad: Aunque muchos modelos son resistentes al agua, deben mantenerse en un ambiente seco para evitar la oxidación o el daño de componentes electrónicos.
- Altura y acceso: Debe estar a una altura adecuada para que cualquier persona pueda alcanzarlo con facilidad, sin necesidad de herramientas ni llaves.
Muchos espacios públicos optan por instalar el DEA dentro de una vitrina con alarma, lo que permite protegerlo sin restringir su acceso en caso de emergencia.
Capacitación sobre mantenimiento básico
Además de aprender a usar un desfibrilador automático, es importante que las personas responsables del equipo también reciban formación sobre su mantenimiento. Conocer la ubicación de la fecha de caducidad de los electrodos, interpretar el sistema de luces del dispositivo o saber cómo reemplazar una batería son habilidades sencillas que pueden adquirirse con una capacitación breve.
Las empresas proveedoras de DEA suelen ofrecer cursos de instalación, uso y mantenimiento, así como materiales impresos o digitales que explican los pasos básicos para cuidar del equipo. Estas herramientas son valiosas para fomentar una cultura de prevención y asegurar la eficacia del dispositivo a largo plazo.
Indicadores de alerta: señales que no debes ignorar
Los desfibriladores automáticos están programados para detectar fallas internas o problemas en sus componentes. Estas alertas pueden manifestarse de varias formas:
- Una luz roja fija o parpadeante en lugar de la luz verde habitual.
- Un pitido sonoro intermitente.
- Mensajes en pantalla (en los modelos con display) que indican “falla del sistema”, “batería baja” o “reemplazar electrodos”.
Cualquier señal fuera de lo habitual debe ser atendida de inmediato. Ignorar estas alertas podría dejar el equipo inutilizable en el momento más importante. Si no se tiene experiencia para resolver el problema, lo recomendable es contactar al fabricante o al proveedor del DEA para obtener soporte técnico.
Registro y documentación del mantenimiento
Llevar un registro del mantenimiento de los desfibriladores automáticos permite tener un control claro de su estado y de los cambios realizados. Este documento puede ser tan simple como una hoja de control con fechas, firma del responsable, observaciones y acciones tomadas (como cambio de batería o revisión de electrodos).
En entornos corporativos, escolares o industriales, contar con un historial de mantenimiento puede ser útil para cumplir con normativas de seguridad o demostrar la correcta gestión del equipo ante inspecciones externas.
Algunos modelos de DEA más modernos permiten incluso almacenar digitalmente los registros o enviar reportes automáticos al sistema central del lugar donde están instalados, facilitando así el seguimiento.
La seguridad comienza con la prevención
Disponer de desfibriladores automáticos es un paso importante hacia la protección de la vida en cualquier espacio público o privado. Pero para que esta inversión cumpla su propósito, debe ir acompañada de un compromiso real con su cuidado.
Un DEA en buen estado no solo es un símbolo de responsabilidad, sino también una herramienta que puede devolverle la vida a una persona en apuros. Revisarlo, mantenerlo y saber cómo actuar ante una emergencia son acciones sencillas que pueden marcar la diferencia cuando cada segundo cuenta.
-
¿El ultrasonido mamario es útil en mujeres jóvenes?
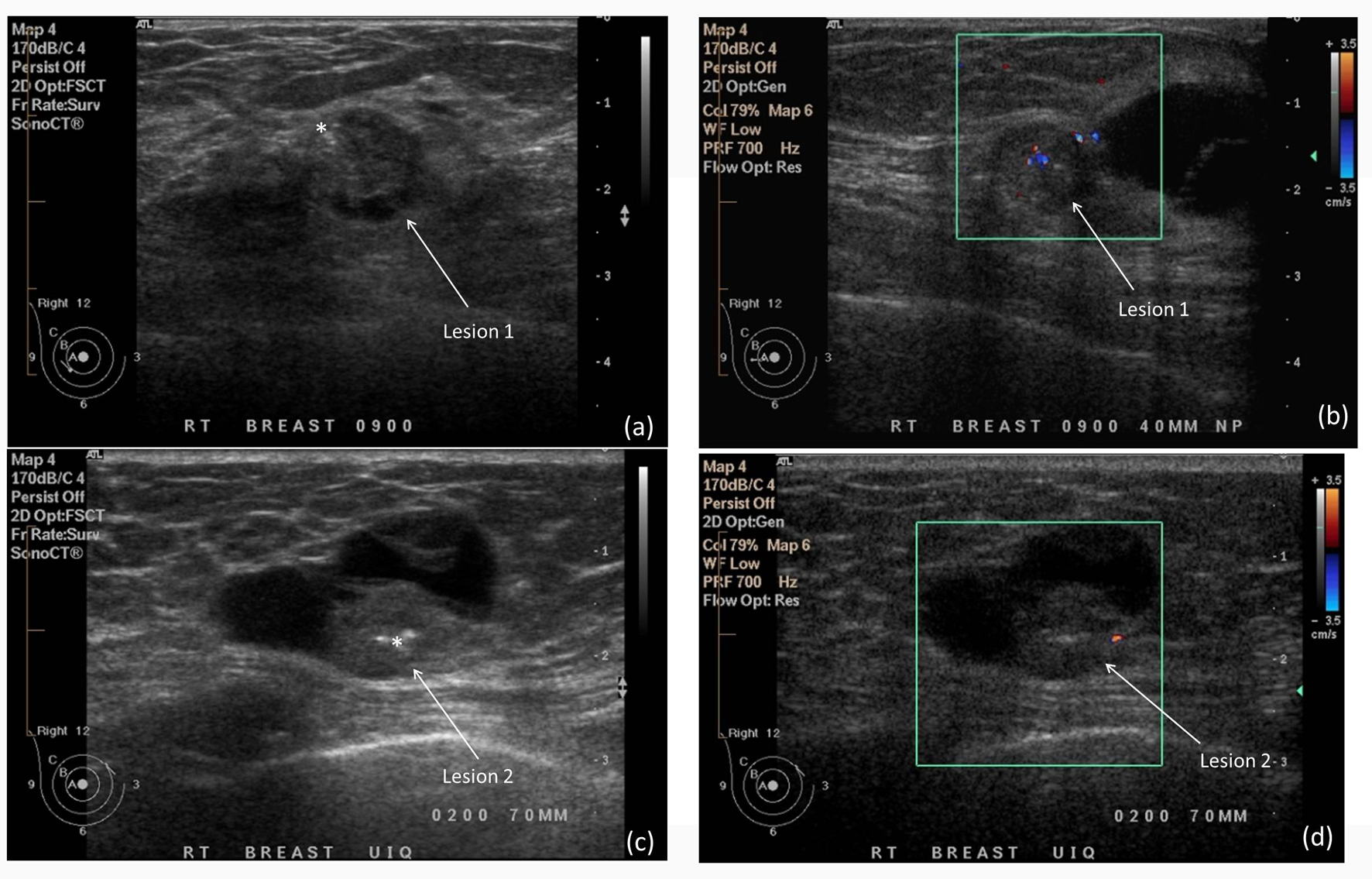 El ultrasonido mamario es una herramienta diagnóstica fundamental para evaluar el tejido mamario y detectar posibles alteraciones. En mujeres jóvenes, esta técnica adquiere particular importancia debido a las características específicas del tejido mamario y a las recomendaciones médicas relacionadas con la prevención y el diagnóstico temprano.
El ultrasonido mamario es una herramienta diagnóstica fundamental para evaluar el tejido mamario y detectar posibles alteraciones. En mujeres jóvenes, esta técnica adquiere particular importancia debido a las características específicas del tejido mamario y a las recomendaciones médicas relacionadas con la prevención y el diagnóstico temprano.Características del tejido mamario en mujeres jóvenes
En mujeres jóvenes, especialmente aquellas menores de 40 años, el tejido mamario suele ser más denso y fibroglandular. Esta densidad dificulta la visualización clara de lesiones mediante mastografía, ya que el tejido denso puede ocultar anomalías en las imágenes obtenidas por rayos X.
El ultrasonido mamario, al utilizar ondas sonoras, permite una evaluación más precisa del tejido denso, facilitando la identificación de lesiones sólidas y quísticas, así como la diferenciación entre masas benignas y malignas.
Indicaciones del ultrasonido mamario en mujeres jóvenes
El ultrasonido mamario es el estudio de elección en mujeres jóvenes que presentan síntomas como dolor, masas palpables o cambios en la piel de la mama. También se recomienda en pacientes con antecedentes familiares de cáncer de mama o factores de riesgo genéticos.
Además, es una herramienta útil para el seguimiento de lesiones benignas identificadas previamente, permitiendo un control no invasivo y sin exposición a radiación.
Ventajas del ultrasonido mamario para mujeres jóvenes
Este estudio es seguro y no invasivo, ya que no utiliza radiación ionizante. Por esta razón, es ideal para mujeres en edad reproductiva, embarazadas o lactantes que requieren evaluación mamaria.
El ultrasonido mamario ofrece imágenes en tiempo real, facilitando la exploración dinámica y la localización precisa de lesiones, lo que es especialmente útil en tejidos densos característicos de mujeres jóvenes.
Complementariedad con otros estudios
Aunque el ultrasonido mamario es muy útil, en algunos casos puede complementarse con otros estudios, como la mastografía o la resonancia magnética, según las indicaciones médicas y las características individuales de cada paciente.
La combinación de métodos permite una evaluación integral y aumenta la precisión diagnóstica.
Importancia de la prevención y el seguimiento
La detección temprana de alteraciones mamarias en mujeres jóvenes es clave para un tratamiento efectivo y una mejor calidad de vida. Por ello, es fundamental realizar revisiones médicas periódicas y estudios de imagen cuando el médico lo indique.
El ultrasonido mamario es una herramienta valiosa para la prevención y diagnóstico en esta población, facilitando el manejo oportuno y adecuado.
Cuidar la salud mamaria requiere atención constante y estudios especializados. Se recomienda realizar pruebas de laboratorio y estudios médicos que apoyen un diagnóstico completo. Cuida tu salud y programa tus estudios con profesionales capacitados para un seguimiento confiable y seguro.
-
Beneficios de contar con un DEA desfibrilador en empresas e instituciones
En un mundo donde la salud ocupacional ha tomado un papel central, las empresas e instituciones tienen la responsabilidad no solo de ofrecer condiciones laborales óptimas, sino también de estar preparadas para responder ante emergencias médicas. Entre los dispositivos que pueden marcar la diferencia ante un episodio crítico se encuentra el DEA desfibrilador, un equipo capaz de salvar vidas en cuestión de minutos. Incluir este aparato en los protocolos de seguridad no es solo una medida preventiva, sino una muestra clara de compromiso con el bienestar de empleados, colaboradores y visitantes.
¿Qué es un DEA desfibrilador y por qué es necesario en el entorno laboral?
El DEA desfibrilador (Desfibrilador Externo Automático) es un dispositivo electrónico portátil que diagnostica automáticamente ciertas arritmias cardíacas y, si es necesario, administra una descarga eléctrica para restablecer el ritmo cardíaco normal. Está diseñado para ser utilizado por cualquier persona, incluso sin formación médica, gracias a sus instrucciones auditivas y visuales que guían el proceso paso a paso.
Incluir un desfibrilador en el entorno de trabajo es fundamental porque los paros cardíacos súbitos pueden ocurrir en cualquier momento y en cualquier lugar, incluso en personas aparentemente sanas. El tiempo de reacción ante este tipo de emergencias es vital. Si se actúa en los primeros minutos, las probabilidades de supervivencia se multiplican. Por eso, disponer de un DEA en la empresa o institución puede ser la diferencia entre salvar una vida o lamentar una pérdida.
Reducción de riesgos ante emergencias cardíacas
Uno de los principales beneficios de contar con un DEA desfibrilador en una empresa es la posibilidad de intervenir de manera inmediata cuando ocurre un paro cardíaco. Las estadísticas médicas indican que en la mayoría de los casos, estas emergencias suceden fuera de los hospitales y los servicios de emergencia pueden tardar varios minutos en llegar.
Un desfibrilador disponible y accesible permite a los trabajadores actuar con rapidez. Si se combina con maniobras de reanimación cardiopulmonar (RCP), la eficacia del tratamiento aumenta significativamente. La descarga eléctrica aplicada en los primeros tres a cinco minutos puede elevar las probabilidades de supervivencia hasta un 70%, según diversos estudios.
Mejora del clima laboral y percepción de seguridad
La implementación de medidas de salud y prevención dentro de una organización impacta de forma positiva en la percepción de los trabajadores. Saber que la empresa cuenta con un DEA desfibrilador genera confianza, ya que demuestra una preocupación real por el bienestar físico de quienes integran la institución.
Esta sensación de seguridad puede influir también en el clima laboral. Un entorno de trabajo que se preocupa por la salud de su personal favorece la motivación, el sentido de pertenencia y la fidelización del talento humano. Además, estas acciones fortalecen la reputación de la empresa tanto interna como externamente.
Cumplimiento de normativas y certificaciones en salud y seguridad
Cada vez son más los países y regiones que promueven legislaciones orientadas a la instalación de desfibriladores en espacios públicos y privados. Algunas normas de seguridad laboral incluyen como recomendación o exigencia la presencia de un DEA desfibrilador en empresas que tienen un alto número de empleados o que reciben afluencia constante de personas.
Contar con este dispositivo puede contribuir al cumplimiento de estándares y certificaciones como las ISO en gestión de seguridad y salud ocupacional. Además, puede ser un punto a favor en auditorías, licitaciones o procesos de selección para alianzas estratégicas.
Formación del personal y cultura de prevención
La adquisición de un DEA suele ir acompañada de programas de capacitación en primeros auxilios y RCP. Estos entrenamientos permiten que los empleados no solo conozcan el uso adecuado del dispositivo, sino que también desarrollen habilidades para actuar en distintas situaciones de emergencia.
Fomentar la formación continua en temas de salud y prevención fortalece la cultura organizacional. Cuando los trabajadores saben cómo actuar, no solo protegen a sus compañeros, sino que también se convierten en agentes de cambio capaces de aplicar sus conocimientos fuera del entorno laboral, como en el hogar o en la vía pública.
Fácil uso y mantenimiento accesible
Una de las principales ventajas del DEA desfibrilador es su facilidad de uso. A diferencia de los equipos médicos complejos, este dispositivo está pensado para personas sin experiencia. Su tecnología avanzada detecta si la condición del paciente requiere o no una descarga y guía al usuario en todo el proceso. En muchos casos, el DEA no permitirá aplicar una descarga si no hay una arritmia compatible, lo que elimina el riesgo de errores por parte del operador.
El mantenimiento también es sencillo. Los equipos modernos cuentan con sistemas de autodiagnóstico que alertan cuando es necesario reemplazar baterías o electrodos. Solo requiere una supervisión periódica para garantizar su disponibilidad en todo momento.
Inversión rentable con alto impacto humano
Incorporar un DEA a la infraestructura de la empresa es una inversión asequible si se compara con los beneficios que puede ofrecer. Más allá de su valor económico, este dispositivo representa una oportunidad de salvar vidas humanas. Su presencia puede cambiar el desenlace de una emergencia crítica y evitar consecuencias devastadoras tanto en el plano personal como en el laboral.
Además, las empresas que apuestan por la prevención y la salud son percibidas como socialmente responsables. Este tipo de acciones pueden integrarse dentro de programas de responsabilidad social empresarial y reforzar el compromiso ético de la institución ante empleados, clientes y la comunidad.
Ejemplos de implementación exitosa en empresas
Cada vez más empresas de distintos sectores están incorporando el DEA desfibrilador como parte de su estrategia de prevención. Grandes corporativos, centros industriales, instituciones educativas y hasta pymes han comenzado a instalar desfibriladores en sus instalaciones y capacitar a su personal.
Algunas compañías incluso han logrado intervenir con éxito en situaciones reales, evitando muertes gracias a la rapidez con la que actuaron. Estos testimonios no solo respaldan la utilidad del dispositivo, sino que también impulsan a otras organizaciones a seguir el mismo camino.
 La experiencia demuestra que cuando una empresa está preparada, la diferencia entre el caos y una respuesta efectiva radica en la anticipación y la acción.
La experiencia demuestra que cuando una empresa está preparada, la diferencia entre el caos y una respuesta efectiva radica en la anticipación y la acción.Fortalecimiento de los protocolos de emergencia
Contar con un DEA desfibrilador no solo implica tener un equipo disponible, sino también reforzar los protocolos de emergencia internos. Su presencia obliga a revisar las rutas de evacuación, establecer puntos de encuentro, definir responsables de brigadas y delimitar zonas de seguridad.
Todo este trabajo en conjunto mejora la preparación general ante otros tipos de emergencias, como incendios, sismos o accidentes laborales. La instalación de un DEA puede convertirse así en el punto de partida para una revisión integral de la seguridad institucional.
La preparación salva vidas. Incluir un desfibrilador en la estrategia de prevención es una de las decisiones más inteligentes que una organización puede tomar para proteger a su gente, elevar su compromiso con la salud y fortalecer su cultura institucional. Con un DEA a la mano, cada segundo cuenta y cada vida importa.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.