-
Testimonios reales de prótesis de rodilla transformadora
Sentir de nuevo el firme apoyo al dar un paso es más que un alivio: es la oportunidad de recuperar momentos perdidos. Para muchos, el reemplazo de rodilla marcó un antes y un después en sus vidas, devolviendo autonomía y reduciendo el dolor crónico. A través de relatos auténticos, descubrirás cómo la articulación artificial de rodilla ha transformado experiencias cotidianas y abiertas puertas a nuevas metas.
Experiencias tras la prótesis de rodilla
María, de 62 años, sufría rigidez desde hacía más de una década. “Antes, subir escaleras era una tortura; ahora corro tras mis nietos sin pensarlo”, comenta. Su cirugía de rodilla con prótesis no solo alivió el dolor, sino que la motivó a retomar su pasión por la jardinería. El proceso de rehabilitación de María incluyó ejercicios de fortalecimiento y caminatas diarias, y a los tres meses celebraba un avistamiento de aves con amigos sin molestias.
Historias de superación con implante de rodilla
Carlos, atleta aficionado, decidió someterse a un implante de rodilla tras varios reveses en torneos de baloncesto. Gracias al diseño unicompartimental, logró conservar ligamentos sanos y acelerar su recuperación. “El reemplazo de rodilla me devolvió la técnica y la confianza desde el primer entrenamiento”, afirma. Su fisioterapeuta diseñó un programa personalizado que combinaba terapia acuática y ejercicios pliométricos de bajo impacto, permitiéndole volver a la cancha en seis meses.
Impacto en la calidad de vida y movilidad
Para Lucía, madre y enfermera, alcanzar la excelencia en su trabajo exigía caminar largas jornadas sin dolor. La experiencia de Lucía tras la cirugía de rodilla con prótesis fue un cambio radical: “Al principio, temía la rigidez, pero con un plan de fisioterapia constante recuperé mi ritmo en el hospital y en el hogar”. Su historia destaca la importancia de un seguimiento multidisciplinario, que incluyó nutrición adaptada para favorecer la integración del implante de rodilla.
Consejos basados en voces reales
- Compromiso con la rehabilitación: Todos los testimonios coinciden en que la constancia en los ejercicios de flexión y extensión facilita la adaptación de la articulación artificial de rodilla.
- Apoyo emocional: Compartir dudas y logros con un grupo de pacientes o familia alivia el estrés postoperatorio y motiva a seguir adelante.
- Elección informada: Conversar en detalle con el cirujano sobre materiales y técnicas (cementado vs. no cementado, navegación 3D) es clave para un resultado a la medida.
El mañana tras tu reemplazo de rodilla
Alejandro, apasionado de la fotografía de paisaje, se sorprendió al descubrir nuevas rutas de senderismo tras su operación. “Antes, cada caminata terminaba con dolor; ahora, planifico excursiones de varios kilómetros”, celebra. Historias como la de Alejandro muestran que un reemplazo de rodilla bien ejecutado no solo restaura funciones, sino que inspira proyectos y aficiones renovadas.
Estos testimonios reales de prótesis de rodilla transformadora demuestran cómo, más allá de la técnica quirúrgica, la sinergia entre un implante de rodilla innovador y un plan de recuperación personalizado redefine límites. Si tú también sueñas con retomar tus actividades sin dolor, escuchar estas experiencias puede ser el primer impulso para dar ese paso decisivo hacia una vida plena y activa.
-
¿Qué significa tener leucocitos en el examen general de orina?
 El examen general de orina es una prueba esencial en el abordaje diagnóstico de diversas patologías del sistema urinario. Al analizar componentes físicos, químicos y celulares de la orina, este estudio permite detectar signos tempranos de infecciones, inflamación o daño renal. Uno de los hallazgos clínicamente relevantes es la presencia de leucocitos en la muestra, lo cual puede indicar distintos procesos patológicos que requieren atención médica.
El examen general de orina es una prueba esencial en el abordaje diagnóstico de diversas patologías del sistema urinario. Al analizar componentes físicos, químicos y celulares de la orina, este estudio permite detectar signos tempranos de infecciones, inflamación o daño renal. Uno de los hallazgos clínicamente relevantes es la presencia de leucocitos en la muestra, lo cual puede indicar distintos procesos patológicos que requieren atención médica.Leucocitos en orina: ¿cuál es su significado clínico?
Los leucocitos, también conocidos como glóbulos blancos, son células del sistema inmunológico cuya función principal es defender al organismo frente a agentes infecciosos. Su presencia en la orina se conoce como leucocituria y, en condiciones normales, debe ser mínima o inexistente. Cuando su número se eleva, suele indicar una respuesta inflamatoria a nivel del tracto urinario.
El hallazgo de leucocitos en el examen general de orina puede deberse a infecciones urinarias, enfermedades inflamatorias del riñón o procesos no infecciosos que alteran la mucosa de las vías urinarias. La interpretación debe realizarse considerando los síntomas del paciente, así como otros parámetros del estudio como nitritos, proteínas, pH y la presencia de bacterias.
Causas frecuentes de leucocituria
Una de las causas más comunes de leucocitos en orina es la infección del tracto urinario. Cuando bacterias ingresan al sistema urinario, el organismo activa una respuesta inmune, enviando leucocitos para combatir la infección. En estos casos, el examen general de orina también puede mostrar nitritos positivos, turbidez y bacterias.
En mujeres, la leucocituria puede aparecer también por contaminación de la muestra con secreciones vaginales, especialmente si no se siguen adecuadamente las indicaciones para la recolección de la muestra. En estos casos, la evaluación médica es clave para descartar una infección real.
Otras causas menos frecuentes incluyen enfermedades renales como la pielonefritis, el síndrome nefrótico o la nefritis intersticial. También puede observarse leucocituria en casos de cálculos urinarios, tumores del tracto urinario o incluso por el uso de ciertos medicamentos.
Análisis microscópico y cuantificación de leucocitos
En el análisis microscópico del EGO, los leucocitos se reportan como número por campo de alto poder. Una cantidad superior a 5 leucocitos por campo generalmente se considera anormal. La interpretación puede complementarse con el análisis de cilindros leucocitarios, que sugieren inflamación a nivel de los túbulos renales.
Si bien el EGO orienta al diagnóstico, en caso de leucocituria persistente o recurrente puede ser necesario realizar estudios adicionales como urocultivo, ecografía renal o análisis de sangre para determinar la causa exacta.
El examen general de orina es una herramienta diagnóstica útil y accesible para identificar alteraciones del sistema urinario. Si presentas síntomas como ardor al orinar, dolor lumbar o fiebre, acude al médico y realiza tu estudio en un laboratorio confiable. Monitorea tu salud con regularidad y actúa de forma preventiva.
-
Cuidados postoperatorios de tu prótesis de rodilla
Recuperar la movilidad y reducir el dolor tras un reemplazo de rodilla depende en gran medida de los cuidados postoperatorios que sigas. Con una atención adecuada, tu articulación artificial de rodilla sanará más rápido y podrás retomar tus actividades cotidianas con confianza. A continuación, encontrarás las recomendaciones esenciales para contribuir al éxito de tu implante de rodilla.
Importancia de los cuidados tras el reemplazo de rodilla
El proceso de cicatrización comienza desde el momento en que abandonas el quirófano. Una gestión adecuada de la inflamación —mediante reposo relativo y aplicación de frío local— previene complicaciones y favorece la consolidación del hueso alrededor del implante. Además, controlar el dolor con la medicación recetada facilita la realización de los ejercicios de rehabilitación y mejora tu estado de ánimo durante la recuperación.
Primeras semanas con tu prótesis de rodilla
En la fase inicial de tu cirugía de rodilla con prótesis, es vital alternar periodos de descanso con movimientos suaves. Eleva la pierna operada al descansar y utiliza una almohada para evitar que la rodilla se flexione excesivamente. Caminar con muletas o andador desde el primer día, según la indicación médica, estimulará la circulación y reducirá el riesgo de trombosis. Ingresa proteínas de calidad en tu dieta para promover la regeneración de tejidos y acompaña con suplementos de calcio si tu médico lo sugiere.
Higiene y control de la herida
Mantener limpia la zona de la incisión es clave para prevenir infecciones. Lava el área suavemente con solución salina o antiséptico recomendado, sin sumergir la herida en agua hasta que esté completamente sellada. Cambia el apósito siguiendo las indicaciones de tu equipo de salud y revisa diariamente signos de enrojecimiento, secreción o dolor intenso. Ante cualquier anomalía, contacta de inmediato a tu cirujano.
Ejercicios recomendados para tu articulación artificial de rodilla
La rehabilitación activa contribuye a recuperar la fuerza y la flexibilidad de la rodilla. Comienza con movimientos de extensión y flexión asistida, avanzando gradualmente a ejercicios de cuádriceps e isquiotibiales. El uso de bicicleta estática sin resistencia adicional y la natación en etapas posteriores ayudan a mejorar la amplitud de movimiento sin someter el implante a altas cargas. Consulta siempre con tu fisioterapeuta antes de aumentar la intensidad.
Consejos para un implante de rodilla duradero
-
 Mantén un peso saludable: Cada kilo extra incrementa la presión sobre tu prótesis de rodilla.
Mantén un peso saludable: Cada kilo extra incrementa la presión sobre tu prótesis de rodilla.
- Evita actividades de alto impacto: Correr o saltar puede desgastar prematuramente la superficie metálica y de polietileno.
- Revisa tu postura y mecánica de marcha: Un alineamiento adecuado reduce el estrés articular.
- Programa revisiones periódicas: Los controles radiográficos y clínicos garantizan la integridad del implante a largo plazo.
Siguiendo estos cuidados postoperatorios de tu prótesis de rodilla, favorecerás una recuperación efectiva y prolongarás la vida útil de tu implante. La combinación de descanso, ejercicios progresivos y una adecuada higiene garantizará que retomes tu independencia con seguridad y sin contratiempos.
-
-
Clínica de ortopedista en CDMX: cuidados y prevención
Un paso en falso al bajar del Metrobús puede recordarte lo frágil que es tu estructura ósea. Por fortuna, acudir a una Clínica de ortopedista en CDMX con un enfoque profesional y humano te permitirá no solo tratar lesiones, sino también implementar estrategias de prevención que fortalezcan tu salud musculoesquelética.
Servicios de un ortopedista CDMX en tu clínica
Cuando visitas una Clínica de ortopedista en CDMX, encontrarás atención integral que abarca:
- Evaluación clínica detallada: recopilación de antecedentes, hábitos deportivos y condiciones preexistentes.
- Estudios de imagen de alta resolución: radiografías digitales, ultrasonidos o resonancia magnética, según la recomendación del especialista.
- Diagnóstico personalizado: identificación de lesiones articulares, tendinosas u óseas para diseñar un plan a medida.
Con este protocolo, el ortopedista CDMX garantiza que cada paso del proceso esté respaldado por datos precisos y tecnología de vanguardia.
Cuidados esenciales tras una lesión
Recibir atención oportuna es clave para minimizar secuelas. Tu ortopedista en la Ciudad de México recomendará:
- Reposo y movilización controlada: alternar periodos de inmovilización con ejercicios suaves para evitar la atrofia muscular.
- Terapias de fisioterapia: electroterapia, ultrasonido terapéutico y masajes para reducir inflamación y acelerar la recuperación.
- Plan de fortalecimiento: rutinas de resistencia progresiva que refuercen los músculos periarticulares y estabilicen la articulación lesionada.
Mantener estas pautas disminuye el riesgo de dolores crónicos y mejora la calidad de vida en plazos más cortos.
Prevención de futuras lesiones en tu clínica de confianza
La primera línea de defensa es un programa preventivo diseñado por tu ortopedista CDMX. Entre las recomendaciones más efectivas destacan:
- Evaluaciones periódicas de postura y marcha: detectar desequilibrios musculares o asimetrías que pueden desencadenar lesiones.
- Entrenamiento de propiocepción: ejercicios en superficies inestables para mejorar el equilibrio y la coordinación neuromuscular.
- Asesoría en calzado y equipamiento: selección de tenis con la amortiguación y soporte adecuados según tu actividad diaria o deportiva.
Estas estrategias, ajustadas a tu estilo de vida, ayudan a reducir la incidencia de esguinces, tendinitis y otras afecciones comunes.
Beneficios de elegir una clínica especializada
Optar por una Clínica de ortopedista en la Ciudad de México trae ventajas como:
- Equipo multidisciplinario: colaboración entre ortopedistas, fisioterapeutas y nutricionistas para abordar el problema desde distintos ángulos.
- Tecnología de punta: disponibilizar procedimientos artroscópicos mínimamente invasivos y terapias regenerativas (PRP o plasma rico en plaquetas) cuando sean necesarios.
- Seguimiento continuo: consultas de control para ajustar el plan terapéutico según tu evolución.
Este abordaje integral, orientado a resultados sostenibles, hace la diferencia en tu recuperación.
Consejos adicionales para cuidar tus huesos
- Calentamiento dinámico: dedica 5–7 minutos a movimientos articulares antes de cualquier actividad física.
- Nutrición balanceada: incorpora calcio, vitamina D y proteínas magras; lácteos, pescados grasos y legumbres son aliados naturales.
- Hidratación adecuada: el agua contribuye a la elasticidad del cartílago y al transporte de nutrientes.
- Descanso y sueño reparador: dormir bien favorece los procesos de regeneración tisular.
Al combinar estos hábitos con la guía de un ortopedista en CDMX, potenciarás tu bienestar y minimizarás la probabilidad de futuras lesiones. Una clínica especializada será tu aliada para mantenerte activo y protegido en cada paso.

-
¿Qué factores pueden alterar un electrocardiograma?
 El electrocardiograma es un estudio fundamental para registrar la actividad eléctrica del corazón y detectar diversas afecciones cardiovasculares. Sin embargo, existen múltiples factores que pueden alterar los resultados del trazado, generando variaciones que pueden dificultar su correcta interpretación. Identificar estos elementos es esencial para garantizar la fiabilidad del estudio y evitar diagnósticos erróneos.
El electrocardiograma es un estudio fundamental para registrar la actividad eléctrica del corazón y detectar diversas afecciones cardiovasculares. Sin embargo, existen múltiples factores que pueden alterar los resultados del trazado, generando variaciones que pueden dificultar su correcta interpretación. Identificar estos elementos es esencial para garantizar la fiabilidad del estudio y evitar diagnósticos erróneos.Factores fisiológicos que influyen en el electrocardiograma
Algunas condiciones fisiológicas del paciente pueden generar alteraciones transitorias en el electrocardiograma sin que ello represente una enfermedad estructural del corazón. Por ejemplo, el estrés emocional, la ansiedad, el dolor agudo o la fiebre pueden provocar una elevación temporal de la frecuencia cardíaca, lo que se manifiesta como taquicardia sinusal.
De igual forma, la actividad física reciente puede generar cambios temporales en el ritmo cardíaco y en la morfología de las ondas. Por esta razón, se recomienda que el paciente permanezca en reposo al menos 10 minutos antes de la realización del estudio para obtener un registro representativo de su estado basal.
Medicamentos y sustancias que alteran el trazo
Diversos fármacos pueden modificar la actividad eléctrica del corazón, tanto de forma terapéutica como secundaria. Medicamentos como antiarrítmicos, betabloqueadores, digoxina, diuréticos y algunos antidepresivos pueden alterar los intervalos y segmentos del electrocardiograma. Estos efectos deben ser interpretados por el médico tratante en el contexto clínico adecuado.
Además, el consumo de cafeína, alcohol, nicotina y sustancias estimulantes puede afectar el ritmo cardíaco, generando registros con arritmias o elevación de la frecuencia.
Factores técnicos durante la realización del estudio
Las condiciones en que se lleva a cabo el electrocardiograma también influyen en su calidad. Un mal posicionamiento de los electrodos, la presencia de vello abundante, interferencia eléctrica externa o movimientos del paciente durante la toma pueden generar artefactos que simulan alteraciones eléctricas.
Estos artefactos pueden confundirse con arritmias, bloqueos u otras anomalías si no se identifican correctamente. Por ello, es fundamental que el estudio sea realizado por personal capacitado, en un ambiente controlado, y que el paciente colabore permaneciendo quieto y relajado durante el procedimiento.
Condiciones médicas que modifican el electrocardiograma
Existen enfermedades que, sin ser cardíacas, pueden modificar el trazado electrocardiográfico. Por ejemplo, los trastornos electrolíticos como la hipocalemia o la hipercalemia alteran la morfología de las ondas T y del segmento ST. Asimismo, enfermedades pulmonares crónicas como el enfisema o la hipertensión pulmonar pueden generar patrones eléctricos característicos.
Otros factores como la obesidad, embarazo avanzado, posición del corazón en el tórax y variaciones anatómicas individuales también pueden influir en la forma del trazo sin que ello represente necesariamente una patología cardíaca.
Para obtener resultados precisos y clínicamente útiles, es esencial realizar el electrocardiograma bajo condiciones óptimas. Si tienes síntomas como palpitaciones, dolor torácico o fatiga inexplicada, consulta a tu médico y acude a un laboratorio confiable para realizar este estudio. Detectar a tiempo cualquier alteración puede ayudarte a cuidar tu salud cardiovascular.
-
¿Qué se detecta con una colposcopía y por qué es importante?
 La colposcopía es un estudio ginecológico que permite la observación detallada del cuello uterino, la vagina y la vulva mediante un dispositivo óptico especializado llamado colposcopio. Este procedimiento se realiza cuando existen indicios de anomalías celulares detectadas en estudios previos, como el Papanicolaou, o cuando se desea investigar síntomas ginecológicos anormales. Su valor radica en la capacidad de identificar alteraciones epiteliales de manera temprana, muchas de las cuales pueden prevenirse o tratarse eficazmente si se detectan a tiempo.
La colposcopía es un estudio ginecológico que permite la observación detallada del cuello uterino, la vagina y la vulva mediante un dispositivo óptico especializado llamado colposcopio. Este procedimiento se realiza cuando existen indicios de anomalías celulares detectadas en estudios previos, como el Papanicolaou, o cuando se desea investigar síntomas ginecológicos anormales. Su valor radica en la capacidad de identificar alteraciones epiteliales de manera temprana, muchas de las cuales pueden prevenirse o tratarse eficazmente si se detectan a tiempo.Alteraciones celulares en el cuello uterino
Uno de los principales objetivos de la colposcopía es evaluar la presencia de lesiones intraepiteliales escamosas. Estas lesiones, que pueden ser de bajo o alto grado, son alteraciones precancerosas del epitelio cervical. Las lesiones de bajo grado (LSIL) suelen estar asociadas a infecciones transitorias por el virus del papiloma humano (VPH) y, en muchos casos, se resuelven espontáneamente. En cambio, las de alto grado (HSIL) tienen mayor riesgo de progresar a cáncer cervicouterino si no se detectan y tratan adecuadamente.
Mediante la aplicación de soluciones como ácido acético o yodo, el médico puede visualizar cambios en la coloración, patrones vasculares y texturas del epitelio que sugieren la presencia de estas lesiones.
Diagnóstico de infección por VPH
La colposcopía también permite detectar signos compatibles con la infección por VPH, una de las causas principales de displasia cervical. Entre los hallazgos más comunes están las áreas acetoblancas, mosaicos y punteados vasculares. Estos patrones indican la presencia de cambios celulares inducidos por el virus, lo que permite establecer un plan de seguimiento o tratamiento según el riesgo oncogénico del tipo viral.
Identificar estos signos en una etapa temprana permite monitorear la evolución del cuadro clínico y prevenir complicaciones futuras.
Detección de otras enfermedades ginecológicas
Además de las lesiones asociadas al VPH, la colposcopía puede revelar otras alteraciones relevantes, como pólipos cervicales, atrofia vaginal, inflamaciones crónicas, leucoplasias, condilomas y lesiones sospechosas de malignidad. En mujeres con sangrados anormales, dolor durante las relaciones sexuales o flujo persistente sin causa aparente, este estudio puede ser clave para identificar la patología subyacente.
En caso de hallazgos anormales, el especialista puede realizar una biopsia dirigida que permitirá confirmar el diagnóstico mediante análisis histopatológico.
Valor preventivo y pronóstico favorable
La importancia de la colposcopía radica en su capacidad para detectar cambios antes de que se conviertan en enfermedades avanzadas. En particular, su papel en la prevención del cáncer cervicouterino ha sido fundamental para disminuir la incidencia y mortalidad asociadas a esta enfermedad, sobre todo en mujeres con factores de riesgo como el antecedente de VPH o citologías anormales.
Gracias a la visualización ampliada del tejido, el médico puede establecer un diagnóstico preciso y tomar decisiones clínicas oportunas.
La detección temprana es clave para una atención ginecológica efectiva. Cuida tu salud y realiza tus pruebas de laboratorio de manera regular según las indicaciones médicas.
-
Inmovilización de fracturas: cómo elegir soporte adecuado
Un simple tropiezo puede desencadenar un proceso de recuperación donde cada decisión influye en el bienestar futuro. Cuando un hueso se fractura, garantizar su inmovilidad es crucial para que las células óseas inicien la reparación. Saber cómo elegir soporte adecuado para la inmovilización de fracturas marca la diferencia entre una unión sólida y complicaciones tardías.
Factores clave en Inmovilización de fracturas
Antes de decidir el método, el especialista evalúa:
- Tipo de fractura: Las fracturas simples sin desplazamiento pueden requerir férulas semirrígidas, mientras que las complejas suelen necesitar yeso completo o fijadores externos.
- Ubicación anatómica: En extremidades superiores, a menudo se opta por férulas termoplásticas; en tobillos y muñecas, el yeso convencional ofrece un ajuste más uniforme.
- Perfil del paciente: Niños y adultos mayores presentan necesidades distintas; la movilidad previa y la tolerancia al peso del yeso influyen en la elección.
Para inmovilizar una fractura con eficacia, es imprescindible que el dispositivo preserve la circulación y permita cierto grado de confort.
Comparativa de técnicas para fracturas óseas
Existen varias técnicas para fracturas óseas que el ortopedista considera:
- Férulas semirrígidas: Facilitan la higiene y se adaptan con mayor flexibilidad. Se usan en fracturas de radio y cúbito leves.
- Yeso convencional: Brinda rigidez total, ideal en fracturas de tibia o húmero con desplazamiento. Su peso puede resultar incómodo, pero su estabilidad es superior.
- Fijadores externos: Recomendados en fracturas abiertas, permiten ajustes periódicos sin retirar todo el sistema. Mantienen la piel accesible para curaciones.
Tratamientos de inmovilización y seguimiento
El éxito de los tratamientos de inmovilización no acaba con la colocación del soporte. Es esencial un plan de seguimiento:
-
Revisiones periódicas
Cada semana se inspecciona la piel, la temperatura y la sensación en la extremidad. Detectar temprano cambios de color o dolor intenso evita complicaciones como síndrome compartimental. -
Control del dolor
Analgésicos y antiinflamatorios recetados combinan con la inmovilización para mejorar la tolerancia al dispositivo y favorecer el descanso. -
Nutrición y descanso
Una dieta rica en calcio, proteínas y vitamina D acelera la formación del callo óseo. Mantener la extremidad en posición elevada reduce la inflamación.
Cómo elegir soporte adecuado para cada caso
Al momento de seleccionar el dispositivo de sujeción, considera:
- Comodidad y peso: Si el paciente necesita desplazarse con frecuencia, una férula liviana puede ser preferible a un yeso voluminoso.
- Facilidad de higiene: Las férulas desmontables permiten lavar la piel, mientras que el yeso exige cuidadosos cuidados para evitar humedad y mal olor.
-
 Estabilidad requerida: Las fracturas con fragmentos inestables demandan yeso completo o fijadores externos para impedir cualquier microdesplazamiento.
Estabilidad requerida: Las fracturas con fragmentos inestables demandan yeso completo o fijadores externos para impedir cualquier microdesplazamiento.
Cuando el objetivo es inmovilización de fracturas eficaz, equilibrar rigidez y comodidad optimiza la experiencia del paciente y acelera la recuperación.
Rehabilitación tras la inmovilización
Una vez retirado el soporte, comienza la rehabilitación con movilización pasiva, seguida de fortalecimiento muscular progresivo y ejercicios funcionales. El fisioterapeuta guiará este proceso, asegurando un retorno seguro a las actividades cotidianas.
Elegir bien el soporte de inmovilización y complementar con un plan de seguimiento y rehabilitación personalizado garantiza un proceso de curación óptimo y reduce el riesgo de recaídas. Con estos consejos, la inmovilización de fracturas se convierte en el primer paso hacia una recuperación plena y duradera.
-
¿Una tele de tórax puede detectar cáncer de pulmón?
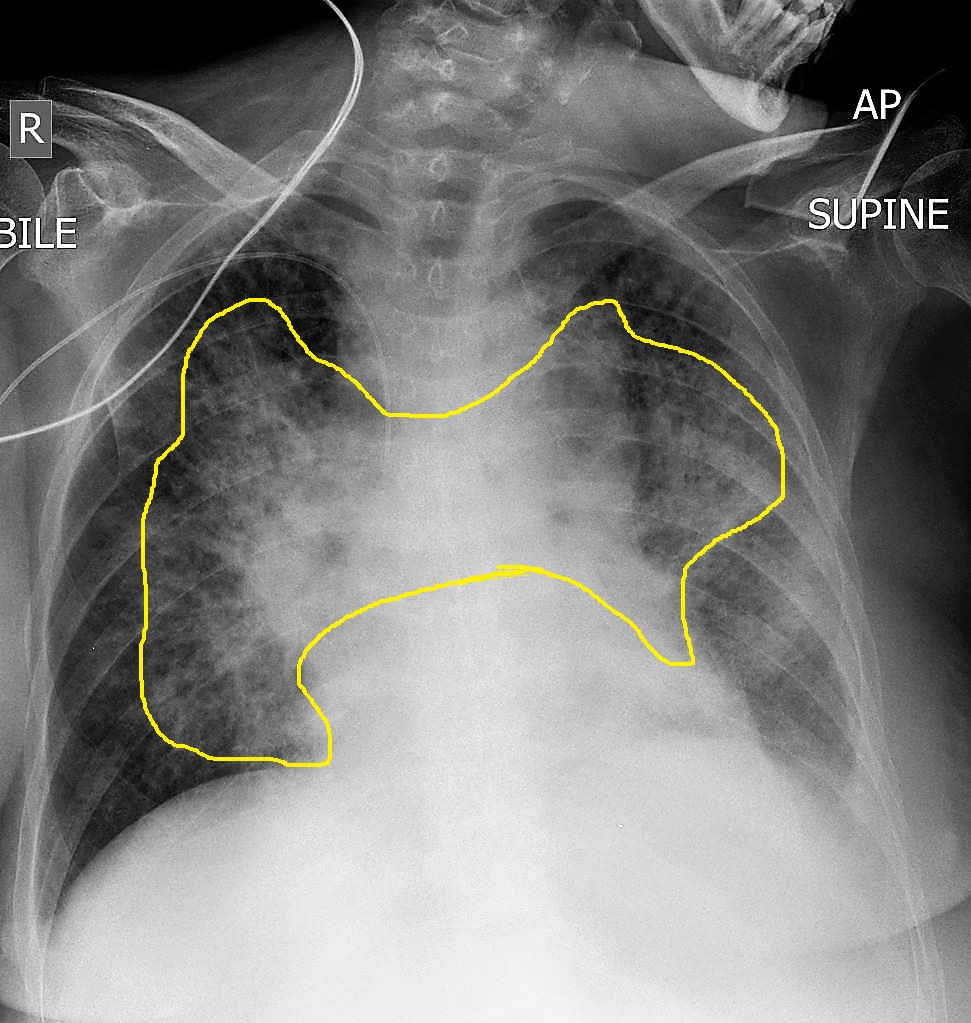 La tele de tórax es una radiografía simple que ofrece una visión general de los pulmones, mediastino y pared torácica. Aunque se utiliza como prueba inicial en pacientes con síntomas respiratorios, su capacidad para identificar lesiones neoplásicas está limitada por la resolución y la superposición de estructuras anatómicas. Pese a ello, ciertas alteraciones observadas en la placa torácica pueden orientar hacia la sospecha de cáncer de pulmón.
La tele de tórax es una radiografía simple que ofrece una visión general de los pulmones, mediastino y pared torácica. Aunque se utiliza como prueba inicial en pacientes con síntomas respiratorios, su capacidad para identificar lesiones neoplásicas está limitada por la resolución y la superposición de estructuras anatómicas. Pese a ello, ciertas alteraciones observadas en la placa torácica pueden orientar hacia la sospecha de cáncer de pulmón.Manifestaciones radiológicas sugestivas
En la radiografía de tórax, las lesiones tumorales suelen presentarse como nódulos o masas pulmonares de bordes irregulares. El hallazgo de:
- Nódulo solitario mayor de 1 cm con márgenes espiculados.
- Masa de tamaño variable que crece progresivamente en estudios comparativos.
- Retracción pleural o engrosamiento de cisuras asociado a atelectasias.
puede indicar un proceso neoplásico. Además, la presencia de adenopatías hiliares no explicadas o derrame pleural unilateral debe levantar la sospecha de malignidad.
Sensibilidad y limitaciones del estudio
La tele de torax tiene una sensibilidad aproximada del 70 % para detectar lesiones mayores de 1 cm, pero puede pasar por alto nódulos pequeños o ubicados en regiones superpuestas, como campos pulmonares posteriores o detrás del corazón. La especificidad también es limitada, pues procesos infecciosos o inflamatorios pueden simular una masa. Por ello, una radiografía normal no descarta cáncer de pulmón en pacientes con alto riesgo o síntomas persistentes.
Diagnóstico diferencial de nódulos pulmonares
Ante un nódulo detectado en la placa torácica, se debe diferenciar entre:
- Granuloma infeccioso (tuberculosis, histoplasmosis), que suele calcificarse.
- Hamartoma pulmonar, con características de “popcorn” en casos calcificados.
- Metástasis, cuando aparecen múltiples nódulos de diversos tamaños.
El análisis de características radiológicas —como la densidad, la calcificación y el patrón de crecimiento— y la correlación con la historia clínica orientan el siguiente paso diagnóstico.
Estudios complementarios en sospecha neoplásica
Cuando la radiografía de tórax sugiere una lesión sospechosa, el médico solicitará tomografía computarizada de tórax para caracterizar mejor la morfología, la invasión local y la presencia de adenopatías mediastinales. En función de los hallazgos, se realizan biopsias guiadas por imagen o broncoscopia con toma de muestra para confirmar el diagnóstico histológico y determinar el tipo de cáncer de pulmón.
Importancia del seguimiento radiológico
En pacientes con factores de riesgo (tabaquismo, exposición ambiental o antecedentes familiares), la realización periódica de placas de tórax permite identificar cambios en nódulos conocidos. La comparación de estudios en intervalos de 3 a 6 meses ayuda a evaluar la estabilidad o el crecimiento de las lesiones, diferenciando entre procesos benignos y malignos.
Aunque la tele de tórax no es el método definitivo para el diagnóstico de cáncer de pulmón, constituye un punto de partida valioso que, en combinación con estudios avanzados y pruebas de laboratorio, posibilita una detección temprana. Cuida tu salud y acude a tu médico para realizarte los exámenes de laboratorio e imagen que precises. ¡Protege tu bienestar con estudios oportunos!
-
¿Es necesario estar en ayunas para una biometría hemática?
 La biometría hemática es un análisis clínico de gran utilidad que permite evaluar la salud general de un paciente mediante el estudio detallado de los componentes celulares de la sangre: glóbulos rojos, glóbulos blancos y plaquetas. Este examen es ampliamente solicitado por médicos de diversas especialidades para diagnosticar o dar seguimiento a múltiples enfermedades. Una duda común entre los pacientes es si se requiere ayuno previo para realizar este estudio.
La biometría hemática es un análisis clínico de gran utilidad que permite evaluar la salud general de un paciente mediante el estudio detallado de los componentes celulares de la sangre: glóbulos rojos, glóbulos blancos y plaquetas. Este examen es ampliamente solicitado por médicos de diversas especialidades para diagnosticar o dar seguimiento a múltiples enfermedades. Una duda común entre los pacientes es si se requiere ayuno previo para realizar este estudio.Ayuno y biometría hemática: ¿cuándo es necesario?
A diferencia de otras pruebas de laboratorio, como la química sanguínea o los perfiles lipídicos, la biometría hemática no requiere ayuno obligatorio. Esto se debe a que los valores que se analizan en este estudio —como hemoglobina, hematocrito, leucocitos y plaquetas— no se ven afectados de forma significativa por la ingesta reciente de alimentos.
Por lo tanto, un paciente puede realizarse esta prueba en cualquier momento del día, siempre que se indique exclusivamente una biometría hemática. Sin embargo, si el médico solicita un panel de estudios que incluya otras pruebas, como glucosa en ayuno o colesterol, será necesario seguir las recomendaciones específicas del laboratorio.
Factores que pueden interferir con los resultados
Aunque el ayuno no es indispensable, existen otras condiciones que podrían influir en los resultados de una biometría hemática. Por ejemplo, el ejercicio intenso poco antes de la toma de muestra, la deshidratación, el estrés agudo o la presencia de una infección pueden modificar temporalmente ciertos valores sanguíneos.
Asimismo, algunos medicamentos pueden afectar el conteo de glóbulos blancos o plaquetas. Por esta razón, es importante informar al médico y al personal del laboratorio sobre el uso de fármacos recientes o condiciones clínicas que puedan interferir en la interpretación de los resultados.
Recomendaciones previas al estudio
Para obtener una muestra confiable y evitar molestias durante el procedimiento, se recomienda seguir las siguientes sugerencias:
- Acudir al laboratorio en un horario conveniente, preferentemente en la mañana.
- Mantenerse bien hidratado para facilitar la punción venosa.
- Evitar el consumo excesivo de grasas o alcohol el día previo.
- Informar si se han presentado síntomas recientes como fiebre, sangrado o fatiga.
- No suspender medicamentos sin autorización médica.
En casos especiales, el médico podría sugerir realizar el estudio en ayunas si se va a combinar con otras pruebas. En estas situaciones, el ayuno suele ser de entre 8 y 12 horas, permitiendo únicamente el consumo de agua natural.
La biometría hemática es un recurso esencial en la prevención y detección temprana de enfermedades. Consulta con tu médico ante cualquier duda y acude a realizar tus estudios de laboratorio para cuidar tu bienestar de forma proactiva.
-
¿Qué errores comunes debo evitar antes de una mastografía?
 La mastografía es un estudio radiológico fundamental para la detección temprana del cáncer de mama. Su correcta realización permite identificar alteraciones en el tejido mamario que pueden pasar desapercibidas en la exploración física. Para obtener resultados precisos y confiables, es importante que la paciente evite ciertos errores antes del procedimiento. Estos factores pueden interferir con la calidad de la imagen, provocar molestias innecesarias o afectar la interpretación del estudio.
La mastografía es un estudio radiológico fundamental para la detección temprana del cáncer de mama. Su correcta realización permite identificar alteraciones en el tejido mamario que pueden pasar desapercibidas en la exploración física. Para obtener resultados precisos y confiables, es importante que la paciente evite ciertos errores antes del procedimiento. Estos factores pueden interferir con la calidad de la imagen, provocar molestias innecesarias o afectar la interpretación del estudio.Aplicar desodorantes o productos cosméticos en axilas y mamas
Uno de los errores más frecuentes es el uso de desodorantes, talcos, cremas o perfumes en la región mamaria o axilar el día del estudio. Estos productos pueden contener partículas minerales o metálicas que se reflejan en la imagen como puntos blancos, simulando microcalcificaciones. Esto puede generar confusión en la interpretación y requerir estudios adicionales innecesarios.
La recomendación clínica es acudir con la piel completamente limpia y sin productos cosméticos en la parte superior del cuerpo. Si se ha aplicado algún producto por error, se debe informar al personal técnico para proceder a su limpieza antes de realizar la mastografía.
Programar el estudio en días de sensibilidad mamaria
El ciclo menstrual influye directamente en la sensibilidad del tejido mamario. Durante la fase premenstrual, es común que las mamas estén más congestionadas, inflamadas y dolorosas. Realizarse una mastografía en este periodo puede resultar incómodo o incluso doloroso debido a la compresión necesaria durante la toma de imágenes.
Para mayor tolerancia, se recomienda agendar la mastografía entre el día 5 y el día 12 del ciclo menstrual, cuando la sensibilidad es menor y el tejido se encuentra en mejores condiciones para una imagen clara.
No informar antecedentes médicos relevantes
Omitir información importante como cirugías mamarias previas, presencia de implantes, antecedentes personales o familiares de cáncer de mama, así como síntomas recientes como secreción, dolor localizado o masas palpables, puede afectar el enfoque diagnóstico del estudio. Esta información permite al radiólogo interpretar los hallazgos con mayor precisión y determinar si se requieren estudios complementarios.
También es importante llevar estudios previos si están disponibles, ya que la comparación entre imágenes actuales y anteriores facilita la detección de cambios sutiles en el tejido mamario.
Usar ropa inadecuada o con elementos metálicos
El uso de ropa de una sola pieza, blusas ajustadas o prendas con broches metálicos en la parte superior del cuerpo puede dificultar el procedimiento. Además, el uso de joyería como collares, cadenas o aretes grandes puede interferir con la calidad de la imagen.
Se recomienda vestir ropa de dos piezas, preferentemente blusa de botones y pantalón o falda, y acudir sin accesorios que puedan interferir con el área a estudiar.
Acudir sin expectativas claras o con temor
Finalmente, es común que las pacientes lleguen sin una comprensión clara del procedimiento o con temor infundado al dolor o a los resultados. La mastografía es un procedimiento breve, seguro y con una incomodidad tolerable. Tener confianza en el equipo médico y resolver dudas con antelación ayuda a reducir la ansiedad y mejora la experiencia general.
Proteger tu salud mamaria comienza con una preparación adecuada. Acude con la información correcta, evita errores comunes y acompaña tu estudio con una prueba de laboratorio que te permita conocer el estado general de tu organismo. La prevención empieza con una decisión informada.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.