-
¿Cuántos tipos de química sanguínea existen y qué diferencias hay?
SRC:SelfWritten
Un perfil hormonal es un análisis clínico especializado que mide diversas hormonas presentes en el organismo, particularmente aquellas involucradas en el ciclo reproductivo y en funciones metabólicas generales. Este examen es esencial para diagnosticar problemas relacionados con el sistema endocrino, reproductivo y para evaluar la salud general de la mujer.¿Qué hormonas se analizan en la química sanguínea hormonal?
 El perfil hormonal femenino típicamente incluye:
El perfil hormonal femenino típicamente incluye:- Estradiol (E2): Hormona esencial en el desarrollo de características sexuales femeninas, regulación del ciclo menstrual y mantenimiento de huesos y piel saludables.
- Progesterona: Encargada de preparar al útero para la implantación del embrión y esencial en la regulación del ciclo menstrual.
- Prolactina: Asociada principalmente con la producción de leche materna, niveles anormales pueden influir en la fertilidad.
- Hormona Luteinizante (LH): Indispensable para la ovulación y la producción adecuada de progesterona.
- Hormona Folículo Estimulante (FSH): Encargada de la maduración de los óvulos en los ovarios.
- Testosterona: Aunque conocida como una hormona masculina, su presencia equilibrada en la mujer es crucial para la salud ósea y muscular.
Tipos de enfermedades detectadas por la química sanguínea hormonal
Al realizarse un análisis completo de estas hormonas, es posible detectar diversas afecciones endocrinas y reproductivas, tales como:
- Síndrome de ovario poliquístico (SOP): Caracterizado por alteraciones en las hormonas LH, estrógeno y testosterona.
- Hipotiroidismo o hipertiroidismo: Aunque estas afecciones se relacionan principalmente con otras hormonas tiroideas, también pueden provocar cambios en los niveles de prolactina y estrógenos.
- Hipotiroidismo subclínico: Puede manifestarse mediante cambios leves en progesterona y prolactina.
- Amenorrea e infertilidad: La alteración en las concentraciones de LH y FSH puede impedir la ovulación regular y provocar infertilidad.
- Insuficiencia ovárica prematura: Identificada por niveles altos de FSH y bajos niveles de estradiol.
Importancia de realizarse la química sanguínea hormonal de manera regular
La química sanguínea hormonal es una herramienta diagnóstica fundamental, pues permite la detección temprana de alteraciones hormonales, facilitando tratamientos oportunos que pueden prevenir complicaciones futuras. Los desequilibrios hormonales pueden tener efectos significativos sobre la calidad de vida de una mujer, afectando desde su salud reproductiva hasta su bienestar emocional.
¿Cuándo es recomendable realizarse una química sanguínea hormonal?
Generalmente, es recomendable realizar un perfil hormonal cuando:
- Se presentan irregularidades menstruales frecuentes.
- Existen síntomas que sugieran un desequilibrio hormonal como acné severo, hirsutismo, o cambios abruptos de peso.
- Se experimentan problemas relacionados con infertilidad o sospecha de menopausia precoz.
- En casos de sospecha de trastornos endocrinos más amplios que pueden afectar otros sistemas corporales.
¿Cómo se realiza la toma de muestra para la química sanguínea hormonal?
Este examen se lleva a cabo mediante una muestra de sangre que se obtiene en ayunas. Es importante acudir en el día adecuado del ciclo menstrual, generalmente entre el segundo y quinto día del ciclo, para obtener resultados más precisos. Posteriormente, la muestra es analizada en un laboratorio especializado, y los resultados se interpretan comparándolos con los rangos normales establecidos según la edad y la fase del ciclo menstrual.
Valores normales de la química sanguínea hormonal en mujeres sanas
- Estradiol: 20-400 pg/mL (variable según fase menstrual).
- Prolactina: menos de 25 ng/mL.
- Progesterona: menos de 1 ng/mL en fase folicular, superior a 10 ng/mL en fase lútea.
- LH: 2-15 mUI/mL (fase folicular), hasta 70 IU/L en pico ovulatorio.
- Testosterona: 15-70 ng/dL.
- Hormona folículo estimulante (FSH): 3-10 mUI/mL.
Estos valores pueden variar ligeramente dependiendo del laboratorio y deben interpretarse siempre en conjunto con un especialista.
Cuidar tu salud es clave para tu bienestar integral
Realizarse regularmente un análisis como la química sanguínea hormonal es esencial para detectar oportunamente desequilibrios o enfermedades. No esperes a que aparezcan síntomas graves para acudir a tu laboratorio de confianza. Invierte en tu salud y garantiza una vida plena y saludable.
-
¿Qué significa si mi resonancia magnética muestra una anomalía?
SRC:SelfWritten
 La resonancia magnética es una prueba de imagen avanzada que permite evaluar con gran detalle órganos, tejidos y estructuras internas del cuerpo. En muchos casos, este estudio es solicitado para diagnosticar enfermedades o monitorear la evolución de ciertas condiciones médicas. Recibir un informe que indica la presencia de una anomalía puede generar incertidumbre, por lo que es importante comprender qué implica este resultado y cuáles son los pasos a seguir.
La resonancia magnética es una prueba de imagen avanzada que permite evaluar con gran detalle órganos, tejidos y estructuras internas del cuerpo. En muchos casos, este estudio es solicitado para diagnosticar enfermedades o monitorear la evolución de ciertas condiciones médicas. Recibir un informe que indica la presencia de una anomalía puede generar incertidumbre, por lo que es importante comprender qué implica este resultado y cuáles son los pasos a seguir.Interpretación de los resultados
El informe de una resonancia magnética es elaborado por un radiólogo, quien analiza las imágenes obtenidas y describe cualquier hallazgo relevante. La presencia de una anomalía no siempre indica una enfermedad grave, ya que algunas variaciones pueden ser benignas o formar parte de los cambios naturales del organismo con el tiempo.
Entre los posibles hallazgos se incluyen:
- Alteraciones estructurales: Cambios en la forma o tamaño de un órgano que pueden deberse a variantes anatómicas normales o a procesos patológicos.
- Inflamaciones o infecciones: Áreas con signos de inflamación pueden sugerir infecciones, enfermedades autoinmunes o procesos inflamatorios crónicos.
- Lesiones o tumores: La detección de masas o formaciones inusuales requiere un análisis más detallado para determinar su naturaleza, ya sea benigna o maligna.
- Cambios degenerativos: Condiciones como la osteoartritis o hernias discales pueden manifestarse con alteraciones en las articulaciones o la columna vertebral.
- Alteraciones vasculares: La resonancia magnética puede revelar problemas en el flujo sanguíneo, como aneurismas o estrechamientos en las arterias.
Posibles causas de una anomalía en la resonancia magnética
Las anomalías pueden tener diversas causas, algunas de las cuales requieren seguimiento médico, mientras que otras no representan un problema clínico significativo.
Algunas de las razones más comunes incluyen:
- Enfermedades inflamatorias: Artritis, esclerosis múltiple y otras afecciones pueden manifestarse con cambios en los tejidos observados en la resonancia.
- Lesiones traumáticas: Fracturas, desgarros musculares o lesiones en ligamentos pueden detectarse con este estudio.
- Alteraciones congénitas: Algunas personas pueden presentar variaciones anatómicas desde el nacimiento sin que esto represente un problema de salud.
- Tumores o quistes: Pueden ser benignos o malignos, por lo que es necesario un análisis detallado para determinar su comportamiento y necesidad de tratamiento.
¿Qué hacer después de recibir los resultados?
Si la resonancia magnética muestra una anomalía, es fundamental acudir con un especialista para interpretar los hallazgos en el contexto clínico del paciente. Dependiendo de la naturaleza de la anomalía, pueden ser necesarias pruebas adicionales, seguimiento periódico o un tratamiento específico.
El diagnóstico temprano es clave para el manejo adecuado de muchas enfermedades. Realizar estudios médicos de manera preventiva y acudir a revisiones periódicas permite identificar alteraciones antes de que se conviertan en problemas graves. Consultar con un especialista y realizar pruebas de laboratorio complementarias son medidas esenciales para cuidar la salud y prevenir complicaciones futuras.
-
¿Puedo trabajar si mi prueba COVID sigue dando positivo?
SRC:SelfWritten
 El diagnóstico de COVID-19 a través de pruebas de detección ha sido fundamental para reducir la propagación del virus en el ámbito laboral. Sin embargo, algunas personas continúan obteniendo un resultado positivo incluso después de superar los síntomas. Ante esta situación, surge la duda sobre la seguridad de reincorporarse al trabajo y las implicaciones de un resultado persistente.
El diagnóstico de COVID-19 a través de pruebas de detección ha sido fundamental para reducir la propagación del virus en el ámbito laboral. Sin embargo, algunas personas continúan obteniendo un resultado positivo incluso después de superar los síntomas. Ante esta situación, surge la duda sobre la seguridad de reincorporarse al trabajo y las implicaciones de un resultado persistente.¿Por qué una prueba COVID puede seguir dando positivo?
Las pruebas COVID pueden continuar detectando el virus por diversas razones, dependiendo del tipo de análisis realizado y del estado del paciente:
- Prueba PCR: Este método detecta material genético del virus, por lo que puede seguir arrojando un resultado positivo semanas después de la recuperación, aun cuando la persona ya no sea contagiosa. Esto ocurre porque fragmentos del ARN viral pueden permanecer en el organismo sin representar un riesgo de transmisión.
- Prueba de antígenos: Identifica proteínas virales activas y, generalmente, deja de ser positiva una vez que la carga viral disminuye. Si el resultado sigue siendo positivo después de varios días, podría indicar que el virus aún está presente en el cuerpo.
- Prueba serológica: No detecta el virus en sí, sino la presencia de anticuerpos generados tras la infección. Un resultado positivo en esta prueba indica una respuesta inmune previa, pero no significa que la persona sea portadora del virus en ese momento.
¿Cuánto tiempo debo esperar antes de regresar al trabajo?
El regreso a las actividades laborales debe considerar la evolución de los síntomas, las recomendaciones médicas y las normativas establecidas en cada empresa o país. Según la Organización Mundial de la Salud (OMS) y los Centros para el Control y la Prevención de Enfermedades (CDC), los criterios para el retorno al trabajo incluyen:
- Para casos leves o moderados: Se recomienda el aislamiento por al menos 10 días desde la aparición de los síntomas y al menos 24 horas sin fiebre sin el uso de medicamentos.
- Para casos graves: Puede ser necesario un aislamiento de hasta 20 días, dependiendo de la evolución del paciente y la evaluación médica.
- Para personas asintomáticas: Si el resultado de la prueba fue positivo, pero no se desarrollaron síntomas, se sugiere un aislamiento de al menos 10 días desde la toma de la muestra.
En algunos casos, las empresas pueden solicitar una prueba negativa antes del regreso, aunque esto no siempre es necesario si se han cumplido los periodos de aislamiento recomendados.
¿Es seguro volver al trabajo con una prueba positiva?
Si han transcurrido los días indicados de aislamiento y no hay síntomas activos, el riesgo de contagio es mínimo, incluso si la prueba PCR sigue detectando fragmentos virales. Sin embargo, cada situación debe evaluarse individualmente, considerando las condiciones de salud del trabajador y el entorno laboral.
Para garantizar la seguridad de los compañeros y reducir el riesgo de transmisión, es recomendable seguir las medidas preventivas como el uso de mascarilla, la higiene de manos y la ventilación de espacios.
Si tienes dudas sobre tu estado de salud, acude a un laboratorio de confianza para realizarte una prueba COVID. La prevención y el monitoreo adecuado son fundamentales para proteger tu bienestar y el de quienes te rodean.
-
¿Cuánto tiempo después de una posible exposición debo hacerme la prueba de VIH?
SRC:SelfWritten
 La prueba de VIH es una herramienta esencial para detectar la infección por el virus de la inmunodeficiencia humana (VIH) y prevenir el desarrollo del síndrome de inmunodeficiencia adquirida (SIDA). Después de una posible exposición al VIH, es fundamental saber cuánto tiempo debe transcurrir antes de hacerse la prueba para obtener un resultado preciso. Este período es conocido como “ventana inmunológica” y varía según el tipo de prueba utilizada.
La prueba de VIH es una herramienta esencial para detectar la infección por el virus de la inmunodeficiencia humana (VIH) y prevenir el desarrollo del síndrome de inmunodeficiencia adquirida (SIDA). Después de una posible exposición al VIH, es fundamental saber cuánto tiempo debe transcurrir antes de hacerse la prueba para obtener un resultado preciso. Este período es conocido como “ventana inmunológica” y varía según el tipo de prueba utilizada.¿Qué es la ventana inmunológica?
 La ventana inmunológica es el período de tiempo que transcurre entre el momento de la infección por VIH y el momento en que el cuerpo produce suficiente cantidad de anticuerpos o antígenos para ser detectados en una prueba. Durante esta ventana, es posible que una persona esté infectada con el VIH, pero que los resultados de la prueba de VIH sean negativos debido a que el cuerpo aún no ha desarrollado una respuesta inmune detectable.
La ventana inmunológica es el período de tiempo que transcurre entre el momento de la infección por VIH y el momento en que el cuerpo produce suficiente cantidad de anticuerpos o antígenos para ser detectados en una prueba. Durante esta ventana, es posible que una persona esté infectada con el VIH, pero que los resultados de la prueba de VIH sean negativos debido a que el cuerpo aún no ha desarrollado una respuesta inmune detectable.¿Cuándo debo hacerme la prueba de VIH después de una posible exposición?
El tiempo recomendado para realizarse una prueba de VIH depende del tipo de exposición y de la prueba utilizada. En general, se debe esperar al menos 2 semanas después de la posible exposición al VIH antes de hacerse una prueba, ya que en este período los anticuerpos o antígenos pueden ser detectados. Sin embargo, este plazo puede variar.
- Pruebas de anticuerpos (pruebas rápidas y de laboratorio): Para estas pruebas, se recomienda esperar entre 2 y 4 semanas después de la exposición al VIH. Esto se debe a que el cuerpo necesita tiempo para producir los anticuerpos contra el virus. En algunos casos, puede tomar hasta 3 meses para que los anticuerpos sean detectables en la sangre. Si se realiza una prueba antes de este período, el resultado podría ser negativo incluso si la persona está infectada.
- Pruebas de antígenos/anticuerpos (pruebas de cuarta generación): Estas pruebas pueden detectar tanto anticuerpos como antígenos del VIH en la sangre. Se recomienda realizarlas entre 2 y 6 semanas después de la exposición. Las pruebas de cuarta generación son más sensibles y pueden identificar el VIH antes que las pruebas de anticuerpos solamente.
- Pruebas de carga viral (pruebas PCR): Este tipo de prueba puede detectar la presencia del virus en la sangre mucho antes de que el cuerpo produzca anticuerpos. Por lo tanto, se puede realizar dentro de los primeros días o semanas después de la exposición, incluso antes de que los anticuerpos sean detectables. Sin embargo, estas pruebas son más caras y generalmente se utilizan en situaciones específicas, como cuando hay una exposición de alto riesgo.
¿Es posible que una prueba de VIH sea negativa y luego positiva?
Sí, es posible. En algunos casos, una persona puede hacerse una prueba de VIH poco después de la exposición y recibir un resultado negativo, solo para obtener un resultado positivo en una prueba posterior, ya que la ventana inmunológica no ha terminado. Por esta razón, si una persona tiene un alto riesgo de haber contraído el VIH, es recomendable hacerse una prueba de seguimiento entre 3 y 6 meses después de la exposición.
¿Qué hacer después de la exposición al VIH?
Si crees que has estado expuesto al VIH, es fundamental actuar rápidamente. Si la exposición ocurrió recientemente, algunas personas pueden beneficiarse de un tratamiento preventivo conocido como profilaxis postexposición (PEP), que debe iniciarse dentro de las 72 horas posteriores a la exposición. Esta intervención médica reduce significativamente el riesgo de infección por VIH.
La importancia de cuidar tu salud
Es crucial cuidar de tu salud y realizarte pruebas periódicas, especialmente si has estado expuesto a situaciones de riesgo. Realizarte una prueba de VIH en el momento adecuado es fundamental para conocer tu estado serológico y tomar las medidas necesarias para protegerte y proteger a los demás. No dudes en acudir a un laboratorio clínico para realizarte la prueba de VIH y mantener un control adecuado de tu salud.
-
¿Cómo influye el yodo en los resultados del perfil tiroideo?
SRC:SelfWritten
El yodo es un mineral esencial para el funcionamiento adecuado de la glándula tiroides. Esta glándula, ubicada en el cuello, se encarga de la producción de hormonas clave como la TSH, T3 y T4, las cuales son fundamentales para el metabolismo, el crecimiento y la regulación de diversas funciones del cuerpo. La cantidad de yodo disponible en el organismo tiene un impacto directo en la capacidad de la tiroides para producir estas hormonas. Por lo tanto, el yodo puede influir en los resultados de un perfil tiroideo, un conjunto de pruebas que mide los niveles de estas hormonas. A continuación, exploramos cómo el yodo afecta el funcionamiento de la tiroides y los resultados de las pruebas de perfil tiroideo.El papel del yodo en la producción de hormonas tiroideas
El yodo es un componente esencial en la síntesis de las hormonas tiroideas, especialmente T4 (tiroxina) y T3 (triyodotironina). La glándula tiroides absorbe yodo del torrente sanguíneo y lo utiliza para producir estas hormonas. Sin un suministro adecuado de yodo, la tiroides no puede producir suficientes hormonas, lo que puede llevar a trastornos como el hipotiroidismo. Cuando la tiroides no produce suficiente T3 y T4, el cuerpo experimenta una disminución en el metabolismo, lo que puede dar lugar a síntomas como fatiga, aumento de peso, piel seca y otros.
Por otro lado, un exceso de yodo también puede alterar la función tiroidea. Aunque el yodo es necesario para la producción de hormonas tiroideas, un exceso puede causar una sobreproducción de T3 y T4, lo que da lugar a una condición conocida como hipertiroidismo. El hipertiroidismo puede provocar síntomas como nerviosismo, pérdida de peso inexplicada, aumento del ritmo cardíaco y otros problemas relacionados con el exceso de actividad tiroidea.
Efectos del déficit de yodo en el perfil tiroideo
Un déficit de yodo es una de las principales causas de trastornos tiroideos en muchas partes del mundo. La falta de yodo en la dieta puede causar una disminución en la producción de hormonas tiroideas, lo que activa mecanismos compensatorios en el cuerpo, como el aumento de los niveles de TSH (hormona estimulante de la tiroides) producida por la glándula pituitaria. Cuando los niveles de TSH son elevados y las hormonas T3 y T4 están bajas, puede desarrollarse el hipotiroidismo. Este desequilibrio puede detectarse fácilmente mediante un perfil tiroideo.
En situaciones de deficiencia de yodo, el perfil tiroideo mostrará niveles elevados de TSH, lo que indica que la glándula pituitaria está tratando de estimular la tiroides para que produzca más hormonas. Sin embargo, los niveles de T4 y T3 serán bajos o dentro de un rango reducido, lo que refleja la incapacidad de la tiroides para producir suficientes hormonas debido a la falta de yodo.
 Efectos del exceso de yodo en el perfil tiroideo
Efectos del exceso de yodo en el perfil tiroideoSi bien la deficiencia de yodo es una preocupación, un exceso de yodo también puede alterar los resultados del perfil tiroideo. La ingesta excesiva de yodo, a través de suplementos o alimentos ricos en este mineral, puede desencadenar una sobreproducción de T3 y T4, lo que puede llevar a un diagnóstico de hipertiroidismo. El perfil tiroideo en casos de exceso de yodo mostrará niveles elevados de T3 y T4, junto con niveles bajos de TSH, lo que indica que la tiroides está produciendo demasiadas hormonas.
El exceso de yodo puede afectar particularmente a personas que ya tienen una predisposición a trastornos tiroideos o aquellas con enfermedades autoinmunes de la tiroides, como la enfermedad de Hashimoto o la enfermedad de Graves.
Mantén un equilibrio adecuado de yodo para una tiroides saludable
El yodo es un nutriente esencial para la salud de la tiroides, pero como con muchos nutrientes, es importante mantener un equilibrio adecuado. Tanto la deficiencia como el exceso de yodo pueden alterar la función tiroidea y afectar los resultados del perfil tiroideo. Si sospechas que tu tiroides no está funcionando correctamente, es crucial que te realices un perfil tiroideo para obtener un diagnóstico adecuado. Un control regular de tu salud tiroidea, junto con una dieta balanceada que incluya la cantidad necesaria de yodo, puede ayudar a prevenir complicaciones y a mantener un metabolismo saludable.
-
¿Cómo debo prepararme para un examen de Papanicolaou?
SRC:SelfWritten
 El Papanicolaou es una prueba ginecológica fundamental para la detección temprana de lesiones precancerosas y cáncer de cuello uterino. Para obtener resultados precisos, es importante seguir ciertas recomendaciones antes de realizar el estudio. Una adecuada preparación permite que la muestra celular obtenida sea óptima y facilite un diagnóstico preciso.
El Papanicolaou es una prueba ginecológica fundamental para la detección temprana de lesiones precancerosas y cáncer de cuello uterino. Para obtener resultados precisos, es importante seguir ciertas recomendaciones antes de realizar el estudio. Una adecuada preparación permite que la muestra celular obtenida sea óptima y facilite un diagnóstico preciso.Recomendaciones previas al examen de Papanicolaou
Para garantizar la efectividad del examen de Papanicolaou, los especialistas sugieren tomar en cuenta las siguientes indicaciones:
- Evitar relaciones sexuales: Se recomienda abstenerse de actividad sexual al menos 48 horas antes del estudio, ya que el contacto con semen o lubricantes puede alterar los resultados.
- No utilizar duchas vaginales: La limpieza interna con soluciones o irrigadores puede modificar el pH y eliminar células necesarias para el análisis.
- No aplicar óvulos ni cremas vaginales: Algunos medicamentos tópicos interfieren con la calidad de la muestra y pueden enmascarar anomalías celulares.
- No realizarse el examen durante la menstruación: La presencia de sangre dificulta la visualización de las células cervicales. Es recomendable programar la prueba entre cinco y diez días después del final del periodo menstrual.
Estas precauciones ayudan a obtener una muestra más representativa del estado del tejido cervical, lo que favorece una mejor interpretación de los resultados.
¿Cómo se realiza el Papanicolaou?
El procedimiento de Papanicolaou es rápido y no requiere anestesia. Durante el estudio, el médico introduce un espéculo en la vagina para visualizar el cuello uterino. Posteriormente, emplea una espátula y un cepillo especial para recolectar células de la superficie cervical.
Las muestras obtenidas se fijan en una lámina de vidrio o en un medio líquido especial para su análisis microscópico. El proceso dura solo unos minutos y, aunque puede generar una leve molestia, no suele causar dolor significativo.
Posibles efectos tras el examen de Papanicolaou
Después del estudio, algunas mujeres pueden experimentar un leve sangrado o sensación de irritación, lo cual es normal y desaparece en pocas horas. En caso de presentar molestias persistentes, dolor intenso o secreción anormal, se debe acudir al médico para una evaluación adicional.
Los resultados del Papanicolaou suelen estar disponibles en pocos días. Si se detectan alteraciones en las células cervicales, el especialista puede recomendar estudios complementarios, como la colposcopia o una biopsia cervical, para una valoración más detallada.
Importancia del Papanicolaou en la prevención del cáncer cervical
El cáncer cervicouterino es una de las principales causas de mortalidad en mujeres, pero su detección temprana permite un tratamiento oportuno y altamente efectivo. Realizarse un Papanicolaou de manera periódica es una medida preventiva clave para preservar la salud ginecológica.
El cuidado de la salud debe ser una prioridad. Agendar una prueba de Papanicolaou en un laboratorio especializado es una decisión esencial para la prevención de enfermedades y el bienestar general.
-
¿Debo preocuparme si me piden estudios adicionales tras una mastografía?
SRC:SelfWritten
La mastografía es una herramienta fundamental para la detección temprana de anomalías en el tejido mamario. Sin embargo, en algunos casos, los especialistas pueden solicitar estudios complementarios para evaluar con mayor precisión ciertas características observadas en la imagen. Aunque esta indicación puede generar preocupación, es importante comprender sus razones y significado clínico.Razones por las que se requieren estudios adicionales
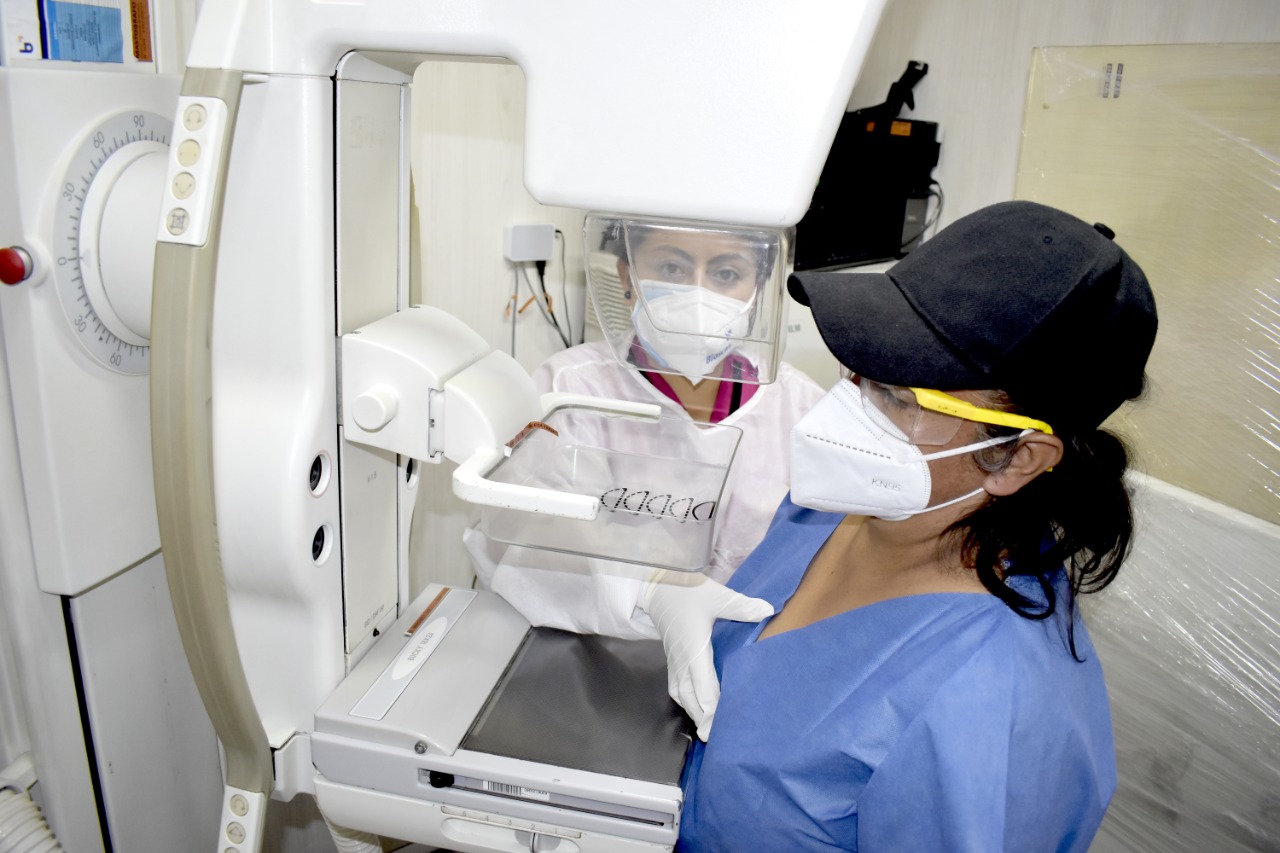 Después de una mastografía, los médicos pueden recomendar pruebas complementarias cuando identifican hallazgos que necesitan una evaluación más detallada. Entre las razones más comunes se encuentran:
Después de una mastografía, los médicos pueden recomendar pruebas complementarias cuando identifican hallazgos que necesitan una evaluación más detallada. Entre las razones más comunes se encuentran:- Microcalcificaciones con distribución irregular, que podrían estar asociadas con cambios celulares atípicos.
- Presencia de una masa de bordes irregulares, que requiere mayor análisis para determinar su naturaleza.
- Asimetría en la densidad mamaria, cuando un área del tejido muestra un aumento significativo en su opacidad.
- Distorsión del tejido mamario, que puede sugerir procesos inflamatorios o proliferativos.
Estos hallazgos no implican necesariamente la presencia de una enfermedad maligna, pero requieren estudios adicionales para establecer un diagnóstico preciso.
Tipos de estudios complementarios tras una mastografía
Cuando la mastografía arroja hallazgos sospechosos o poco claros, el especialista puede solicitar pruebas adicionales para caracterizar mejor las estructuras detectadas. Entre las pruebas más frecuentes se incluyen:
- Ultrasonido mamario: Permite diferenciar entre lesiones sólidas y quísticas, aportando información clave para la evaluación de una anomalía.
- Resonancia magnética mamaria: Se recomienda en ciertos casos para analizar con mayor detalle el tejido glandular, especialmente en mujeres con alta densidad mamaria.
- Biopsia mamaria: Consiste en la extracción de una muestra de tejido para su análisis histopatológico, con el objetivo de descartar o confirmar la presencia de células anormales.
Cada uno de estos procedimientos es seleccionado de acuerdo con la naturaleza de los hallazgos observados en la mastografía inicial.
¿Qué significa un resultado dudoso en la mastografía?
Un resultado dudoso o indeterminado en la mastografía no implica un diagnóstico definitivo de cáncer de mama. En muchas ocasiones, las anomalías detectadas corresponden a lesiones benignas, cicatrices de procedimientos previos o variaciones normales en la estructura mamaria.
El médico radiólogo asigna una categoría BI-RADS (Breast Imaging Reporting and Data System) a cada mastografía, lo que ayuda a determinar si es necesario realizar estudios adicionales. En los casos de categoría 0 o 3, se recomienda una evaluación más detallada o un seguimiento cercano para monitorear la evolución de la lesión.
Importancia de la vigilancia médica y la detección oportuna
La solicitud de estudios adicionales tras una mastografía no debe ser motivo de alarma inmediata, pero sí de seguimiento oportuno. La detección temprana de cualquier alteración permite establecer estrategias de manejo adecuadas y aumentar las probabilidades de un tratamiento exitoso en caso de que se requiera.
Cuidar la salud mamaria es una responsabilidad fundamental. Asistir a revisiones médicas periódicas y realizarse estudios de diagnóstico en laboratorios especializados son acciones esenciales para preservar el bienestar y prevenir enfermedades.
-
Avances Tecnológicos en Mastografía
SRC:SelfWritten
La mastografía ha evolucionado significativamente en los últimos años gracias a los avances tecnológicos que han mejorado su precisión y capacidad de detección temprana del cáncer de mama. Las innovaciones en los equipos de imagen han permitido reducir la cantidad de falsos positivos y negativos, proporcionando diagnósticos más confiables y facilitando la identificación de lesiones en etapas iniciales.Mastografía digital: Mayor precisión en el diagnóstico
 Uno de los principales avances ha sido la transición de la mastografía convencional en película a la mastografía digital. Este método permite obtener imágenes en alta resolución, facilitando el análisis detallado del tejido mamario y mejorando la detección de microcalcificaciones y anomalías sutiles. Además, la tecnología digital reduce la necesidad de repetir estudios, optimizando el proceso de diagnóstico y disminuyendo la exposición a radiación.
Uno de los principales avances ha sido la transición de la mastografía convencional en película a la mastografía digital. Este método permite obtener imágenes en alta resolución, facilitando el análisis detallado del tejido mamario y mejorando la detección de microcalcificaciones y anomalías sutiles. Además, la tecnología digital reduce la necesidad de repetir estudios, optimizando el proceso de diagnóstico y disminuyendo la exposición a radiación.Tomosíntesis mamaria: Una visión tridimensional del tejido
La tomosíntesis mamaria, también conocida como mastografía 3D, es una innovación que permite visualizar el tejido mamario en cortes milimétricos, generando una reconstrucción tridimensional. Este avance es especialmente útil en mujeres con mamas densas, ya que mejora la capacidad de distinguir entre estructuras superpuestas y lesiones sospechosas. Estudios clínicos han demostrado que la tomosíntesis aumenta la tasa de detección de cáncer en comparación con la mastografía 2D, reduciendo la cantidad de biopsias innecesarias.
Inteligencia artificial en la interpretación de imágenes
La incorporación de inteligencia artificial (IA) en la mastografía ha revolucionado la forma en que se interpretan los estudios. Algoritmos avanzados pueden analizar imágenes con rapidez y precisión, detectando patrones indicativos de malignidad que podrían pasar desapercibidos en una evaluación convencional. Esta tecnología no solo mejora la eficiencia del diagnóstico, sino que también optimiza el tiempo de los especialistas, permitiéndoles centrarse en los casos más complejos.
Mastografía con contraste: Mayor sensibilidad en la detección
Otro avance relevante es la mastografía con contraste, una técnica que utiliza un medio de contraste yodado para resaltar áreas con mayor actividad vascular, lo que facilita la identificación de lesiones sospechosas. Este método es particularmente útil en pacientes con alto riesgo de cáncer de mama y en aquellos casos donde los estudios convencionales no han sido concluyentes.
Reducción de la dosis de radiación sin comprometer la calidad
La exposición a radiación es una preocupación común en los estudios de imagen. Gracias a los avances tecnológicos, los nuevos equipos de mastografía han reducido la dosis de radiación sin comprometer la calidad de la imagen. Esto permite que las pacientes se sometan al estudio con mayor seguridad, manteniendo la efectividad en la detección de anomalías.
El desarrollo de nuevas tecnologías en la mastografía ha mejorado la precisión, comodidad y seguridad del estudio, beneficiando a millones de mujeres en la detección temprana del cáncer de mama. La prevención es clave para la salud mamaria. Asistir a revisiones médicas y realizarse estudios en laboratorios especializados es una decisión que puede marcar la diferencia en el diagnóstico oportuno de enfermedades.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 La prueba de embarazo en sangre es un análisis clínico que permite detectar la presencia de la hormona gonadotropina coriónica humana (hCG) en el torrente sanguíneo, proporcionando una confirmación precisa de la gestación. Muchas personas tienen dudas sobre la preparación adecuada para este examen, especialmente en lo que respecta al ayuno previo a la toma de muestra. Conocer si es necesario abstenerse de ingerir alimentos antes del análisis es fundamental para garantizar resultados confiables.
La prueba de embarazo en sangre es un análisis clínico que permite detectar la presencia de la hormona gonadotropina coriónica humana (hCG) en el torrente sanguíneo, proporcionando una confirmación precisa de la gestación. Muchas personas tienen dudas sobre la preparación adecuada para este examen, especialmente en lo que respecta al ayuno previo a la toma de muestra. Conocer si es necesario abstenerse de ingerir alimentos antes del análisis es fundamental para garantizar resultados confiables.