-
¿Cuánto cuesta un ultrasonido obstétrico y dónde hacerlo?
SRC:SelfWritten
 El ultrasonido obstétrico es una herramienta esencial en la medicina prenatal, utilizada para monitorear el bienestar del bebé y evaluar el desarrollo del embarazo. Este procedimiento no invasivo proporciona imágenes detalladas del feto y la placenta, ayudando a los médicos a detectar posibles complicaciones y asegurar un embarazo saludable. Sin embargo, muchas mujeres embarazadas se preguntan cuánto cuesta un ultrasonido obstétrico y dónde pueden realizarlo. A continuación, se ofrecen detalles clave sobre los costos y las opciones disponibles para llevar a cabo este importante examen.
El ultrasonido obstétrico es una herramienta esencial en la medicina prenatal, utilizada para monitorear el bienestar del bebé y evaluar el desarrollo del embarazo. Este procedimiento no invasivo proporciona imágenes detalladas del feto y la placenta, ayudando a los médicos a detectar posibles complicaciones y asegurar un embarazo saludable. Sin embargo, muchas mujeres embarazadas se preguntan cuánto cuesta un ultrasonido obstétrico y dónde pueden realizarlo. A continuación, se ofrecen detalles clave sobre los costos y las opciones disponibles para llevar a cabo este importante examen.Costo de un ultrasonido obstétrico
El costo de un ultrasonido obstétrico puede variar significativamente dependiendo de diversos factores, como el lugar donde se realice el examen, el tipo de ultrasonido que se utilice y el nivel de detalle requerido. En general, un ultrasonido obstétrico convencional suele tener un costo más bajo que un ultrasonido de alta resolución o especializado.
En México, el precio promedio de un ultrasonido obstétrico convencional puede oscilar entre 600 y 2,500 pesos mexicanos, dependiendo de la clínica o el hospital donde se realice. Si el ultrasonido es de alta resolución, que ofrece imágenes más detalladas y es utilizado para evaluar anomalías en el feto, el costo puede ser mayor, alcanzando precios que van desde los 2,500 hasta los 6,000 pesos mexicanos.
Además, algunos estudios adicionales como el ultrasonido obstétrico 3D o 4D, que permiten ver imágenes en tres dimensiones o en movimiento del bebé, pueden tener un costo aún más elevado. Es importante que las mujeres embarazadas consulten con su médico o el centro de salud para obtener una estimación precisa de los costos.
Factores que influyen en el costo del ultrasonido obstétrico
Varios factores pueden afectar el precio de un ultrasonido obstétrico. El tipo de tecnología utilizada es uno de los principales factores que determina el costo del examen. Los ultrasonidos de alta resolución y los estudios 3D o 4D son más costosos debido a la calidad de las imágenes que proporcionan. Además, los ultrasonidos realizados en clínicas privadas o hospitales de mayor prestigio suelen tener un costo más alto que los realizados en centros de salud públicos.
Otro factor a considerar es la región donde se realice el ultrasonido. En las principales ciudades o áreas metropolitanas, como Ciudad de México, Monterrey o Guadalajara, los precios pueden ser más elevados que en otras ciudades o áreas rurales. También es importante tener en cuenta si el ultrasonido está cubierto por algún seguro médico o si se realiza a través de un programa de salud pública, lo que podría reducir los costos significativamente.
Dónde realizar un ultrasonido obstétrico
El ultrasonido obstétrico puede realizarse en una variedad de lugares, desde hospitales públicos hasta clínicas privadas especializadas en gineco-obstetricia. Las mujeres embarazadas tienen varias opciones para elegir el lugar donde se realizará el examen, dependiendo de su presupuesto y necesidades de atención médica.
- Hospitales y clínicas públicas: Los hospitales públicos ofrecen ultrasonidos obstétricos a precios más accesibles, especialmente para las mujeres que están inscritas en el sistema de salud pública. Estos centros suelen contar con tecnología básica y los exámenes se realizan en un entorno más formal, con médicos capacitados en ginecología y obstetricia.
- Clínicas privadas: Las clínicas privadas suelen ofrecer un servicio más personalizado y pueden realizar ultrasonidos obstétricos con equipos de mayor tecnología, como los ultrasonidos 3D o 4D. Sin embargo, los costos en estas clínicas suelen ser más altos, pero muchas mujeres prefieren esta opción por la comodidad y rapidez en la atención.
- Centros de diagnóstico especializados: Existen también centros especializados en diagnóstico prenatal que ofrecen ultrasonidos obstétricos de alta calidad. Estos lugares cuentan con tecnología avanzada y un equipo de profesionales capacitados en obstetricia, lo que asegura una evaluación detallada del embarazo.
La importancia de realizarse un ultrasonido obstétrico
Realizarse un ultrasonido obstétrico es fundamental para el monitoreo del embarazo y la salud del bebé. Este examen permite detectar posibles complicaciones, como malformaciones fetales, problemas con la placenta o el líquido amniótico, y evaluar el crecimiento del bebé. Asimismo, ayuda a confirmar el progreso del embarazo y asegurar que tanto la madre como el feto se encuentren en buen estado de salud.
Es importante que las mujeres embarazadas sigan las recomendaciones de su médico y realicen los ultrasonidos necesarios en el momento adecuado. Cuidar la salud durante el embarazo es esencial, y realizarse las pruebas de laboratorio adecuadas es parte fundamental de un embarazo saludable.
-
¿Con qué frecuencia se debe hacer un ultrasonido mamario?
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica invaluable en el ámbito de la salud femenina, utilizada para detectar y monitorear diversas condiciones mamarias. La frecuencia con la que una mujer debe someterse a este examen depende de varios factores, incluyendo su historial médico, edad y riesgo individual de enfermedades mamarias. Este artículo explora las recomendaciones generales sobre la periodicidad del ultrasonido mamario, subrayando su importancia en la detección temprana de patologías mamarias.Evaluación inicial y diagnóstico
Para mujeres sin síntomas ni antecedentes familiares significativos de cáncer de mama, el ultrasonido mamario no suele realizarse como prueba de cribado principal. Sin embargo, en casos donde la mamografía revela tejido mamario denso, o si se detectan anomalías durante un examen físico, el ultrasonido puede ser recomendado para proporcionar imágenes más claras y detalladas del tejido mamario.
Mujeres en grupos de alto riesgo
En mujeres con alto riesgo de desarrollar cáncer de mama —aquellas con una historia familiar de cáncer de mama, mutaciones genéticas conocidas que aumentan el riesgo de cáncer (como BRCA1 o BRCA2), o aquellas que han tenido radioterapia en el tórax antes de los 30 años— los médicos pueden recomendar el ultrasonido mamario con mayor frecuencia, a menudo anualmente, complementando la mamografía. Este enfoque combinado ayuda a mejorar la detección y seguimiento de cualquier cambio en el tejido mamario.
Seguimiento de hallazgos previos
 Si se han identificado quistes benignos o otras anomalías mamarias en evaluaciones anteriores, los especialistas pueden sugerir ultrasonidos mamarios periódicos para monitorear cualquier cambio en estas condiciones. La frecuencia de estos ultrasonidos será determinada por el médico tratante, basada en la naturaleza y estabilidad de los hallazgos previos.
Si se han identificado quistes benignos o otras anomalías mamarias en evaluaciones anteriores, los especialistas pueden sugerir ultrasonidos mamarios periódicos para monitorear cualquier cambio en estas condiciones. La frecuencia de estos ultrasonidos será determinada por el médico tratante, basada en la naturaleza y estabilidad de los hallazgos previos.Ultrasonidos mamarios en la vida postmenopáusica
Aunque la frecuencia de los ultrasonidos mamarios puede disminuir a medida que las mujeres envejecen y pasan la menopausia, las decisiones deben personalizarse. Para mujeres postmenopáusicas con factores de riesgo continuos o para aquellas en quienes se ha detectado recientemente una anomalía mamaria, los ultrasonidos pueden seguir siendo una herramienta valiosa para la vigilancia regular.
Importancia de la personalización en la frecuencia del ultrasonido mamario
Es esencial personalizar la frecuencia del ultrasonido mamario, tomando en cuenta el contexto individual de cada mujer. Las recomendaciones varían significativamente dependiendo del perfil de riesgo, hallazgos clínicos y recomendaciones de las guías médicas actuales. Las mujeres deben discutir sus opciones y frecuencia de exámenes con su médico, quien puede proporcionar guías basadas en las últimas investigaciones y prácticas clínicas.
Cuidar de tu salud mamaria es una parte crucial de tu bienestar general. Realizar evaluaciones regulares, como el ultrasonido mamario cuando sea recomendado por tu médico, es vital para la detección temprana de cualquier condición que pueda requerir atención médica. Si tienes preguntas sobre tu salud mamaria o crees que podrías beneficiarte de un ultrasonido mamario, consulta con tu médico para obtener consejos personalizados y tomar medidas proactivas hacia una salud óptima.
-
¿Cómo recolectar correctamente una muestra para un examen general de orina?
SRC:SelfWritten
El examen general de orina (EGO) es una prueba de laboratorio fundamental para evaluar la salud del sistema urinario y detectar posibles afecciones en los riñones, vejiga o vías urinarias. Para obtener resultados precisos, es esencial seguir las recomendaciones adecuadas al momento de recolectar la muestra de orina. A continuación, se explican los pasos clave para realizar correctamente esta recolección.Preparación previa para la recolección de orina
Antes de recolectar la muestra para el examen general de orina, es importante tener en cuenta algunas recomendaciones básicas. Aunque este examen no requiere ayuno, es recomendable evitar el consumo excesivo de líquidos o alimentos que puedan alterar la coloración de la orina, como ciertos medicamentos, vitaminas o alimentos de color intenso. Asimismo, en caso de estar menstruando o haber tenido relaciones sexuales recientemente, se debe informar al laboratorio, ya que esto podría influir en los resultados.
Técnica de recolección adecuada
La recolección correcta de la muestra es esencial para evitar la contaminación de la orina con bacterias o impurezas externas. A continuación, se describen los pasos para recolectar la muestra de manera adecuada:
- Limpieza de la zona genital: Es fundamental que la persona se lave bien las manos antes de iniciar el proceso. En las mujeres, se recomienda limpiar la zona genital de adelante hacia atrás para evitar la contaminación con bacterias provenientes del área anal. Los hombres también deben limpiar la zona genital, retirando cualquier secreción presente en la uretra.
- Uso de recipiente estéril: La muestra de orina debe ser recolectada en un recipiente estéril proporcionado por el laboratorio. Este recipiente está diseñado para evitar la contaminación externa y asegurar la precisión de los resultados.
- Proceso de recolección: Una vez que se haya limpiado correctamente la zona genital, el paciente debe comenzar a orinar. Sin interrumpir el flujo de orina, debe recolectar solo la porción intermedia del chorro, es decir, el flujo que ocurre después de iniciar la micción y antes de finalizarla. Esto garantiza que la muestra no esté contaminada con restos de la uretra o la vejiga.
- Cerrar el recipiente inmediatamente: Una vez recolectada la muestra, es necesario cerrar el recipiente herméticamente para evitar que la orina se contamine. Posteriormente, se debe llevar la muestra al laboratorio lo más pronto posible.
Tiempo y condiciones para el transporte de la muestra
La muestra de orina debe ser entregada al laboratorio lo antes posible, idealmente en un máximo de dos horas. Si no se puede llevar la muestra inmediatamente, se debe almacenar en un lugar fresco, pero nunca en el refrigerador, ya que esto podría alterar los componentes de la orina.
Qué no hacer durante la recolección de orina
Es importante evitar ciertos errores comunes al recolectar una muestra de orina para un examen general de orina. No se debe usar recipientes no estériles ni intentar recoger la orina durante el final de la micción, ya que esto podría afectar los resultados. Además, no se debe utilizar productos de higiene que contengan perfumes o ingredientes que puedan alterar la muestra.
Importancia de una muestra bien recolectada
Una correcta recolección de la muestra es esencial para obtener resultados precisos y fiables. Cualquier error en el proceso de recolección podría afectar la calidad del examen general de orina y dar lugar a diagnósticos incorrectos o incompletos. Si tienes alguna duda sobre cómo recolectar la muestra, es recomendable consultar con el personal del laboratorio.
Realizarse un examen general de orina regularmente es una excelente forma de monitorear tu salud y detectar posibles problemas en etapas tempranas. Mantener buenos hábitos y seguir las instrucciones adecuadas para las pruebas de laboratorio puede ayudarte a cuidar tu bienestar y mantener un diagnóstico preciso.
-
¿Los medicamentos pueden alterar los resultados del electrocardiograma?
SRC:SelfWritten
El electrocardiograma es una herramienta esencial en la evaluación de la actividad eléctrica del corazón. Se utiliza para diagnosticar arritmias, isquemia miocárdica y otras condiciones cardiovasculares. Sin embargo, ciertos factores pueden influir en los resultados de esta prueba, incluyendo el uso de medicamentos. Algunos fármacos pueden modificar la conducción eléctrica cardíaca, alterar la frecuencia y el ritmo cardíaco o generar patrones anormales en el trazado del electrocardiograma.¿Cómo influyen los medicamentos en un electrocardiograma?
 Diversos medicamentos tienen efectos sobre el sistema cardiovascular y pueden reflejarse en los registros de un electrocardiograma. Estas alteraciones pueden ser transitorias o indicar la necesidad de ajustes en la dosis o en el tratamiento.
Diversos medicamentos tienen efectos sobre el sistema cardiovascular y pueden reflejarse en los registros de un electrocardiograma. Estas alteraciones pueden ser transitorias o indicar la necesidad de ajustes en la dosis o en el tratamiento.Algunos de los efectos más comunes incluyen:
- Modificación de la frecuencia cardíaca: Algunos fármacos, como los betabloqueadores y bloqueadores de los canales de calcio, pueden reducir la frecuencia cardíaca, mientras que otros, como los simpaticomiméticos, pueden acelerarla.
- Alteraciones en la conducción eléctrica: Los medicamentos antiarrítmicos pueden prolongar o acortar los intervalos del electrocardiograma, afectando la conducción del impulso eléctrico.
- Cambios en la repolarización ventricular: Algunos fármacos pueden provocar prolongación del intervalo QT, lo que aumenta el riesgo de arritmias graves.
Medicamentos que pueden afectar los resultados
Existen diversas clases de medicamentos que pueden modificar el trazado del electrocardiograma. Entre los más relevantes se encuentran:
- Antiarrítmicos: Fármacos como la amiodarona, la quinidina y el sotalol pueden prolongar el intervalo QT, generando riesgo de arritmias ventriculares.
- Betabloqueadores: Medicamentos como el propranolol y el metoprolol reducen la frecuencia cardíaca y pueden causar bradicardia en el electrocardiograma.
- Bloqueadores de los canales de calcio: Verapamilo y diltiazem pueden alterar la conducción auriculoventricular, reflejándose en el intervalo PR.
- Diuréticos: Al modificar los niveles de electrolitos, como el potasio y el magnesio, pueden influir en la actividad eléctrica cardíaca y generar alteraciones en la onda T o el intervalo QT.
- Antidepresivos tricíclicos: Medicamentos como la amitriptilina pueden provocar cambios en la repolarización ventricular y prolongación del intervalo QT.
- Antipsicóticos: Clozapina y haloperidol pueden causar alteraciones en la conducción eléctrica y aumentar el riesgo de arritmias.
Importancia de informar al médico sobre el uso de medicamentos
Antes de realizarse un electrocardiograma, es fundamental que el paciente informe al médico sobre todos los medicamentos que está tomando, incluyendo fármacos de prescripción, suplementos y tratamientos de venta libre. Esta información permite interpretar correctamente los resultados y evitar diagnósticos erróneos.
En algunos casos, el especialista puede recomendar ajustes en la medicación antes de la prueba o solicitar estudios adicionales para una evaluación más completa.
Cuidado del corazón y monitoreo regular
El uso de ciertos medicamentos puede influir en la actividad eléctrica del corazón, por lo que es esencial realizar controles periódicos mediante un electrocardiograma. La prevención y el seguimiento médico oportuno ayudan a detectar anomalías a tiempo y a garantizar la seguridad del tratamiento farmacológico. Mantener un monitoreo adecuado de la salud cardiovascular es clave para prevenir complicaciones y mejorar la calidad de vida.
-
¿Una colposcopía puede detectar el virus del papiloma humano (VPH)?
SRC:SelfWritten
El virus del papiloma humano (VPH) es una de las infecciones de transmisión sexual más comunes y un factor de riesgo clave para el desarrollo de lesiones premalignas en el cuello uterino. La colposcopía es un estudio ginecológico que permite examinar con detalle la mucosa cervical, vaginal y vulvar en busca de alteraciones compatibles con la presencia del virus. Aunque este procedimiento no diagnostica directamente la infección por VPH, es fundamental para identificar lesiones asociadas y guiar la toma de muestras para estudios complementarios.¿Cómo se relaciona el VPH con la colposcopía?
El VPH es un virus que infecta las células del epitelio genital, provocando cambios celulares que pueden derivar en displasias cervicales o, en casos avanzados, en cáncer cervicouterino. Existen más de 100 tipos de VPH, de los cuales algunos son considerados de alto riesgo oncogénico.
Cuando una paciente presenta un resultado anormal en el Papanicolaou o una prueba positiva para VPH de alto riesgo, el médico suele indicar una colposcopía para evaluar el estado del cuello uterino y determinar si hay lesiones visibles que requieran una biopsia.
Hallazgos colposcópicos asociados al VPH
Durante la colposcopía, el especialista aplica soluciones especiales para resaltar posibles alteraciones en el epitelio. Algunos hallazgos que pueden indicar la presencia del virus incluyen:
- Epitelio acetoblanco: Zonas que adquieren una coloración blanquecina tras la aplicación de ácido acético, un hallazgo común en infecciones por VPH.
- Puntuaciones y mosaicos vasculares: Alteraciones en los vasos sanguíneos del cuello uterino que pueden sugerir lesiones precancerosas.
- Leucoplasia o queratosis: Áreas blanquecinas que pueden estar relacionadas con la infección viral y requieren evaluación adicional.
- Lesiones yodonegativas: Zonas que no absorben la solución de Lugol, lo que puede indicar displasia cervical.
Importancia de la biopsia en el diagnóstico del VPH
Si la colposcopía muestra lesiones sospechosas, el médico puede tomar una muestra de tejido mediante una biopsia dirigida. Este procedimiento es fundamental para determinar si las alteraciones están relacionadas con el VPH y para clasificar la gravedad de las lesiones.
El análisis histopatológico de la muestra permite identificar si se trata de una neoplasia intraepitelial cervical (NIC) de bajo o alto grado y definir el tratamiento adecuado. En casos donde no se observan cambios significativos, se recomienda un seguimiento periódico para evaluar la evolución de la infección.
Prevención y control del VPH mediante estudios ginecológicos
El virus del papiloma humano puede permanecer en el organismo sin causar síntomas, por lo que su detección temprana es clave para prevenir complicaciones. La combinación de la prueba de VPH, el Papanicolaou y la colposcopía permite un diagnóstico oportuno de lesiones precursoras de cáncer cervicouterino.
Realizarse chequeos ginecológicos de manera regular es fundamental para la salud femenina. Agendar una colposcopía en un laboratorio especializado ayuda a detectar alteraciones a tiempo y a prevenir enfermedades graves. Prioriza tu bienestar y acude a un especialista para mantener un control adecuado.
-
¿La mastografía duele? Mitos y realidades
SRC:SelfWritten
 La mastografía, o mamografía, es una herramienta fundamental en la detección temprana del cáncer de mama. A pesar de su importancia, existen numerosos mitos que generan dudas y temores en las pacientes. Uno de los más comunes es la percepción de que la mastografía causa dolor significativo. Este artículo aborda este y otros mitos, proporcionando información basada en evidencia científica para aclarar estas creencias erróneas.
La mastografía, o mamografía, es una herramienta fundamental en la detección temprana del cáncer de mama. A pesar de su importancia, existen numerosos mitos que generan dudas y temores en las pacientes. Uno de los más comunes es la percepción de que la mastografía causa dolor significativo. Este artículo aborda este y otros mitos, proporcionando información basada en evidencia científica para aclarar estas creencias erróneas.¿La mastografía es dolorosa?
La percepción del dolor durante una mastografía varía entre las mujeres. La compresión de la mama es necesaria para obtener imágenes claras y precisas, lo que puede generar incomodidad o molestia en algunas pacientes. Sin embargo, la mayoría de las mujeres reportan que esta molestia es mínima y tolerable. Un estudio indicó que el 94% de las mujeres estarían dispuestas a someterse a futuras mastografías a pesar de cualquier molestia experimentada, lo que sugiere que el dolor no es un impedimento significativo para realizar este examen.
Factores que pueden influir en la percepción del dolor
La sensibilidad mamaria puede variar según el ciclo menstrual. Se recomienda programar la mastografía durante la semana posterior a la menstruación, cuando las mamas suelen estar menos sensibles. Además, la ingesta de analgésicos de venta libre, como paracetamol o ibuprofeno, aproximadamente una hora antes del examen, puede ayudar a minimizar cualquier molestia.
Mitos comunes sobre la mastografía
- La mastografía es innecesaria si no hay antecedentes familiares de cáncer de mama: Esta afirmación es incorrecta. Entre el 75% y el 80% de los casos de cáncer de mama se diagnostican en mujeres sin antecedentes familiares de la enfermedad. Por lo tanto, es esencial que todas las mujeres a partir de los 40 años se realicen mastografías anuales, independientemente de su historial familiar.
- La radiación de la mastografía es peligrosa: La dosis de radiación utilizada en una mastografía es muy baja y comparable a la exposición natural que una persona recibe en aproximadamente dos meses. Los beneficios de la detección temprana del cáncer de mama superan con creces cualquier riesgo asociado a esta mínima exposición.
- Las mujeres con implantes mamarios no pueden realizarse mastografías: Las mujeres con implantes también deben someterse a mastografías. Es importante informar al técnico sobre la presencia de implantes para que se utilicen técnicas adecuadas que permitan obtener imágenes claras del tejido mamario.
Importancia de la mastografía en la detección temprana
La mastografía es la herramienta más eficaz para detectar el cáncer de mama en etapas iniciales, incluso antes de que sea palpable o presente síntomas. La detección temprana aumenta significativamente las posibilidades de un tratamiento exitoso y reduce la mortalidad asociada a esta enfermedad. Se estima que las mastografías de detección han reducido las muertes por cáncer de mama en un 40% desde 1990.
Recomendaciones para una mastografía más cómoda
- Evitar el uso de desodorantes y lociones: El día del examen, es aconsejable no aplicar desodorantes, perfumes o cremas en las axilas o mamas, ya que estos productos pueden interferir con la calidad de la imagen.
- Comunicar cualquier inquietud al técnico: Si ha experimentado molestias significativas en mastografías anteriores o tiene preocupaciones específicas, es importante discutirlas con el técnico o el médico antes del examen.
- Programar la cita en el momento adecuado: Como se mencionó anteriormente, realizar la mastografía durante la semana posterior al período menstrual puede ayudar a reducir la sensibilidad mamaria y, por ende, la incomodidad durante el examen.
Conclusión
La mastografía es una herramienta esencial en la detección precoz del cáncer de mama. Aunque puede causar alguna incomodidad, la mayoría de las mujeres consideran que es mínima y tolerable. Es crucial desmitificar las percepciones erróneas sobre el dolor y otros aspectos relacionados con este examen para fomentar su realización regular. La detección temprana salva vidas, y la mastografía es una de las mejores estrategias disponibles para lograrlo.
Incentivo para el cuidado de la salud
Priorizar nuestra salud es una responsabilidad ineludible. La detección temprana del cáncer de mama a través de la mastografía puede marcar la diferencia en el pronóstico y tratamiento de la enfermedad. Se invita a todas las mujeres a programar su mastografía y a consultar a su médico sobre otras pruebas de laboratorio que puedan ser relevantes para su bienestar integral.
-
¿Qué detecta un ultrasonido mamario además del cáncer?
El ultrasonido mamario es una herramienta diagnóstica eficaz que permite evaluar el tejido mamario de forma precisa y no invasiva. Aunque es ampliamente reconocido por su papel en la detección del cáncer de mama, esta prueba también permite identificar una variedad de alteraciones benignas y otras afecciones que afectan las mamas.
Quistes mamarios y lesiones benignas
Uno de los hallazgos más frecuentes en un ultrasonido mamario son los quistes. Estas formaciones son sacos llenos de líquido que suelen ser benignos y se presentan con mayor frecuencia en mujeres en edad reproductiva. El ultrasonido permite diferenciar entre un quiste simple, que no suele requerir tratamiento, y un quiste complejo, que podría necesitar mayor evaluación.
Además de los quistes, el ultrasonido mamario también puede detectar fibroadenomas, que son tumores benignos formados por tejido glandular y fibroso. Estas lesiones suelen ser móviles, bien delimitadas y no dolorosas, siendo comunes en mujeres jóvenes.
Mastitis e infecciones mamarias
El ultrasonido mamario es una herramienta clave para evaluar inflamaciones e infecciones en el tejido mamario, como la mastitis. Esta condición, común en mujeres en periodo de lactancia, puede manifestarse con enrojecimiento, dolor e hinchazón. El estudio ecográfico permite visualizar acumulaciones de pus conocidas como abscesos, facilitando su drenaje si es necesario.
Cambios fibroquísticos
Los cambios fibroquísticos son una afección frecuente que se caracteriza por la aparición de tejido mamario denso, nodular o doloroso. El ultrasonido permite diferenciar estos cambios de otras lesiones más serias y ayuda a los especialistas a evaluar la necesidad de un seguimiento médico adicional.
Calcificaciones y microcalcificaciones
Aunque las calcificaciones suelen identificarse mediante una mastografía, el ultrasonido puede ayudar a distinguir calcificaciones de tejidos blandos que no son visibles en radiografías convencionales. Este hallazgo puede estar asociado a procesos benignos o, en algunos casos, a lesiones malignas incipientes.
Ganglios linfáticos axilares
El ultrasonido mamario también permite evaluar los ganglios linfáticos axilares, que pueden inflamarse debido a infecciones, enfermedades autoinmunes o incluso procesos malignos. Esta valoración es importante en el contexto de la detección temprana del cáncer de mama y otras patologías sistémicas.
Implantes mamarios y complicaciones
En mujeres con implantes mamarios, el ultrasonido es una herramienta útil para evaluar la integridad de los mismos y detectar posibles complicaciones como rupturas, contracturas capsulares o seromas. Esta información es fundamental para decidir si es necesario realizar una cirugía correctiva.
El ultrasonido mamario es una prueba valiosa que, además del cáncer, permite detectar una amplia gama de afecciones benignas y evaluar la salud general del tejido mamario. Realizarse este estudio de forma oportuna puede contribuir significativamente a la detección precoz de alteraciones, permitiendo tratamientos más eficaces. No dudes en consultar a tu médico y cuidar tu bienestar realizando las pruebas de laboratorio y diagnóstico recomendadas.
-
Evaluación Clínica a través de Biometría Hemática Completa
SRC:SelfWritten
La biometría hemática completa se ha consolidado como una herramienta esencial en el ámbito de la medicina clínica. Este examen de sangre, también conocido como hemograma completo o análisis hematológico, permite evaluar de manera integral los componentes sanguíneos, ofreciendo datos críticos para el diagnóstico y seguimiento de múltiples patologías. Su implementación en la práctica médica moderna ha permitido un acercamiento sistemático y preciso a la evaluación del estado general de salud de los pacientes, fundamentado en parámetros cuantitativos y cualitativos que reflejan la funcionalidad de los sistemas hematopoyéticos.Definición y Fundamentos de la Biometría Hemática Completa
La biometría hemática completa consiste en un estudio detallado de los elementos presentes en la sangre periférica. Entre los parámetros evaluados se encuentran el recuento de glóbulos rojos, glóbulos blancos, plaquetas, así como índices eritrocitarios como el volumen corpuscular medio (VCM), la hemoglobina corpuscular media (HCM) y la concentración media de hemoglobina (CMH). Este análisis integral, a menudo denominado hemograma, es el pilar de la valoración hematológica en diversas condiciones clínicas.
La obtención de una muestra representativa y la correcta interpretación de los resultados son cruciales, ya que cualquier desviación de los rangos normales puede ser indicativa de procesos patológicos o alteraciones fisiológicas. En este sentido, la biometría hemática completa se ha convertido en un instrumento indispensable tanto en la evaluación inicial de pacientes sintomáticos como en el seguimiento de terapias específicas.
Parámetros Evaluados y Componentes Sanguíneos
El examen abarca múltiples componentes sanguíneos:
-
Glóbulos Rojos y sus Índices:
El recuento de eritrocitos, junto a parámetros como la hemoglobina y el hematocrito, proporciona información sobre la capacidad de transporte de oxígeno. Los índices eritrocitarios, tales como el VCM, HCM y CMH, permiten caracterizar las anemias y diferenciar entre procesos microcíticos, normocíticos o macrocíticos. -
Glóbulos Blancos:
El recuento total de leucocitos, complementado por el examen del diferencial leucocitario, es fundamental para detectar procesos infecciosos, inflamatorios y leucémicos. Las variaciones en el porcentaje de neutrófilos, linfocitos, monocitos, eosinófilos y basófilos son parámetros clave para orientar diagnósticos y monitorear respuestas terapéuticas. -
Plaquetas:
La cuantificación y morfología de las plaquetas aportan información sobre los procesos de coagulación y posibles trastornos hematológicos como la trombocitopenia o la trombocitosis.
Estos componentes, evaluados de manera conjunta, permiten una visión holística del estado hematológico del individuo, favoreciendo la identificación temprana de alteraciones que puedan requerir intervenciones clínicas.
Relevancia Clínica en la Práctica Médica
La importancia de la biometría hemática completa radica en su capacidad para detectar una amplia gama de condiciones médicas. Por ejemplo, la presencia de anemia se puede identificar no solo mediante la medición de hemoglobina y hematocrito, sino también a través de la caracterización de los índices eritrocitarios, lo que posibilita distinguir entre diversas etiologías, como deficiencia de hierro o alteraciones medulares.
Asimismo, las infecciones agudas y crónicas pueden evidenciarse a través de cambios en el recuento leucocitario y en la distribución del diferencial de glóbulos blancos. En el contexto de procesos inflamatorios o neoplásicos, la interpretación minuciosa de estos parámetros resulta esencial para establecer diagnósticos precisos y determinar el curso terapéutico adecuado.
El examen también se utiliza en el seguimiento de pacientes sometidos a terapias específicas, en las que la monitorización constante de los parámetros hematológicos es vital para evaluar la eficacia del tratamiento y detectar posibles efectos adversos. La confiabilidad y rapidez con la que se obtienen los resultados de la biometría hemática completa la convierten en un recurso fundamental en situaciones de emergencia y en el manejo de pacientes hospitalizados.
Técnicas y Tecnología en el Análisis Hematológico
El avance en tecnología de laboratorio ha permitido que la biometría hemática completa se realice de forma automatizada, garantizando una alta precisión y reproducibilidad en los resultados. Los analizadores hematológicos modernos incorporan sistemas de detección óptica y de impedancia, que posibilitan el recuento y la diferenciación celular con un grado de detalle sin precedentes.
La automatización ha reducido significativamente los errores humanos y ha permitido la obtención de resultados en tiempos reducidos, lo cual es esencial en la toma de decisiones clínicas. No obstante, la calidad del análisis depende también de la correcta calibración de los equipos y de la capacitación del personal encargado de la toma y procesamiento de las muestras.
El uso de controles internos y externos en los laboratorios clínicos es una práctica estándar que asegura la validez y consistencia de los resultados. Además, la integración de sistemas de información en los hospitales facilita el registro y la comparación de datos a lo largo del tiempo, contribuyendo a la mejora continua de la atención médica.
Interpretación y Valoración de los Resultados
La correcta interpretación de los resultados de la biometría hemática completa requiere una comprensión profunda de los valores de referencia, los cuales pueden variar según la edad, el sexo, la etnia y otras condiciones fisiológicas. La evaluación de cada parámetro debe realizarse en conjunto, considerando la interacción entre los diferentes componentes sanguíneos.
-
Evaluación de Eritrocitos:
Los valores bajos en el recuento de glóbulos rojos, junto a una disminución en la concentración de hemoglobina, suelen sugerir la presencia de anemias. En estos casos, el análisis de los índices eritrocitarios permite orientar sobre la causa subyacente, diferenciando entre anemias por deficiencia nutricional, hemorragias o procesos crónicos. -
Análisis Leucocitario:
Un aumento en el número de leucocitos puede indicar procesos infecciosos o inflamatorios, mientras que su disminución podría estar asociada a desórdenes medulares o a efectos secundarios de ciertos tratamientos. La evaluación del diferencial leucocitario proporciona información adicional que es crucial para establecer un diagnóstico diferencial. -
Conteo Plaquetario:
Alteraciones en el número de plaquetas pueden estar vinculadas a trastornos de la coagulación o a procesos mieloproliferativos. La interpretación de estos datos, en conjunto con otros hallazgos hematológicos, contribuye a la identificación temprana de condiciones que requieren intervenciones terapéuticas específicas.
El análisis global de estos parámetros, en el marco del examen de biometría hemática, facilita una valoración precisa del estado hematológico del paciente, permitiendo al clínico tomar decisiones informadas y adecuadas para cada situación particular.
Aplicaciones Diagnósticas y Seguimiento Terapéutico
La biometría hemática completa tiene aplicaciones diagnósticas en una amplia variedad de contextos clínicos. Desde la detección de alteraciones en pacientes ambulatorios hasta el manejo de casos complejos en unidades de cuidados intensivos, este examen se convierte en una herramienta versátil y esencial.
En el diagnóstico de infecciones bacterianas, virales o parasitarias, la interpretación de las variaciones en el recuento de leucocitos y en el diferencial celular es fundamental. Además, en enfermedades hematológicas, como las leucemias y otros trastornos mieloproliferativos, la biometría hemática permite identificar patrones anómalos que son críticos para la toma de decisiones terapéuticas.
El seguimiento de pacientes sometidos a quimioterapia o a tratamientos inmunosupresores también se beneficia de la realización periódica del hemograma, ya que facilita la detección temprana de complicaciones y la evaluación de la respuesta a la intervención médica. Asimismo, en el contexto de programas de salud pública, el análisis hematológico se utiliza para monitorear la prevalencia de ciertas condiciones y orientar estrategias de prevención.
Factores que Influyen en la Variabilidad de los Resultados
La variabilidad en los resultados de la biometría hemática completa puede estar influenciada por múltiples factores. Entre ellos, la técnica de extracción de la muestra es crucial, ya que una recolección inadecuada puede conducir a errores en la cuantificación celular. Factores como la anticoagulación, el transporte y el almacenamiento de las muestras también juegan un papel determinante en la fiabilidad del examen.
Además, condiciones fisiológicas y ambientales, como la altitud, el estado nutricional y la hidratación del paciente, pueden modificar temporalmente los parámetros hematológicos. La comprensión de estos aspectos es vital para evitar interpretaciones erróneas y para asegurar que las variaciones detectadas se atribuyan correctamente a procesos patológicos y no a factores externos o técnicos.
La presencia de medicamentos, el estrés y otras condiciones sistémicas también pueden influir en la biometría hemática. Por ello, es fundamental que el clínico tenga en cuenta la historia clínica completa del paciente y que se realice una correlación entre los hallazgos del examen y la situación clínica global.
Metodología y Avances Tecnológicos en el Análisis de Sangre
La metodología empleada en el análisis de la biometría hemática completa ha evolucionado considerablemente en las últimas décadas. La introducción de técnicas automatizadas ha permitido que los laboratorios clínicos realicen evaluaciones de alta precisión y que se minimicen los errores asociados a la interpretación manual.
Los analizadores modernos utilizan tecnologías basadas en citometría de flujo y sistemas de conteo por impedancia, lo cual posibilita la detección de anomalías en una fracción mínima de tiempo. Estos avances tecnológicos han contribuido a que el hemograma se convierta en una herramienta indispensable no solo en el diagnóstico, sino también en el monitoreo de la evolución de diversas enfermedades.
La integración de software especializado para el procesamiento y análisis de datos hematológicos ha mejorado la capacidad de los laboratorios para identificar patrones atípicos y alertar sobre posibles condiciones patológicas. Además, la digitalización y el almacenamiento de la información permiten la realización de estudios epidemiológicos y comparativos, lo que refuerza la importancia del análisis de biometría hemática en la investigación clínica.
Perspectivas Futuras y Desafíos en el Campo Hematológico
El desarrollo continuo de nuevas tecnologías y métodos analíticos promete mejorar aún más la precisión y eficiencia de la biometría hemática completa. La incorporación de técnicas de inteligencia artificial y aprendizaje automático en la interpretación de datos hematológicos es una tendencia emergente que podría revolucionar la práctica clínica, facilitando diagnósticos más rápidos y precisos.
Sin embargo, estos avances tecnológicos también plantean desafíos en términos de estandarización y capacitación del personal médico. La adaptación de los laboratorios a estos nuevos métodos requiere inversiones significativas en infraestructura y formación, lo que subraya la necesidad de políticas integradas que fomenten la innovación sin comprometer la calidad del servicio.
El reto principal reside en equilibrar la rapidez y automatización del análisis con la necesidad de una interpretación clínica detallada y contextualizada. La colaboración entre ingenieros, técnicos de laboratorio y médicos es esencial para garantizar que los nuevos sistemas se integren de manera efectiva en la práctica diaria, manteniendo la rigurosidad y la precisión que caracterizan al examen de biometría hemática completa.
Implicaciones en la Investigación y en la Práctica Clínica
La aplicación de la biometría hemática completa trasciende el ámbito del diagnóstico inmediato, ofreciendo un campo fértil para la investigación clínica y epidemiológica. La correlación de los parámetros hematológicos con diversos estados patológicos ha permitido identificar marcadores potenciales para la detección temprana de enfermedades y para el monitoreo de respuestas terapéuticas.
Estudios recientes han explorado la relación entre alteraciones en el hemograma y condiciones como la inflamación sistémica, el estrés oxidativo y la respuesta inmune, ampliando el conocimiento sobre la fisiopatología de múltiples enfermedades. Estas investigaciones contribuyen a desarrollar estrategias de intervención más precisas y a personalizar la atención médica, adecuando el tratamiento a las particularidades de cada paciente.
El uso de la biometría hemática como herramienta de cribado en programas de salud poblacional destaca su valor en la detección de condiciones subclínicas. Esta aplicación preventiva resulta especialmente relevante en contextos donde el acceso a servicios médicos especializados es limitado, permitiendo la identificación temprana de riesgos y la implementación de medidas correctivas oportunas.
Para el clínico, el conocimiento detallado y la interpretación rigurosa de los resultados del hemograma representan elementos fundamentales en la toma de decisiones. La integración de esta información con otros exámenes complementarios posibilita un abordaje integral del paciente, orientado a optimizar los resultados terapéuticos y a reducir complicaciones a largo plazo.
En el ámbito de la formación médica, la comprensión de la biometría hemática completa se erige como un pilar fundamental en la capacitación de futuros profesionales de la salud. La habilidad para interpretar correctamente un hemograma no solo enriquece el acervo teórico, sino que también fortalece la capacidad para enfrentar situaciones clínicas complejas y para diseñar estrategias de manejo basadas en evidencia.
La constante actualización y revisión de los parámetros de referencia, en sintonía con los avances científicos, es indispensable para mantener la relevancia y eficacia del examen. La colaboración entre instituciones académicas, laboratorios clínicos y centros de investigación garantiza que la información disponible se mantenga vigente y que los protocolos se adapten a los nuevos conocimientos en el campo hematológico.
Para finalizar, la biometría hemática completa constituye un elemento central en la evaluación del estado de salud y en la detección temprana de alteraciones que pueden impactar significativamente la calidad de vida de los pacientes. Su aplicación, sustentada en técnicas avanzadas y en un riguroso control de calidad, respalda el proceso diagnóstico y terapéutico, consolidándose como una herramienta de gran valor en la práctica clínica moderna.

-
Glóbulos Rojos y sus Índices:
-
¿Qué papel juega el ultrasonido mamario en la medicina preventiva?
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica no invasiva que juega un papel crucial en la medicina preventiva, especialmente en la salud mamaria. Este método utiliza ondas sonoras para crear imágenes detalladas de los tejidos internos de las mamas, ayudando a detectar cambios anormales que no se pueden sentir durante los exámenes físicos. Al identificar anomalías en sus etapas tempranas, el ultrasonido mamario facilita intervenciones oportunas que pueden ser decisivas para los resultados del paciente.Detección Temprana de Anomalías Mamarias
La capacidad del ultrasonido mamario para visualizar detalladamente la estructura interna de las mamas lo convierte en una herramienta indispensable en la detección temprana de condiciones mamarias. Es particularmente útil para examinar lesiones que son difíciles de evaluar con mamografía, como en casos de tejido mamario denso, donde las masas y otras anomalías pueden no ser visibles con métodos radiográficos. El ultrasonido es capaz de distinguir entre quistes llenos de líquido y masas sólidas, lo que ayuda a reducir la necesidad de biopsias innecesarias y permite un diagnóstico más preciso.
Complemento a Otras Modalidades de Imagen
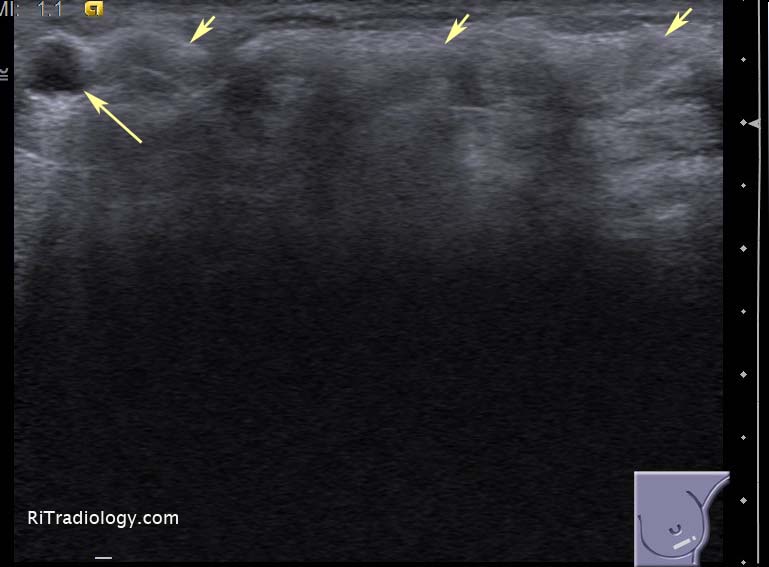 El ultrasonido mamario a menudo se utiliza en combinación con la mamografía y la resonancia magnética (MRI) para proporcionar una evaluación comprensiva de las mamas. En la medicina preventiva, esta combinación de técnicas de imagen se emplea para realizar un seguimiento exhaustivo de las mujeres con alto riesgo de cáncer de mama. Para estas pacientes, el ultrasonido puede detectar cambios mínimos en los tejidos que podrían pasar desapercibidos en una mamografía, especialmente en mamas densas donde el tejido glandular y fibroso puede ocultar las lesiones.
El ultrasonido mamario a menudo se utiliza en combinación con la mamografía y la resonancia magnética (MRI) para proporcionar una evaluación comprensiva de las mamas. En la medicina preventiva, esta combinación de técnicas de imagen se emplea para realizar un seguimiento exhaustivo de las mujeres con alto riesgo de cáncer de mama. Para estas pacientes, el ultrasonido puede detectar cambios mínimos en los tejidos que podrían pasar desapercibidos en una mamografía, especialmente en mamas densas donde el tejido glandular y fibroso puede ocultar las lesiones.Evaluación de Pacientes Sintomáticos y Asintomáticos
En la práctica clínica, el ultrasonido mamario no se limita solo a mujeres con síntomas o antecedentes de cáncer de mama. También se utiliza para evaluar a mujeres que no presentan síntomas. Este enfoque preventivo permite la detección de anomalías antes de que se manifiesten clínicamente, ofreciendo la oportunidad de manejar las condiciones de manera proactiva y potencialmente evitar tratamientos más invasivos en el futuro.
Seguimiento Post-Tratamiento
Además de su uso en la detección y diagnóstico, el ultrasonido mamario es esencial para el seguimiento de pacientes que han sido tratadas por condiciones mamarias. Esto incluye la monitorización de la integridad de los implantes mamarios y la evaluación de la recurrencia del cáncer. Al proporcionar imágenes claras y actualizadas del estado de las mamas, los médicos pueden asegurarse de que cualquier signo de recurrencia se detecte y se trate de manera oportuna.
Promoción de la Salud Mamaria Continua
La incorporación del ultrasonido mamario en los programas regulares de salud mamaria subraya la importancia de una vigilancia continua. Cuidar de tu salud mamaria es un proceso activo y continuo. Te animamos a seguir las recomendaciones de tu médico para realizar pruebas regulares de ultrasonido mamario, especialmente si estás en un grupo de alto riesgo o tienes antecedentes familiares de enfermedades mamarias. Realizar estas pruebas de manera regular es un componente esencial de la medicina preventiva y puede proporcionar tranquilidad junto con intervenciones médicas tempranas cuando sea necesario.
-
Ultrasonido hepatobiliar en el control de hepatitis
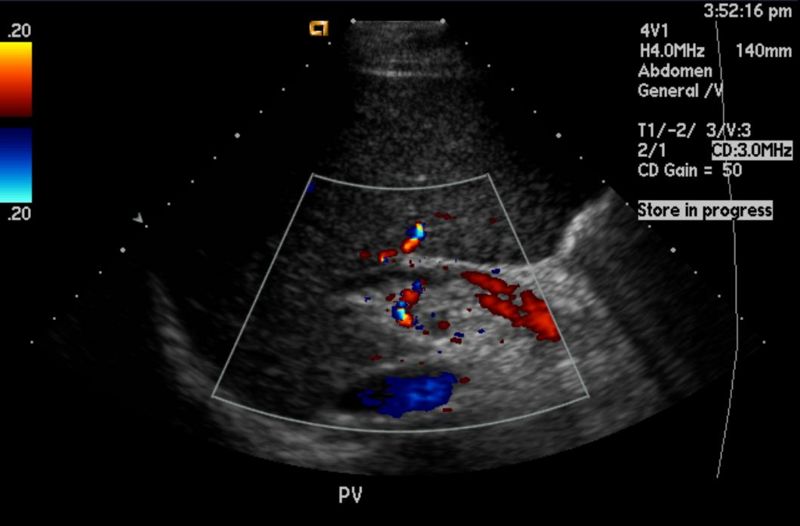 El ultrasonido hepatobiliar es una herramienta diagnóstica fundamental para evaluar el estado del hígado y las vías biliares en pacientes con hepatitis. Esta técnica no invasiva permite detectar alteraciones anatómicas y funcionales que pueden estar asociadas a esta enfermedad, favoreciendo un diagnóstico temprano y un control eficaz del tratamiento.
El ultrasonido hepatobiliar es una herramienta diagnóstica fundamental para evaluar el estado del hígado y las vías biliares en pacientes con hepatitis. Esta técnica no invasiva permite detectar alteraciones anatómicas y funcionales que pueden estar asociadas a esta enfermedad, favoreciendo un diagnóstico temprano y un control eficaz del tratamiento.¿Qué es un ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es un estudio por imagen que utiliza ondas sonoras de alta frecuencia para generar imágenes detalladas del hígado, la vesícula biliar y las vías biliares. Este procedimiento se realiza de forma ambulatoria, no requiere radiación ionizante y proporciona información valiosa sobre el estado de estos órganos.
Utilidad del ultrasonido hepatobiliar en el diagnóstico de hepatitis
La hepatitis es una inflamación del hígado que puede ser causada por infecciones virales, consumo excesivo de alcohol, enfermedades autoinmunes o reacciones adversas a medicamentos. El ultrasonido hepatobiliar permite detectar signos indicativos de esta patología, como el agrandamiento del hígado, cambios en su ecogenicidad o la presencia de líquido en la cavidad abdominal.
Además, esta técnica es útil para identificar posibles complicaciones asociadas a la hepatitis, como la fibrosis hepática, la cirrosis o la hipertensión portal, facilitando la implementación de un tratamiento oportuno.
Monitoreo de la evolución de la hepatitis con ultrasonido hepatobiliar
El ultrasonido hepatobiliar no solo es útil en el diagnóstico inicial, sino que también permite evaluar la respuesta del paciente al tratamiento. A través de este estudio es posible observar la reducción de la inflamación hepática, el control de lesiones focales y la mejora en el flujo sanguíneo de las vías biliares.
En pacientes con hepatitis crónica, el ultrasonido hepatobiliar es una herramienta clave para detectar signos tempranos de progresión hacia enfermedades más graves, como el carcinoma hepatocelular, permitiendo un seguimiento médico preciso.
Ventajas del ultrasonido hepatobiliar en el control de hepatitis
El ultrasonido hepatobiliar destaca por su accesibilidad, seguridad y precisión. Al no utilizar radiación, es seguro incluso en pacientes que requieren evaluaciones frecuentes. Además, su carácter no invasivo evita molestias significativas, y su costo es generalmente más bajo en comparación con otros métodos de imagen.
Por otro lado, el ultrasonido hepatobiliar permite una visualización clara de las vías biliares, lo que facilita la detección de obstrucciones o dilataciones que pueden estar relacionadas con la evolución de la hepatitis.
Recomendación para pacientes con hepatitis
Las personas diagnosticadas con hepatitis deben acudir a controles médicos periódicos para evaluar la evolución de la enfermedad. El ultrasonido hepatobiliar es una herramienta confiable y eficaz que permite a los especialistas tomar decisiones fundamentadas respecto al tratamiento y manejo del paciente.
Si sospecha que puede padecer hepatitis o ya cuenta con un diagnóstico confirmado, consulte a su médico para que le indique la realización de un ultrasonido hepatobiliar. Cuidar su salud hepática es fundamental para preservar su bienestar general. No dude en acudir a una unidad de diagnóstico para realizarse este estudio y así obtener una evaluación precisa de su estado de salud.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

