-
¿Es confiable una prueba de VIH rápida?
SRC:SelfWritten
La prueba de VIH rápida es una herramienta diagnóstica diseñada para detectar la presencia del virus de la inmunodeficiencia humana (VIH) en el organismo de manera ágil y accesible. Este tipo de prueba se ha convertido en una opción popular debido a su rapidez y facilidad de uso, pero surge la pregunta: ¿es confiable una prueba de VIH rápida? Para responder a esta inquietud, es importante comprender cómo funcionan estas pruebas, qué tan precisas son y en qué situaciones pueden ser más útiles.¿Cómo funciona una prueba de VIH rápida?
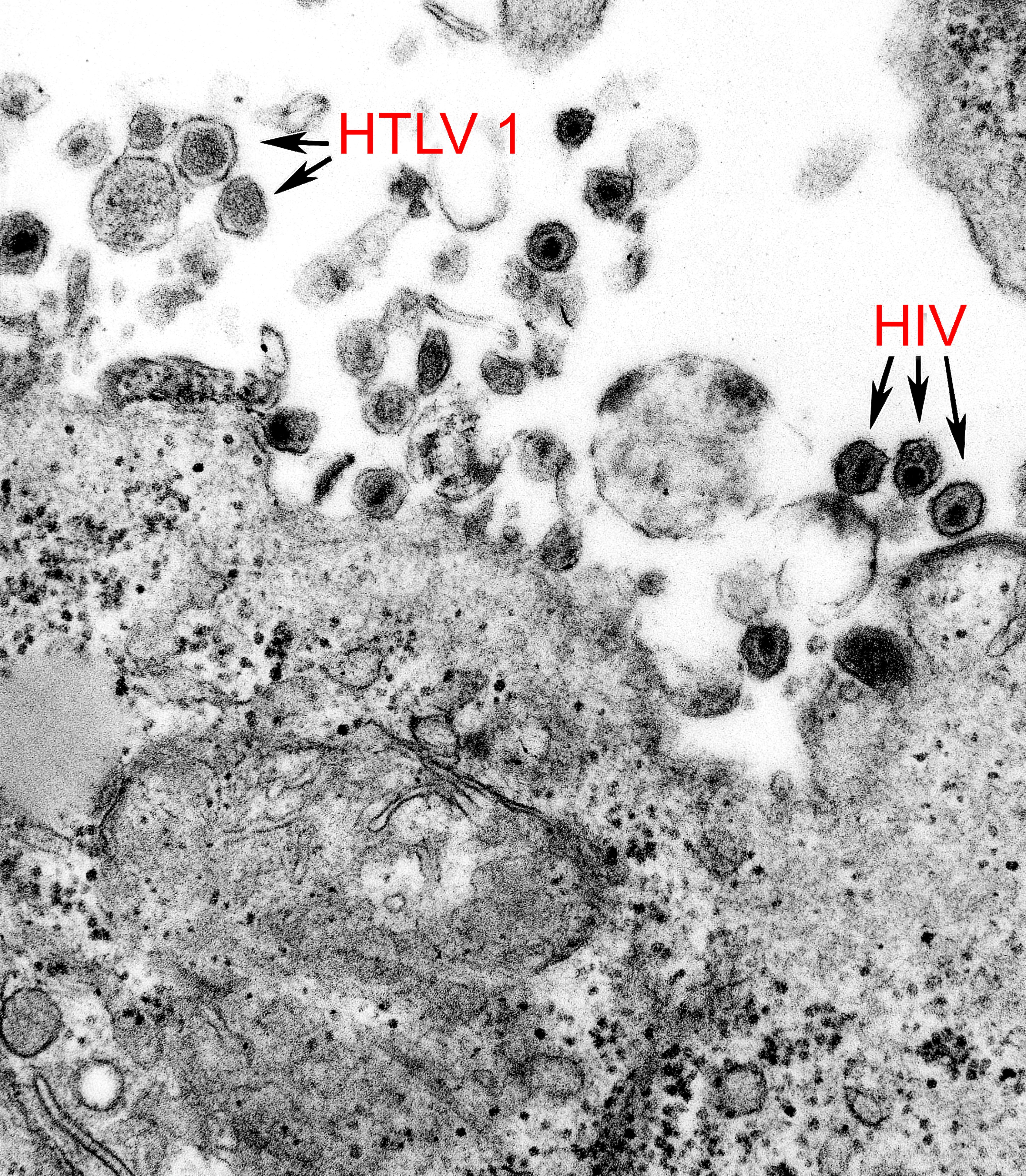 La prueba de VIH rápida está diseñada para detectar anticuerpos específicos que el cuerpo produce en respuesta a la infección por VIH. Estas pruebas funcionan a través de una muestra pequeña de sangre, generalmente obtenida de un pinchazo en el dedo, o a veces de un fluido oral. A diferencia de las pruebas convencionales que requieren laboratorio para el análisis, las pruebas rápidas ofrecen resultados en un tiempo que puede ir de 20 a 30 minutos, lo que permite a la persona conocer su estatus de VIH en poco tiempo.
La prueba de VIH rápida está diseñada para detectar anticuerpos específicos que el cuerpo produce en respuesta a la infección por VIH. Estas pruebas funcionan a través de una muestra pequeña de sangre, generalmente obtenida de un pinchazo en el dedo, o a veces de un fluido oral. A diferencia de las pruebas convencionales que requieren laboratorio para el análisis, las pruebas rápidas ofrecen resultados en un tiempo que puede ir de 20 a 30 minutos, lo que permite a la persona conocer su estatus de VIH en poco tiempo.Precisión de las pruebas rápidas de VIH
La confiabilidad de una prueba de VIH rápida depende en gran medida de su precisión. Aunque estas pruebas tienen una alta tasa de sensibilidad y especificidad, no son infalibles. La sensibilidad hace referencia a la capacidad de la prueba para detectar correctamente a las personas infectadas con VIH, mientras que la especificidad se refiere a su capacidad para identificar correctamente a las personas que no están infectadas.
En general, las pruebas rápidas de VIH tienen una sensibilidad superior al 99%, lo que significa que la probabilidad de obtener un falso negativo es baja. Sin embargo, en los primeros días o semanas después de la exposición al VIH, la prueba rápida puede no ser capaz de detectar el virus debido al periodo de ventana, que es el tiempo que tarda el cuerpo en producir suficientes anticuerpos para que la prueba los identifique. Durante esta etapa, una persona infectada podría obtener un resultado negativo a pesar de estar infectada.
¿Cuándo es recomendable realizarse una prueba rápida de VIH?
Las pruebas rápidas de VIH son útiles en diversos escenarios, especialmente cuando se requiere obtener resultados rápidos para tomar decisiones inmediatas. Pueden ser particularmente efectivas en centros de salud comunitarios, clínicas móviles o programas de prevención donde se busca hacer un diagnóstico rápido y masivo. Estas pruebas son especialmente valiosas en situaciones en las que se necesita información inmediata, como en el caso de personas que pueden haber estado expuestas al virus recientemente.
Sin embargo, si la persona ha tenido una exposición reciente al VIH, se recomienda esperar un período de tiempo adecuado (generalmente entre 2 y 4 semanas) antes de realizarse la prueba rápida, ya que durante la ventana inmunológica los resultados podrían no ser precisos. En estos casos, se sugiere hacerse una prueba de laboratorio más específica después de dicho período.
Confirmación de resultados
Si una prueba rápida de VIH da positivo, es esencial que se realicen pruebas adicionales para confirmar el diagnóstico. Un resultado positivo en una prueba rápida no necesariamente indica una infección, ya que existe la posibilidad de un falso positivo. En estos casos, se debe realizar una prueba de laboratorio, como una prueba de anticuerpos o una prueba de carga viral, para confirmar el diagnóstico y determinar el estado de salud de la persona.
La importancia de hacerse una prueba de VIH
Independientemente del tipo de prueba que se realice, es fundamental conocer el propio estado serológico para tomar medidas de salud adecuadas. Realizarse una prueba de VIH de forma periódica, especialmente si se ha tenido una posible exposición al virus, es un paso esencial en la prevención del VIH. Además, al conocer el estado de salud, se pueden iniciar tratamientos oportunos, si es necesario, que pueden mejorar la calidad de vida y evitar complicaciones graves.
Cuidar de tu salud es primordial, y una prueba de VIH es una herramienta esencial para ello. No dudes en acudir a un laboratorio clínico o centro de salud para realizarte una prueba de VIH, y así tener la certeza sobre tu salud y bienestar.
-
¿Qué esperar durante un ultrasonido obstétrico?
SRC:SelfWritten
El ultrasonido obstétrico es uno de los procedimientos más importantes y frecuentes durante el embarazo. Este examen utiliza ondas sonoras para generar imágenes en tiempo real del feto y del entorno uterino, permitiendo a los médicos evaluar el desarrollo fetal y la salud materna. Comprender qué esperar en un ultrasonido obstétrico ayuda a las futuras madres a prepararse física y emocionalmente para esta experiencia, que es tanto un procedimiento clínico como un momento significativo en el camino hacia la maternidad.
Preparación para el ultrasonido obstétrico
 La preparación para un ultrasonido obstétrico depende del tipo de procedimiento que se realizará. En general, existen dos métodos principales: el ultrasonido abdominal y el ultrasonido transvaginal.
La preparación para un ultrasonido obstétrico depende del tipo de procedimiento que se realizará. En general, existen dos métodos principales: el ultrasonido abdominal y el ultrasonido transvaginal.- Ultrasonido abdominal: Se recomienda acudir con la vejiga moderadamente llena, ya que esto ayuda a mejorar la calidad de las imágenes al desplazar el útero hacia una posición más accesible. Normalmente, se sugiere beber agua aproximadamente una hora antes del examen y evitar orinar hasta después del procedimiento.
- Ultrasonido transvaginal: Este método no requiere una vejiga llena y se utiliza principalmente en las primeras semanas de embarazo o cuando es necesario obtener imágenes más detalladas.
Es importante usar ropa cómoda y, en algunos casos, estar preparada para descubrir el abdomen o permitir acceso vaginal, dependiendo del tipo de ultrasonido.
Inicio del procedimiento
Al llegar al centro médico, el personal de salud puede pedirte que completes información relacionada con tu historial médico y el desarrollo del embarazo hasta el momento. Posteriormente, serás guiada a la sala de ultrasonido, donde el técnico o especialista explicará los pasos del procedimiento y responderá cualquier duda que puedas tener. Este enfoque inicial es crucial para garantizar comodidad y tranquilidad durante el examen.
En el caso del ultrasonido abdominal, se aplicará un gel conductor en el abdomen. Este gel, que puede sentirse un poco frío al contacto, facilita la transmisión de las ondas sonoras entre el transductor y la piel. Para los ultrasonidos transvaginales, se usará una sonda cubierta con una funda protectora y lubricada para su inserción, asegurando que el procedimiento sea seguro y lo menos invasivo posible.
Captura de imágenes en tiempo real
Durante el ultrasonido obstétrico, el transductor, un dispositivo manual, se mueve suavemente sobre el abdomen o se introduce en la vagina, dependiendo del método empleado. Este dispositivo emite ondas sonoras que rebotan en los tejidos del cuerpo y son interpretadas por el equipo médico en forma de imágenes claras y detalladas.
A medida que las imágenes aparecen en la pantalla, el especialista puede señalar estructuras clave, como el saco gestacional, el feto, la placenta, el líquido amniótico y los órganos pélvicos de la madre. También es común que los futuros padres puedan ver en tiempo real los movimientos del bebé o escuchar los latidos de su corazón, lo que hace de esta experiencia un momento emocionalmente significativo.
Evaluación de parámetros clave
El ultrasonido obstétrico tiene como objetivo principal evaluar múltiples aspectos del embarazo. Algunos de los parámetros más comunes que se revisan incluyen:
- Confirmación del embarazo: Se verifica la presencia de un saco gestacional y se confirma que el embarazo es intrauterino.
- Latidos cardíacos del feto: Es posible escuchar y medir la frecuencia cardíaca del bebé, lo que indica su viabilidad.
- Edad gestacional: A través de mediciones como la longitud cráneo-caudal o el diámetro biparietal, se calcula con precisión la edad del embarazo.
- Desarrollo anatómico: A partir del segundo trimestre, se revisan las estructuras del feto, incluyendo cabeza, extremidades, corazón y órganos internos.
- Líquido amniótico y placenta: Se evalúa la cantidad de líquido amniótico y la posición de la placenta para descartar complicaciones.
Duración del ultrasonido obstétrico
El tiempo que lleva realizar un ultrasonido obstétrico varía según la etapa del embarazo y los objetivos del examen. En promedio, este procedimiento puede durar entre 20 y 40 minutos. Sin embargo, algunos ultrasonidos especializados, como el anatómico del segundo trimestre, pueden extenderse hasta una hora debido a la necesidad de capturar imágenes detalladas de los órganos y sistemas fetales.
Interacción durante el procedimiento
Una de las características más destacadas de un ultrasonido obstétrico es la interacción directa entre el paciente y el especialista. A medida que el procedimiento avanza, el técnico o médico explica lo que se está observando en la pantalla, proporcionando información sobre el progreso del embarazo. Aunque algunos detalles clínicos puedan reservarse para discusión posterior con el obstetra, los futuros padres suelen recibir una descripción general del estado del bebé y del entorno uterino.
Interpretación de los resultados
Una vez concluido el ultrasonido, el médico o técnico puede entregar imágenes impresas o digitales para que las futuras madres las conserven como recuerdo. En algunos casos, se proporcionará un informe preliminar con hallazgos relevantes, aunque la interpretación definitiva de los resultados será realizada por el obstetra en consultas posteriores.
El médico evaluará los datos obtenidos en el ultrasonido en conjunto con el historial médico de la madre, los análisis de laboratorio y otras pruebas prenatales. Esto permite diseñar un plan de atención integral y adaptado a las necesidades de cada embarazo.
Reflexión final
El ultrasonido obstétrico no solo es una herramienta diagnóstica esencial, sino también una experiencia significativa para las futuras madres y sus familias. Desde la preparación hasta la interpretación de los resultados, este procedimiento proporciona información valiosa que asegura un seguimiento adecuado del embarazo y fomenta la conexión emocional con el bebé en desarrollo. Al saber qué esperar durante un ultrasonido obstétrico, las madres pueden abordar este momento con confianza, contribuyendo a una experiencia positiva tanto a nivel médico como personal.
-
¿Qué pasa si mi perfil tiroideo está alterado?
SRC:SelfWritten
El perfil tiroideo es una prueba de laboratorio fundamental para evaluar el funcionamiento de la glándula tiroides. Esta glándula, ubicada en el cuello, juega un papel esencial en la regulación del metabolismo, la energía y el crecimiento del cuerpo. Cuando el perfil tiroideo muestra resultados alterados, es importante comprender las posibles implicaciones para la salud y qué acciones tomar para corregir cualquier desequilibrio hormonal.¿Qué se evalúa en un perfil tiroideo?
 El perfil tiroideo mide los niveles de diversas hormonas producidas por la tiroides, las más relevantes son la TSH (hormona estimulante de la tiroides), T3 (triiodotironina) y T4 (tiroxina). La TSH regula la producción de T3 y T4, y sus niveles pueden ser indicativos de diversas condiciones tiroideas. Un resultado alterado en el perfil tiroideo puede señalar tanto hipotiroidismo (baja actividad tiroidea) como hipertiroidismo (exceso de actividad tiroidea).
El perfil tiroideo mide los niveles de diversas hormonas producidas por la tiroides, las más relevantes son la TSH (hormona estimulante de la tiroides), T3 (triiodotironina) y T4 (tiroxina). La TSH regula la producción de T3 y T4, y sus niveles pueden ser indicativos de diversas condiciones tiroideas. Un resultado alterado en el perfil tiroideo puede señalar tanto hipotiroidismo (baja actividad tiroidea) como hipertiroidismo (exceso de actividad tiroidea).Hipotiroidismo: ¿Qué pasa si mi perfil tiroideo muestra niveles altos de TSH?
Cuando los niveles de TSH son elevados y los niveles de T3 y T4 están bajos, esto puede indicar hipotiroidismo, una condición en la que la glándula tiroides no produce suficientes hormonas para satisfacer las necesidades del cuerpo. El hipotiroidismo puede causar una serie de síntomas, como fatiga crónica, aumento de peso, depresión, piel seca, estreñimiento y pérdida de cabello. Si no se trata, puede llevar a complicaciones más graves, como problemas cardiovasculares y trastornos en la fertilidad.
El tratamiento para el hipotiroidismo generalmente incluye la administración de hormonas tiroideas sintéticas, como la levotiroxina, para normalizar los niveles hormonales y aliviar los síntomas.
Hipertiroidismo: ¿Qué pasa si mi perfil tiroideo muestra niveles bajos de TSH?
Si los niveles de TSH están bajos y los niveles de T3 y T4 están elevados, esto puede indicar hipertiroidismo, una condición en la que la tiroides produce más hormonas de las necesarias. El hipertiroidismo acelera el metabolismo y puede causar síntomas como pérdida de peso inexplicada, palpitaciones, ansiedad, insomnio, temblores y aumento del apetito. En casos graves, el hipertiroidismo no tratado puede provocar problemas cardíacos, como fibrilación auricular.
El tratamiento para el hipertiroidismo puede incluir medicamentos antitiroideos, yodo radiactivo para destruir parte de la glándula tiroides o, en algunos casos, cirugía para extirparla parcialmente.
Otras condiciones asociadas a un perfil tiroideo alterado
Además de los trastornos comunes como el hipotiroidismo y el hipertiroidismo, un perfil tiroideo alterado también puede indicar enfermedades autoinmunes que afectan la tiroides. Por ejemplo, la enfermedad de Hashimoto, que causa hipotiroidismo, es una enfermedad autoinmune en la que el sistema inmunológico ataca la tiroides. Por otro lado, la enfermedad de Graves es una condición autoinmune que puede causar hipertiroidismo. En estos casos, se pueden realizar pruebas adicionales, como la medición de anticuerpos, para confirmar el diagnóstico.
¿Qué hacer si mi perfil tiroideo está alterado?
Si tu perfil tiroideo muestra resultados alterados, es fundamental que consultes a un médico endocrinólogo para recibir un diagnóstico preciso y determinar el tratamiento adecuado. El tratamiento dependerá de la causa subyacente de la alteración hormonal y puede incluir medicamentos, cambios en la dieta o incluso intervenciones quirúrgicas.
Realizarse un perfil tiroideo de manera periódica es esencial para mantener la salud de la tiroides bajo control. Si experimentas síntomas relacionados con un desequilibrio hormonal, no dudes en realizarte la prueba y seguir las recomendaciones médicas para mejorar tu bienestar general.
-
¿Es necesario hacerme un Papanicolaou si ya recibí la vacuna contra el VPH?
SRC:SelfWritten
El Papanicolaou es un examen fundamental en la detección temprana de alteraciones en el cuello uterino. Con la introducción de la vacuna contra el virus del papiloma humano (VPH), muchas mujeres se preguntan si aún es necesario realizarse esta prueba. Aunque la vacunación ofrece una protección importante contra las cepas más agresivas del virus, no elimina por completo el riesgo de desarrollar lesiones precancerosas o cáncer cervicouterino.La relación entre la vacuna contra el VPH y el Papanicolaou
 El VPH es el principal agente causal del cáncer cervicouterino y de otras afecciones del tracto genital. La vacuna protege contra las cepas más comunes de alto riesgo, especialmente los tipos 16 y 18, responsables de la mayoría de los casos de cáncer de cuello uterino. Sin embargo, existen otros subtipos del virus que pueden causar alteraciones celulares y que no están cubiertos por todas las vacunas disponibles.
El VPH es el principal agente causal del cáncer cervicouterino y de otras afecciones del tracto genital. La vacuna protege contra las cepas más comunes de alto riesgo, especialmente los tipos 16 y 18, responsables de la mayoría de los casos de cáncer de cuello uterino. Sin embargo, existen otros subtipos del virus que pueden causar alteraciones celulares y que no están cubiertos por todas las vacunas disponibles.El Papanicolaou sigue siendo una herramienta indispensable, ya que permite detectar cambios celulares que pueden indicar la presencia de lesiones premalignas, incluso en mujeres vacunadas. La protección conferida por la inmunización no sustituye la necesidad de una vigilancia ginecológica regular.
¿Por qué es necesario el Papanicolaou en mujeres vacunadas?
A pesar de los beneficios de la vacuna, el seguimiento con el Papanicolaou es crucial por las siguientes razones:
- Cobertura parcial de la vacuna: No protege contra todos los tipos de VPH de alto riesgo que pueden causar cáncer cervicouterino.
- Posible infección previa: Si la mujer ya había estado expuesta al virus antes de la vacunación, existe la posibilidad de que algunas células del cuello uterino presenten alteraciones.
- Otros factores de riesgo: Además del VPH, hay otras causas de anomalías en el epitelio cervical, como inflamaciones crónicas, alteraciones hormonales o infecciones vaginales.
La combinación de la vacunación con el Papanicolaou permite una detección temprana y una prevención más efectiva.
Frecuencia recomendada para la prueba en mujeres vacunadas
Las recomendaciones generales para la realización del Papanicolaou no cambian en mujeres que han recibido la vacuna contra el VPH. Según las guías médicas, la prueba debe iniciarse a partir de los 21 años y repetirse cada tres años si los resultados son normales. En mujeres mayores de 30 años, puede combinarse con la prueba de detección del VPH, lo que permite espaciar la frecuencia a cinco años si ambos estudios son negativos.
El seguimiento ginecológico regular es esencial para la prevención y detección temprana de enfermedades del cuello uterino. La vacunación contra el VPH es una herramienta clave, pero no sustituye la importancia del Papanicolaou. Realizarse esta prueba de forma periódica contribuye a preservar la salud femenina y a detectar cualquier anomalía a tiempo. Acude a un laboratorio especializado y mantén un control adecuado de tu bienestar.
-
Autoexploración y Mastografía: Herramientas Complementarias
SRC:SelfWritten
La autoexploración mamaria y la mastografía son herramientas esenciales en la detección del cáncer de mama. Si bien la autoexploración no sustituye a la mastografía, su práctica regular puede ayudar a las mujeres a familiarizarse con sus senos y detectar cambios anormales en el tejido mamario. Al combinar estas dos estrategias, se optimizan las probabilidades de un diagnóstico temprano y, por lo tanto, se incrementan las oportunidades de un tratamiento exitoso.La importancia de la autoexploración en la detección temprana
 La autoexploración mamaria es una técnica sencilla que permite a las mujeres identificar cambios en la textura, el tamaño o la apariencia de sus senos. Aunque la autoexploración no tiene la misma precisión que una mastografía para detectar tumores pequeños o cambios profundos en el tejido mamario, su práctica regular puede alertar sobre posibles anomalías entre los exámenes clínicos.
La autoexploración mamaria es una técnica sencilla que permite a las mujeres identificar cambios en la textura, el tamaño o la apariencia de sus senos. Aunque la autoexploración no tiene la misma precisión que una mastografía para detectar tumores pequeños o cambios profundos en el tejido mamario, su práctica regular puede alertar sobre posibles anomalías entre los exámenes clínicos.Es importante destacar que los cambios notados durante la autoexploración no siempre son indicativos de cáncer, pero su identificación temprana permite una evaluación médica más rápida. Al combinar la autoexploración con la mastografía, se puede lograr un enfoque integral para la detección del cáncer de mama.
Limitaciones de la autoexploración y la necesidad de la mastografía
Si bien la autoexploración es útil para identificar cambios visibles o palpables, no es suficiente por sí sola para la detección del cáncer de mama. Muchos tumores en sus primeras etapas son demasiado pequeños para ser detectados a través de la autoexploración. Es aquí donde la mastografía desempeña un papel fundamental. Esta prueba de imagenología utiliza rayos X para detectar lesiones que pueden no ser evidentes al tacto, lo que la convierte en una herramienta crucial para el diagnóstico temprano.
La autoexploración puede servir como un complemento a la mastografía, pero nunca debe ser considerada un reemplazo de esta. Las mujeres que realizan autoexploraciones regulares y se someten a mastografías de manera periódica tienen mayores probabilidades de detectar el cáncer de mama en una fase inicial.
Frecuencia recomendada de la autoexploración y mastografía
Los profesionales de la salud recomiendan que las mujeres se realicen una autoexploración mamaria al menos una vez al mes, preferiblemente después del ciclo menstrual, cuando el tejido mamario está menos denso y sensible. Por otro lado, la mastografía se recomienda generalmente a partir de los 40 años, aunque aquellas con factores de riesgo, como antecedentes familiares de cáncer de mama, podrían necesitar comenzar antes. La combinación de ambas prácticas puede mejorar la detección temprana y reducir las tasas de mortalidad por cáncer de mama.
Incentivo para el autocuidado
La autoexploración y la mastografía son aliados poderosos en la detección del cáncer de mama. Realizar ambas de manera regular es clave para cuidar tu salud mamaria. Si notas algún cambio durante la autoexploración, no dudes en consultar a tu médico y programar una mastografía. Cuidar de tu salud es un acto de amor propio, y realizarse pruebas de laboratorio a tiempo puede marcar una gran diferencia en tu bienestar.
-
Ultrasonido Mamario vs. Mamografía: Diferencias y Cuándo Elegir Cada Uno
SRC:SelfWritten
La detección temprana de enfermedades mamarias es fundamental para reducir la mortalidad asociada a estas condiciones. En este contexto, el ultrasonido mamario y la mamografía son dos herramientas diagnósticas esenciales. Ambas tienen propósitos específicos, indicaciones particulares y un papel complementario en la evaluación de la salud mamaria. En este artículo, exploraremos sus diferencias y cuándo es más apropiado utilizar cada una.Propósito del Ultrasonido Mamario
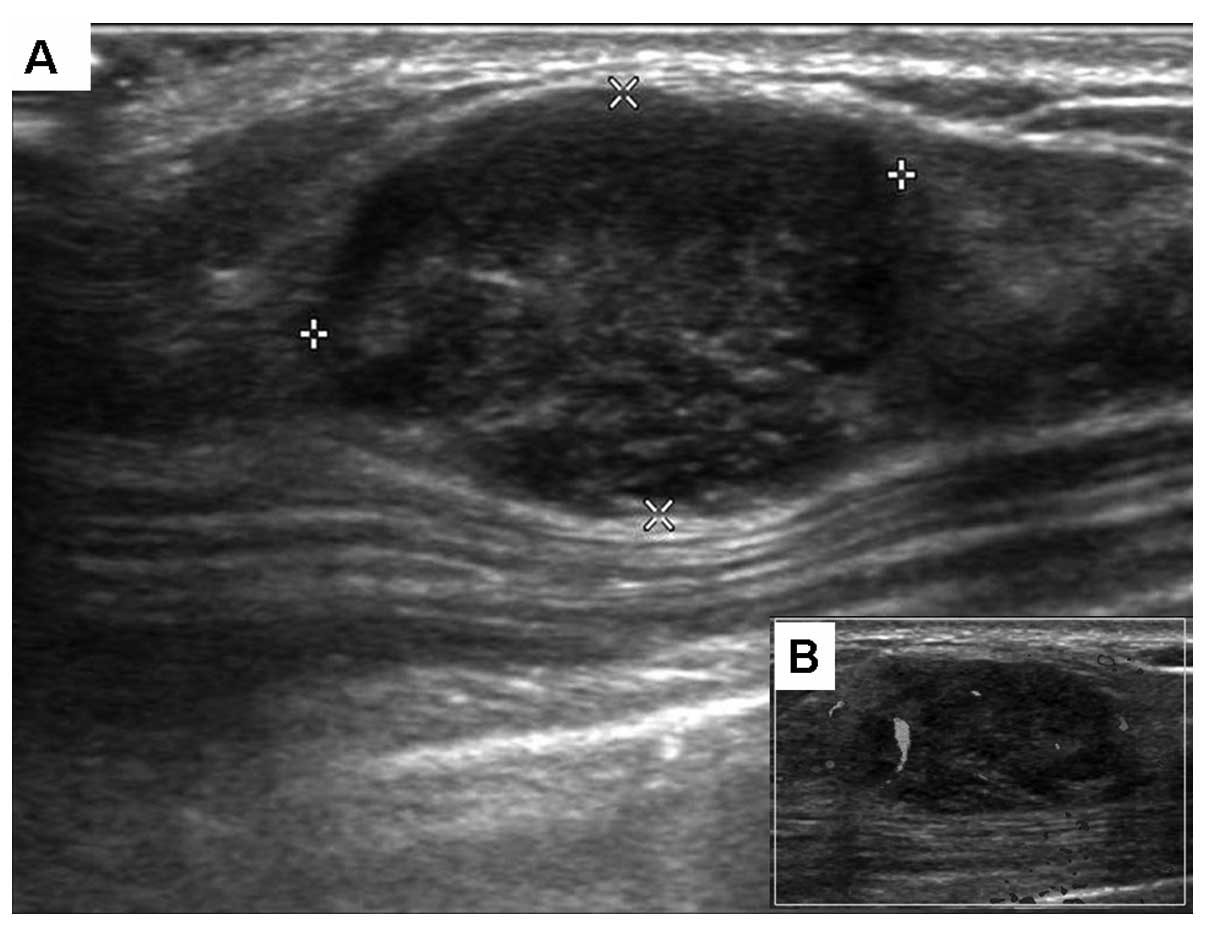 El ultrasonido mamario, también conocido como ecografía mamaria, utiliza ondas sonoras de alta frecuencia para generar imágenes detalladas del tejido mamario. Este método es especialmente útil para visualizar estructuras internas, como quistes, tumores sólidos y anomalías en mujeres con tejido mamario denso.
El ultrasonido mamario, también conocido como ecografía mamaria, utiliza ondas sonoras de alta frecuencia para generar imágenes detalladas del tejido mamario. Este método es especialmente útil para visualizar estructuras internas, como quistes, tumores sólidos y anomalías en mujeres con tejido mamario denso.El propósito principal del ultrasonido mamario es complementar otros estudios, especialmente cuando la mamografía presenta limitaciones. Es particularmente eficaz para distinguir entre masas sólidas y líquidas, como en el caso de quistes. Además, su capacidad para guiar procedimientos invasivos, como biopsias, lo convierte en una herramienta indispensable en el diagnóstico y tratamiento de enfermedades mamarias.
Propósito de la Mamografía
La mamografía, por otro lado, utiliza rayos X de baja dosis para capturar imágenes del tejido mamario. Es considerada la técnica de elección para la detección temprana de cáncer de mama en mujeres asintomáticas. Su capacidad para identificar microcalcificaciones, un signo temprano de cáncer, la convierte en un recurso invaluable en programas de tamizaje poblacional.
La mamografía tiene como objetivo principal detectar lesiones sospechosas antes de que sean palpables. Esta capacidad para identificar anomalías en etapas iniciales ha demostrado reducir significativamente la mortalidad por cáncer de mama en poblaciones que participan en programas regulares de detección.
Casos Específicos en los que se Recomienda el Ultrasonido Mamario
El ultrasonido mamario se recomienda en una variedad de situaciones específicas. Entre ellas, destacan:
- Evaluación de anomalías detectadas en mamografía o exploración clínica: Cuando una masa o irregularidad es identificada, el ultrasonido ayuda a caracterizarla con mayor precisión.
- Pacientes jóvenes con tejido mamario denso: En mujeres menores de 40 años, donde la mamografía puede tener limitaciones, el ultrasonido es una alternativa preferida debido a la mayor densidad de sus mamas.
- Guía para procedimientos invasivos: Durante biopsias, aspiraciones de quistes o drenajes de abscesos, el ultrasonido permite una localización precisa de las áreas afectadas.
- Mujeres embarazadas o lactantes: Dado que no utiliza radiación, es seguro para estas pacientes y se usa para evaluar cambios en las mamas durante estas etapas.
Casos Específicos en los que se Recomienda la Mamografía
La mamografía, al ser el estándar de oro en la detección de cáncer de mama, se indica en diferentes escenarios, tales como:
- Tamizaje poblacional: Se recomienda en mujeres a partir de los 40 o 50 años, dependiendo de las guías médicas locales, con el objetivo de detectar cáncer en etapas tempranas.
- Evaluación de microcalcificaciones: Las pequeñas acumulaciones de calcio en el tejido mamario son visibles en la mamografía, pero no en el ultrasonido, lo que hace que este estudio sea insustituible en estos casos.
- Control en mujeres con antecedentes personales o familiares de cáncer de mama: Las pacientes con mayor riesgo se benefician de mamografías regulares para un monitoreo cercano.
- Seguimiento de lesiones previamente identificadas: Para evaluar cambios en lesiones detectadas anteriormente o verificar la respuesta a tratamientos.
Cómo se Complementan para un Diagnóstico Completo
El ultrasonido mamario y la mamografía no deben considerarse técnicas opuestas, sino complementarias. Cuando se usan en conjunto, ofrecen una visión más integral de la salud mamaria. Este enfoque combinado es especialmente útil en los siguientes casos:
- Evaluación de tejido mamario denso: La densidad mamaria puede ocultar lesiones en mamografía, pero el ultrasonido puede identificarlas con mayor claridad.
- Seguimiento de hallazgos sospechosos: Si la mamografía muestra una anomalía, el ultrasonido puede proporcionar información adicional sobre su naturaleza.
- Confirmación y localización de lesiones: En pacientes con masas detectadas, el ultrasonido ayuda a confirmar la presencia de la lesión y determinar si es sólida o líquida.
- Diagnóstico en pacientes con alto riesgo: En mujeres con mutaciones genéticas asociadas a cáncer de mama, como BRCA1 o BRCA2, la combinación de mamografía, ultrasonido y resonancia magnética proporciona una vigilancia más efectiva.
Limitaciones de Cada Técnica
A pesar de sus beneficios, ambas técnicas tienen limitaciones. La mamografía puede ser menos efectiva en mujeres con tejido mamario denso o en pacientes jóvenes, y la exposición a radiación, aunque mínima, es una consideración importante. El ultrasonido, por su parte, no puede detectar microcalcificaciones y su precisión puede depender de la habilidad del operador.
Estas limitaciones subrayan la importancia de un enfoque personalizado en la elección de la técnica diagnóstica, considerando factores como la edad, antecedentes familiares, densidad mamaria y síntomas presentes.
Análisis Final
La elección entre ultrasonido mamario y mamografía no debe ser vista como una disyuntiva, sino como una decisión basada en las necesidades individuales de cada paciente. Mientras la mamografía es esencial en la detección temprana del cáncer de mama en mujeres asintomáticas, el ultrasonido es una herramienta valiosa en casos específicos, especialmente cuando se requieren estudios complementarios. Ambas técnicas, utilizadas de manera conjunta, mejoran significativamente la precisión diagnóstica y ofrecen mayores posibilidades de detectar enfermedades mamarias en etapas iniciales.
En última instancia, la consulta con un especialista en salud mamaria es fundamental para determinar la estrategia de diagnóstico más adecuada. La combinación de tecnologías avanzadas con un enfoque personalizado asegura que cada paciente reciba la atención óptima para preservar su salud mamaria.
-
¿La mastografía reemplaza la autoexploración y los chequeos médicos regulares?
SRC:SelfWritten
La mastografía es una de las pruebas más efectivas y comunes en la detección temprana del cáncer de mama. Utilizada para identificar anomalías en el tejido mamario mediante radiografías, esta herramienta tiene un papel fundamental en la identificación de tumores pequeños que no son palpables. Sin embargo, la pregunta surge sobre si la mastografía puede reemplazar la autoexploración mamaria y los chequeos médicos regulares. Es esencial comprender el rol de cada uno de estos métodos en la prevención y diagnóstico del cáncer de mama.Mastografía: una herramienta diagnóstica clave
 La mastografía se realiza principalmente como una medida de prevención, especialmente en mujeres mayores de 40 años o en aquellas con antecedentes familiares de cáncer de mama. Esta prueba puede detectar tumores pequeños o cambios en el tejido mamario que no son evidentes a través de la palpación. La tecnología de la mastografía ha mejorado significativamente en los últimos años, permitiendo una mayor precisión y la capacidad de detectar incluso los tumores en sus etapas iniciales, cuando son más tratables.
La mastografía se realiza principalmente como una medida de prevención, especialmente en mujeres mayores de 40 años o en aquellas con antecedentes familiares de cáncer de mama. Esta prueba puede detectar tumores pequeños o cambios en el tejido mamario que no son evidentes a través de la palpación. La tecnología de la mastografía ha mejorado significativamente en los últimos años, permitiendo una mayor precisión y la capacidad de detectar incluso los tumores en sus etapas iniciales, cuando son más tratables.A pesar de su alta tasa de detección, la mastografía no es infalible. En algunos casos, como en mujeres con mamas densas, los resultados pueden no ser concluyentes, lo que puede requerir pruebas adicionales como ecografías o resonancias magnéticas. Además, algunos tipos de cáncer pueden no ser detectados a través de la mastografía, especialmente en sus primeras etapas.
La autoexploración mamaria: un complemento a la mastografía
La autoexploración mamaria es un examen físico que las mujeres pueden realizarse a sí mismas para detectar cualquier cambio en sus mamas, como bultos, alteraciones en la piel o secreciones anormales. Aunque la autoexploración mamaria no es un sustituto de la mastografía, puede ser una herramienta útil para detectar irregularidades que podrían pasar desapercibidas en la rutina diaria. Además, al realizarse la autoexploración, las mujeres se familiarizan con sus propios senos, lo que facilita la identificación de cambios inusuales que pueden ser motivo de consulta médica.
Es importante mencionar que la autoexploración no debe considerarse una herramienta diagnóstica definitiva. Si bien es un complemento valioso, no sustituye a las pruebas médicas como la mastografía, que tienen un mayor nivel de precisión para detectar el cáncer de mama en sus primeras etapas. Sin embargo, al combinar la autoexploración con la mastografía, las mujeres pueden aumentar sus posibilidades de detectar el cáncer en fases más tempranas.
Chequeos médicos regulares y la prevención
Los chequeos médicos regulares son esenciales para la detección temprana de cualquier afección, incluido el cáncer de mama. Durante estos exámenes, el médico realiza una evaluación clínica, que puede incluir una palpación de las mamas y, en muchos casos, la indicación de una mastografía o de otras pruebas de imagen. Los chequeos médicos permiten una evaluación más completa de la salud mamaria y permiten que el médico supervise cualquier cambio en el tejido mamario a lo largo del tiempo.
Es crucial que las mujeres sigan las recomendaciones de los profesionales de la salud y se sometan a chequeos médicos regulares, ya que estos proporcionan una visión más amplia de su salud mamaria. Además, las consultas regulares pueden ayudar a identificar factores de riesgo y a personalizar los planes de prevención.
La combinación de métodos para una detección efectiva
Aunque la mastografía es una herramienta vital en la detección del cáncer de mama, no debe reemplazar la autoexploración ni los chequeos médicos regulares. La combinación de estos métodos proporciona un enfoque integral para la detección temprana y la prevención del cáncer de mama. Al integrar la autoexploración mamaria con las mastografías regulares y los chequeos médicos, las mujeres pueden mejorar sus posibilidades de detectar cualquier anomalía en el tejido mamario de manera oportuna y, en última instancia, aumentar la eficacia del tratamiento en caso de diagnóstico positivo.
El cuidado de la salud es fundamental, y realizarse pruebas de laboratorio periódicas es una excelente forma de mantener un control adecuado sobre tu bienestar.
-
Ultrasonido Mamario: ¿Cómo Prepararte para el Examen?
SRC:SelfWritten
El ultrasonido mamario es un procedimiento esencial para la evaluación de la salud mamaria. Este examen no invasivo utiliza ondas sonoras para generar imágenes detalladas del tejido mamario, permitiendo identificar posibles anomalías o complementando otros estudios como la mamografía. Prepararse adecuadamente para este procedimiento es fundamental para obtener resultados precisos y reducir cualquier incomodidad. A continuación, se detallan las recomendaciones previas al ultrasonido mamario, aspectos que se deben evitar y estrategias útiles para manejar la ansiedad asociada con este tipo de estudios.Recomendaciones Antes del Examen
El éxito de un ultrasonido mamario depende en gran medida de seguir ciertas indicaciones que faciliten el trabajo del especialista y aseguren la claridad de las imágenes obtenidas. Algunas de las recomendaciones más importantes incluyen:
- Vestimenta cómoda y práctica: Es preferible usar ropa de dos piezas, como una blusa y pantalón o falda, para facilitar el acceso a la zona mamaria sin necesidad de desvestirse completamente. Evitar vestidos de una sola pieza o ropa ajustada contribuye a una experiencia más cómoda durante el procedimiento.
- Evitar cremas, lociones o desodorantes: Antes del ultrasonido, es crucial no aplicar productos tópicos en la zona de las mamas ni en las axilas. Estos productos pueden interferir con la calidad de las imágenes, creando sombras o artefactos que dificultan la interpretación médica.
- Mantener la piel limpia y seca: Para obtener resultados óptimos, la piel debe estar libre de residuos de cremas o aceites. Una ducha previa al examen es suficiente para garantizar que la piel esté en condiciones adecuadas.
- Información médica relevante: Llevar los resultados de estudios previos, como mamografías o ultrasonidos anteriores, permite al médico comparar las imágenes actuales con las anteriores y realizar un análisis más detallado. Además, es importante mencionar cualquier síntoma reciente o cambios en las mamas.
Estas simples pero importantes indicaciones aseguran una experiencia eficiente y sin contratiempos, tanto para el paciente como para el especialista.
Lo Que Se Debe Evitar
Existen ciertos aspectos que pueden afectar la precisión del ultrasonido mamario si no se toman en cuenta. Es fundamental evitar lo siguiente:
- Uso de joyería o accesorios voluminosos: Collares largos o accesorios cerca de la zona del cuello y el pecho pueden interferir con el acceso del transductor a la mama. Por ello, es recomendable dejarlos en casa o retirarlos antes del examen.
- Programar el examen durante el ciclo menstrual: En algunas mujeres, los cambios hormonales durante el ciclo menstrual pueden hacer que las mamas estén más sensibles. Para minimizar molestias y optimizar los resultados, se sugiere realizar el ultrasonido entre el quinto y décimo día del ciclo menstrual, cuando la sensibilidad suele ser menor.
- Retrasar el examen ante la aparición de síntomas: Ignorar síntomas como bultos, secreciones o dolor puede retrasar un diagnóstico importante. Aunque algunas personas puedan sentirse ansiosas, es esencial priorizar la salud y acudir a tiempo al estudio.
- Omitir detalles al médico: Si el paciente está tomando medicamentos hormonales o ha tenido intervenciones quirúrgicas recientes, estos datos deben ser comunicados al especialista, ya que pueden influir en la interpretación del estudio.
Evitar estas prácticas contribuye a que el ultrasonido mamario sea una herramienta efectiva para la detección temprana de cualquier alteración.
Consejos para Reducir la Ansiedad
Es común que algunas personas experimenten ansiedad antes de realizarse un ultrasonido mamario, especialmente si es la primera vez que se someten a este estudio. Afortunadamente, existen estrategias que pueden ayudar a aliviar el estrés y hacer que la experiencia sea más llevadera:
- Informarse sobre el procedimiento: Conocer los detalles del ultrasonido mamario puede reducir la incertidumbre. Este estudio es indoloro y rápido, generalmente no toma más de 30 minutos, y no implica exposición a radiación.
- Practicar técnicas de relajación: La respiración profunda y la meditación son herramientas efectivas para manejar el estrés. Tomar unos minutos antes del examen para realizar ejercicios de respiración puede ayudar a calmar los nervios.
- Acompañarse de un ser querido: Si es posible, acudir al estudio acompañado de un familiar o amigo de confianza puede brindar apoyo emocional y aliviar la sensación de estar solo.
- Comunicar las inquietudes: Expresar cualquier duda o preocupación al personal médico es fundamental. Los especialistas están capacitados para responder preguntas y proporcionar un ambiente cómodo y tranquilo para el paciente.
- Enfocarse en los beneficios del estudio: Recordar que el ultrasonido mamario es una herramienta clave para la detección temprana y el cuidado de la salud puede ayudar a disminuir la ansiedad. Este enfoque positivo permite visualizar el examen como un paso proactivo hacia el bienestar.
Al implementar estas estrategias, es posible convertir el ultrasonido mamario en una experiencia más manejable y menos intimidante.
Análisis Final
El ultrasonido mamario es un estudio esencial para la evaluación y cuidado de la salud mamaria. Prepararse adecuadamente, evitando prácticas que puedan interferir con los resultados y siguiendo las recomendaciones del especialista, garantiza la precisión del procedimiento. Además, manejar la ansiedad mediante estrategias efectivas contribuye a que este examen sea una experiencia positiva.
Es fundamental que las pacientes comprendan que el ultrasonido no solo es un procedimiento seguro y no invasivo, sino también una herramienta invaluable en la detección temprana de posibles anomalías. El seguimiento de las indicaciones médicas y la comunicación abierta con el especialista refuerzan la importancia de este estudio en el cuidado integral de la salud. Priorizar estos aspectos no solo facilita el proceso, sino que también promueve un diagnóstico oportuno y certero.
-
¿Es verdad que las mujeres con senos pequeños no necesitan mastografía?
SRC:SelfWritten
La mastografía es una herramienta de diagnóstico fundamental para la detección temprana del cáncer de mama. A menudo, se asume que las mujeres con senos pequeños no necesitan realizarse esta prueba, pero esta suposición es incorrecta. La necesidad de una mastografía no depende del tamaño de los senos, sino de otros factores de riesgo y la recomendación médica individualizada.
El tamaño de los senos y la mastografía
Es común pensar que las mujeres con senos pequeños tienen menos probabilidades de desarrollar cáncer de mama, pero el tamaño de las mamas no es un factor determinante en el riesgo de cáncer. La mastografía es eficaz en mujeres de todas las formas y tamaños de senos, ya que se utiliza para examinar el tejido mamario en busca de irregularidades, como masas o áreas de calcificación, que podrían indicar la presencia de cáncer.
En mujeres con senos pequeños, el tejido mamario puede ser más denso, lo que podría dificultar la interpretación de las imágenes en una mastografía. Sin embargo, esta dificultad no significa que la prueba sea innecesaria. De hecho, la mastografía sigue siendo un método valioso para detectar cáncer en cualquier tipo de tejido mamario.
Factores de riesgo para el cáncer de mama
El riesgo de desarrollar cáncer de mama no se relaciona exclusivamente con el tamaño de los senos, sino con factores como la edad, los antecedentes familiares, las mutaciones genéticas, el historial de exposición a hormonas, y otros factores personales. Incluso las mujeres con senos pequeños pueden tener un riesgo elevado debido a estos factores y, por lo tanto, deberían someterse a exámenes regulares, incluidos las mastografías, para detectar cualquier posible signo de cáncer de mama en etapas tempranas.
Las guías médicas recomiendan que las mujeres a partir de los 40 años se realicen mamografías anuales, independientemente del tamaño de sus senos. Para las mujeres con antecedentes familiares de cáncer de mama o mutaciones genéticas como BRCA1 o BRCA2, la recomendación puede ser diferente y se puede iniciar la mastografía antes de los 40 años.
La densidad mamaria y su impacto en la mastografía
La densidad mamaria es un factor más relevante que el tamaño de los senos cuando se trata de la efectividad de la mastografía. Las mujeres con mamas densas tienen un mayor porcentaje de tejido glandular, lo que puede hacer más difícil detectar posibles tumores a través de una mamografía convencional. Esto no significa que las mujeres con senos pequeños no necesiten hacerse la prueba, sino que puede ser necesario complementar la mastografía con otras técnicas, como la ecografía mamaria o la resonancia magnética.
Importancia de la detección temprana
Independientemente del tamaño de los senos, la detección temprana es clave para aumentar las probabilidades de éxito en el tratamiento del cáncer de mama. La mastografía permite identificar tumores pequeños que no pueden ser palpados durante un examen físico, lo que facilita una intervención más temprana.
Te invitamos a cuidar tu salud y a realizarte una prueba de laboratorio o de imagen si tienes dudas sobre tu riesgo. La prevención y la detección temprana son esenciales para una vida saludable.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 El test de orina es el método más común para detectar un embarazo debido a su fácil disponibilidad y aplicación en el hogar. Estos exámenes funcionan mediante la detección de hCG en la orina, proporcionando un resultado positivo o negativo.
El test de orina es el método más común para detectar un embarazo debido a su fácil disponibilidad y aplicación en el hogar. Estos exámenes funcionan mediante la detección de hCG en la orina, proporcionando un resultado positivo o negativo.